Medicina Interna: fisiopatologia dell'obesità e del diabete
Documento di Medicina Interna sulla fisiopatologia dell'obesità e del diabete. Il Pdf, utile per lo studio universitario di Biologia, esplora il ruolo del tessuto adiposo disfunzionale, delle citochine pro-infiammatorie e dei farmaci come Tirzepatide, includendo il concetto di "gene risparmiatore".
Ver más25 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Medicina Interna
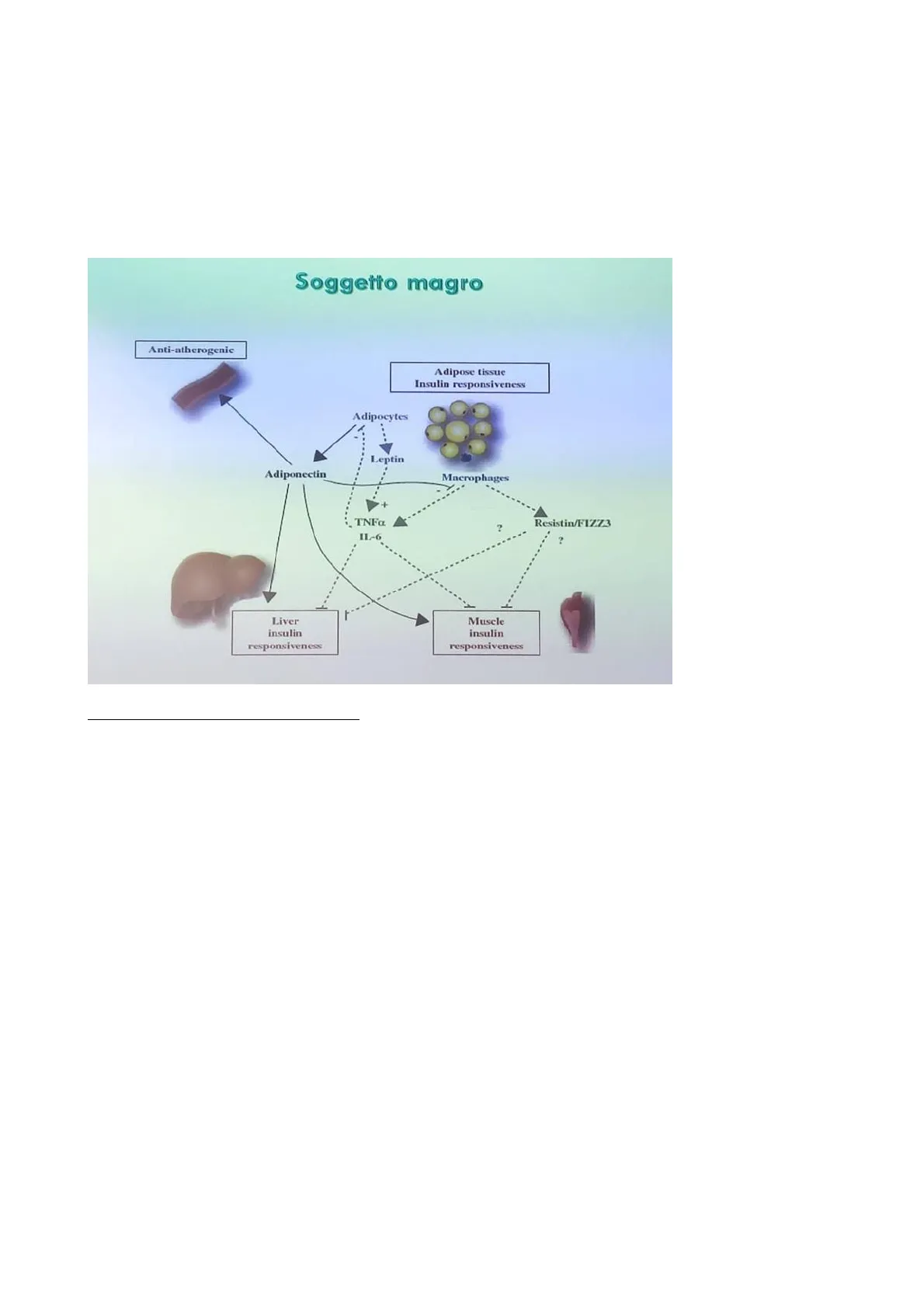
Lezione 2 (17/12/24) ore 9.00-11.00 Prof. Arturi Soggetto magro Anti-atherogenic Adipose tissue Insulin responsiveness Adipocytes Leptin Adiponectin Macrophages TNFa IL-6 ? Resistin/FIZZ3 Liver insulin responsiveness Muscle insulin responsiveness
Riepilogo della lezione precedente
Nel tessuto adiposo che è diventato disfunzionante, si verifica la ipovascolarizzazione a livello centrale, quindi ipossia a livello centrale, questo provoca: la morte di una parte di cellule, il richiamo dei macrofagi N1 (proinfiammatori), quindi viene accentuato lo stato proinfiammatorio e si ha la modifica delle citochine che da antinfiammatorie come la Leptina, diventano proinfiammatorie, in particolar modo la Resistina e il TNFa. Questa modificazione alla fine porta come risultato il fatto che, il tessuto adiposo disfunzionante diventa fortemente responsabile di quelle che sono le complicanze cardio-nefro-metaboliche. Quindi, per la visione adipocentrica delle malattie cardio-nefro-metaboliche, alla base di tutte le malattie cardiache più importanti come: l'infarto, l'angina o malattie aritmiche come la fibrillazione atriale, c'è questo network citochinico.
Nel tessuto adiposo sano, si verifica la produzione della leptina che rende sensibile l'azione dell'insulina sia nel muscolo, nel fegato che nel tessuto adiposo (i tre siti bersaglio dell'insulina) per cui l'insulina fa sì che:
- Il glucosio entri normalmente nelle cellule
- Non abbiamo un aumento della glicemia,
- Non abbiamo un aumento dell'insulina compensatoria alla resistenza insulinica,-Non abbiamo la stimolazione dell'endotelio e quindi l'induzione del danno endoteliale.
- A livello epatico, non abbiamo la produzione della proteina C reattiva (che è la proteina, il marker specifico che noi utilizziamo per l'infiammazione).
Bisogna ricordare che nel paziente adiposo esiste uno stato pro-infiammatorio cronico, significa che abbiamo comunque, rispetto al soggetto normale, dei livelli di proteina C che sono aumentati. N.B. Ovviamente questi non sono livelli di proteina C di fase acuta, infatti ad esempio, quando noi abbiamo un'artrite, quando noi abbiamo un'infezione, la proteina C aumenta. Ma sono valori molto più alti, generalmente al di sopra di 10, come cut-off di riferimento. Nel soggetto normale è inferiore a 3, il paziente obeso, come anche i diabetici, ha una proteina C di base che tra 3 e 10, quindi uno stato pro infiammatorio cronico, che è alla base di tutte le patologie che si associano poi all'obesità.
E' vero che produciamo adiponectina che è sensibilizzante, ma l'adiponectina va a bloccare soprattutto la produzione di Resistina, TNFa e l'interleuchina 6 (IL 6) che sono le citochine proinfiammatorie. Queste citochine non sono citochine specifiche per questa patologia, infatti se abbiamo l'artrite reumatoide, sono le stesse citochine che sono attivate. Quindi i network, i meccanismi intracellulari sono uguali, sono i segnali che li generano che sono diversi. Però il meccanismo è sempre quello: noi nel nostro organismo abbiamo una serie di vie di segnali che portano tutte alla stessa condizione finale, quello che si modifica è il meccanismo che le induce, ecco perché stesse vie, danno patologie diverse. Alla fine hanno tutti lo stesso meccanismo, cioè o che si tratti di uno stato proinfiammatorio cronico, o che sia un'artrite reumatoide con uno stato infiammatorio acuto, ma sempre infiammazione si considera.
La sindrome dell'ovaio policistico, ad esempio è determinata dall'iperinsulinemia, così come lo è il diabete e così come il danno endoteliale, quindi l'aterosclerosi è in parte determinata dalla iperinsulinemia e dall'insulino-resistenza. Sono tre patologie completamente diverse, ma i sistemi che le generano sono comunque sempre quelli uguali.Paziente obeso Atherosclerosis Adipose tissue inflammation Macrophage infiltration Insulin resistance Adipocytes Leptin Adiponectin Macrophages + Inflammation TNF& IL-6 2 Resistin/FIZZ31 ? CHP + Liver insulin resistance Muscle insulin resistance
Soggetto obeso
Mentre nel soggetto obeso cosa succede? C'è un blocco, c'è una difficoltà a far entrare il glucosio all'interno delle cellule, c'è lo stato proinfiammatorio cronico, c'è il danno endoteliale, per cui vengono bloccate le vie di segnale favorevole al nostro organismo, cioè la produzione di adiponectina che scende sempre di più, mentre aumenta sempre di più la produzione di Resistina, di TNFa, Interleuchina 6 e di Leptina. La leptina è l'ormone del tessuto adiposo, è stata scoperta pochi anni fa, tutti erano convinti di aver trovato la chiave di svolta per trattare l'obesità, perché la leptina teoricamente come ormone ha effetto di riduzione dell'approvvigionamento di cibo, quindi dovrebbe essere un ormone che fa dimagrire. La produzione di leptina è direttamente proporzionale alla massa adipocitaria, ciò significa che più il paziente è adiposo, quindi obeso, tanto maggiore è la quantità di leptina che viene prodotta.Effetti della leptina Leptina Si distinguono in effetti Centrali ed effetti Periferici Adipose cells ipotalamo talamo Pancreas Adrenal glands mesencefalo ISa I Glucagon Ipofisi Leptina Stomach Effetti Periferici Effetti Centrali Ovary (female) Testicles (male) Ipotalamo
Effetti della leptina
La leptina ha una serie di effetti sia a livello centrale che a livello periferico. [Al prof interessano soprattutto gli effetti a livello centrale, ora fa degli esempi per spiegare come appunto il fatto di mangiare di più o di meno sia legato al fatto che ci possano essere degli effetti centrali legati all'ipotalamo o degli effetti periferici.]
Esempio di regolazione della fame
Noi stiamo una giornata senza mangiare, nel nostro organismo si verificherà: -un calo degli zuccheri, quindi si va in ipoglicemia, ma non avremo la sintomatologia dell'ipoglicemia, perché abbiamo delle cellule a livello del pancreas, le cellule alfa che producono il glucagone, il quale va ad agire al livello del fegato. -Viene liberato il glicogeno (cioè il glucosio che noi immagazziniamo nel nostro organismo), -Viene attivata la neoglucogenesi (sinonimo di glucogenogenesi) e la glicogenolisi così la nostra glicemia sale. Quando si applica questo meccanismo, che avviene in tempi rapidissimi a livello dei sensori ipotalamici, in particolar modo a livello del nucleo arcuato, vengono stimolati gruppi di neuroni che vanno a stimolare il centro della fame, per cui a noi viene il senso della fame e quindi siamo portati a cercare cibo. Se tutto funziona bene, nel momento in cui noi mangiamo si verifica il percorso inverso, quindi si parte dal livello del nucleo arcuato, vengono stimolati o inibiti gruppi di neuroni per cui viene bloccato il centro della fame, c'è la sensazione di benessere accompagnata anche dalla sensazione di gratificazione, quest'ultima è fondamentale perché ognuno di noi deve essere soddisfatto dal cibo e di conseguenza viene bloccato il senso di fame. 1Queocorticosteroid V NorepinephrineAzione centrale della leptina Second-order and downstream neurons Neuron Modr Yar Food intake Energy expenditure TFood intake Food intake massa grassa e al peso dell'individuo · Agisce in sinergia con l'insulina Arcuate nucleus Aprp/ Noy Yır Ghir Mc3r Pomo/ Cart First-order neurons Third ventricle Lepr + Lepr Pancreas Leptin Insulin K Insulin Leptin Spesa calorica Adiposo tissuo Introito di cibo
Azione centrale della leptina
La leptina agisce su questo sistema, perché insieme all'insulina va ad agire al livello del nucleo arcuato (non è importante sapere i neuroni, il prof li dice giusto per correttezza). Al livello del nucleo arcuato noi abbiamo: -I neuroni Pomc/Cart (guardiamo la freccia in basso food intake, introito di cibo) se sono stimolati, viene ridotto il senso della fame. -I neuroni Npy/Agrp (in questo caso la freccia è in alto) che contrariamente se stimolati aumentano il senso della fame. Quindi la leptina teoricamente come l'insulina ha un effetto positivo sui Pomc/Cart, quindi teoricamente riduce l'assunzione di cibo, e va ad inibire i Npy/Agrp e quindi l'assunzione di cibo. In sintesi, la leptina riduce l'introito di cibo attivando i neuroni che promuovono la sazietà (Pomc/Cart) e inibendo quelli che stimolano la fame (NPY/AgRP).
Caratteristiche della leptina
- E' prodotta dal tessuto adiposo
- La concentrazione ematica è direttamente proporzionale alla
- La secrezione è stimolata dai livelli glicemici
- Attiva le vie POMC/CART
- Inibisce le vie NPY/AgRP Mc3Hypothalamus Food intake Leptin Energy expended Fat tissue
Questo equilibrio aiuta a mantenere il controllo sull'appetito e il bilancio energetico. Teoricamente (il prof sottolinea più volte teoricamente) in un soggetto non obeso, questo è il processo che succede, cioè la leptina è un regolatore negativo dell'assunzione di cibo. Nel soggetto obeso, invece, si verifica un'alterazione di questo circuito, per cui la leptina va a ridurre la spesa energetica e quindi abbiamo l'aumento di cibo, perché a livello centrale si ha la leptina-resistenza. Come esiste la resistenza all'insulina a livello periferico, per cui l'insulina non riesce ad agire a livello del muscolo, del fegato e anche a livello del tessuto adiposo, non riesce quindi a far entrare all'interno di queste cellule il glucosio e quindi bisogna produrne di più. Il meccanismo analogo avviene con la leptina. Il risultato finale è che i soggetti, soprattutto i pazienti obesi, hanno la leptina molto aumentata, perché come abbiamo detto prima la leptina è dipendente dalla massa adipocitaria, quindi più cellula adipose ci sono, più leptina viene prodotta. Quindi questi soggetti continuano a mangiare di più fino ad ingrassare. Quindi se noi riuscissimo in qualche modo, attualmente sembra ci siano dei farmaci di nuova generazione che in parte agiscono anche a questo livello, noi potremmo sfruttare questo potenziale, ovvero il potenziale fisiologico della leptina, ovvero quello di bloccare il senso della fame. Nel soggetto obeso, quello che è alterato è il meccanismo di intake alimentare, i grandi obesi possono presentare il cosidetto social eating, stanno bene quando stanno con le persone, fanno le grandi abbuffate senza sentirsi in colpa. La maggior parte degli obesi però, ha il Binge Eating Disorder, cioè Disturbo del Comportamento Alimentare, quindi mangiano, non riescono a mettere in atto meccanismi compensatori come ad esempio fanno i bulimici (vomito o utilizzo di lassativi e diuretici) con lo scopo di ridurre il peso