Scienze Tecniche: Microbiologia Diagnostica e identificazione microrganismi
Slide di Università sulla microbiologia diagnostica. Il Pdf esplora le funzioni del laboratorio, il concetto di patogenicità e le procedure per l'isolamento e l'identificazione dei microrganismi, con focus sull'emocoltura e il sistema Vital per la Biologia.
Mostra di più37 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Microbiologia Diagnostica
Funzioni del Laboratorio di Microbiologia
Cosa si prefigge la microbiologia?
- Le principali funzioni del laboratorio di microbiologia sono quelle di esaminare materiale biologico dei differenti distretti per individuare i microrganismi (m.o.) patogeni, di identificarne accuratamente la specie di appartenenza e di indicarne la sensibilità agli antibiotici. Tali funzioni saranno d'aiuto al medico a scopo diagnostico.
- Non sempre e non tutti i microrganismi isolati da un materiale biologico sono responsabili della malattia .
- L'isolamento deve essere sia "qualitativamente che quantitativamente significativo" a seconda del materiale di provenienza ( " habitat " batterico differente nei vari materiali ). ! La significatività di un isolamento è legata dunque alla patogenicità del microrganismo e /o alla carica microbica presente nel materiale in esame.
- Ogni superficie corporea ( cute, congiuntive, mucose dell'albero respiratorio superiore, del tratto intestinale e degli organi genitali femminili) è colonizzata da una comunità microbica caratteristica e stabile (ecosistema batterico).
- I microrganismi "potenziali patogeni" sono in grado di sopravvivere in equilibrio con la flora batterica residente,ma in particolari condizioni possono trarre vantaggio dal cambiamento dell'habitat abituale (ad es. la variazione del ph in alcune situazioni) per moltiplicarsi in forma anche invasiva
Concetto di Patogenicità
! Per la maggior parte i batteri presenti in natura non sono patogeni (commensali = non causano malattia).
- Molti però, in particolari condizioni dell' ospite, (quando le difese immunitarie sono ridotte) possono provocare malattia.
- La patogenicità, cioè la capacità di provocare la malattia, è data da una sequenza di eventi che si verificano in precise situazioni cliniche che coinvolgono l'ospite ed il parassita.
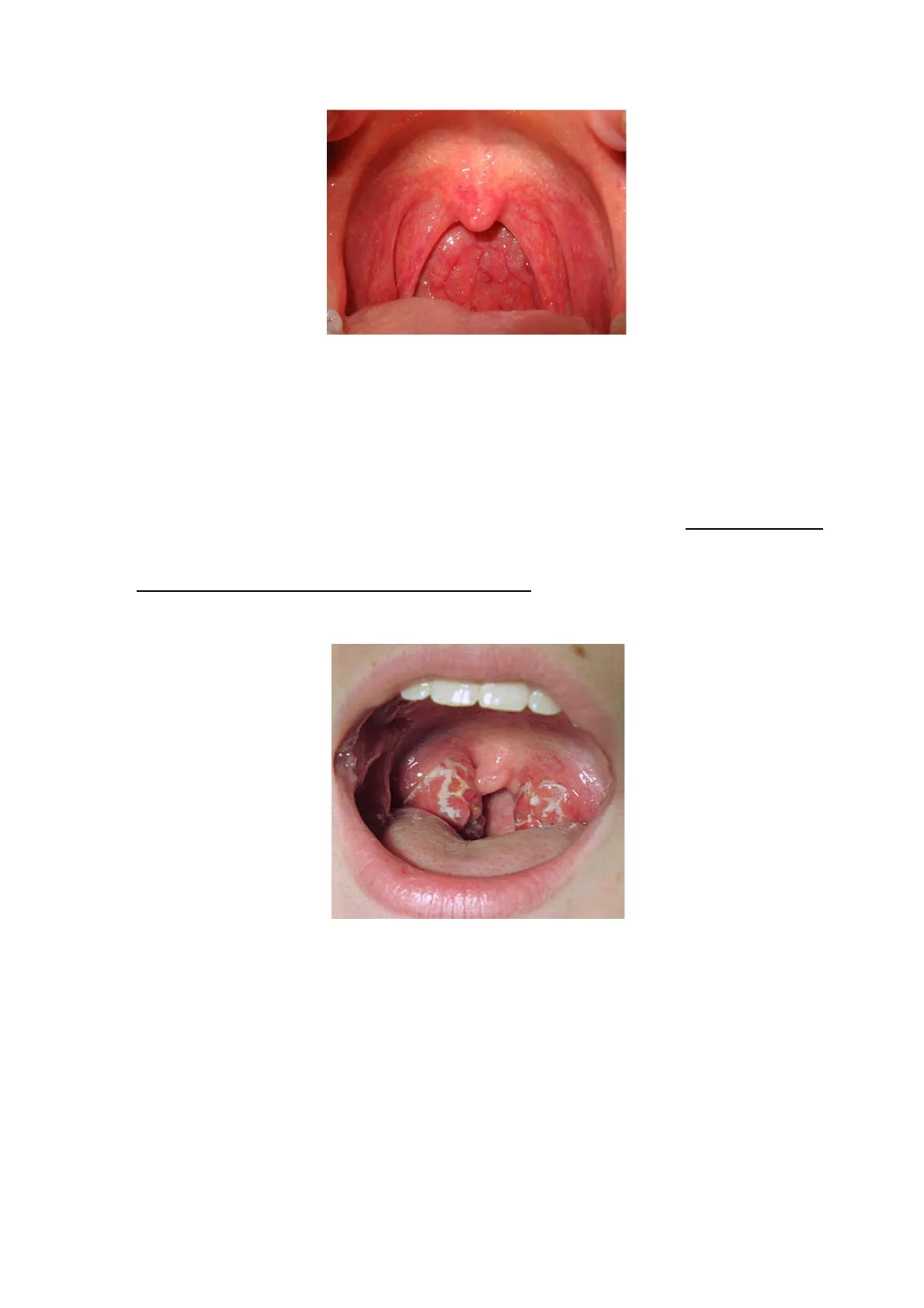
Flora Commensale della Faringe
Prendiamo ad es. la faringe ..... 1· La flora commensale è costituita da un certo numero di batteri.
- Di norma nell'orofaringe sono presenti, variamente distribuiti, popolazioni di streptococchi emolitici (S. mutans e S. salivarius), alcune specie del genere Neisseria (non la gonorrhoeae), stafilococchi coagulasi negativi, lo Streptococco pneumoniae,
- l'Haemophilus hemolyticus, alcune Enterobatteriacee, e occasionalmente streptococchi beta emolitici non appartenenti al gruppo A.
La ricerca del patogeno principale sui tamponi faringei è : lo Streptococco beta emolitico di gruppo A ( vedi immagine successiva)
Meccanismi di Causa della Malattia Infettiva
Come puo' un microrganismo causare malattia?
- Per provocare malattia infettiva un m.o. deve :
- raggiungere l'ospite e trovare una via di penetrazione
- superare le difese
- invadere e proliferare nei tessuti, con produzione di tossine o altri fattori di virulenza
- essere capace di resistere alle difese immunitarie.
2· I m.o. raggiungono l'ospite tramite vie esterne (inalazione, ingestione, inoculo) e per vie endogene (rottura barriere anatomiche, mutamenti della "flora normale", mutamenti dei sistemi di difesa dell'ospite).
- Le prime linee di difesa dell'ospite sono le barriere anatomiche: epitelio, vibrisse nasali, ciglia del tratto respiratorio, strato mucoso dell'intestino, il flusso dei liquidi nelle vie aeree e intestinali facilitato dal fenomeno della tosse, della deglutizione, della peristalsi
Fattori Fisiologici e Inibitori Chimici
Fattori fisiologici quali :
- ph alto o basso, la tensione di ossigeno in alcuni distretti, rendono difficoltosa la moltiplicazione dei m.o.
- Inibitori di origine chimica come :
- le proteasi (enzimi) prodotte nel tratto gastrointestinale, la presenza di acidi biliari, il lisozima della saliva e delle lacrime, l'accumulo di acidi grassi sulla cute sono deterrenti per i m.o.
- Le infezioni da funghi sono frequenti in chi ha subito lunghe terapie antibiotiche con riduzione della flora microbica commensale
- Le difese secondarie o interne dell'ospite comprendono la presenza di sostanze umorali naturali (complemento, lisozima, opsonine) presenti in circolo e nei fluidi corporei, la fagocitosi da polimorfonucleati circolanti e macrofagi tissutali, la produzione di anticorpi (IgM, IgG, IgA) e ancora la risposta immune, la risposta immune cellulo mediata.
- Altri fattori coinvolti nella resistenza dell'ospite possono essere l'età e lo stato nutrizionale, la presenza di malattie croniche e debilitanti, quali il diabete, affezioni cardiovascolari, tumori.
- L'uso di terapie radianti, chemio, immunosoppressivi, abuso di alcoolici e droghe, fattori quali traumi , stress fisici, presenza di corpi estranei nel sito d'infezione.
Sangue e Batteriemia
Batteriemia e Emocoltura
SANGUE . Il sangue di un soggetto sano è normalmente sterile ma nel corso di alcune malattie infettive si può riscontrare una batteriemia transitoria o persistente/continua (che potrebbe evolvere in sepsi) .
- Inizialmente si può manifestare come: febbre di natura da determinarsi che perdura nel tempo ( fdndd)
- L'indagine microbiologica più significativa in tali casi è l'EMOCOLTURA
Generalità sull'Emocoltura
3GENERALITA' L'isolamento colturale dei m.o. dal sangue ( emocoltura ) è una condizione indispensabile per: la diagnosi di laboratorio di batteriemia ,per la diagnosi di infezione del materiale protesico e di sepsi. . Le emocolture possono anche rilevare batteriemia in associazione ad altre malattie infettive, come l'artrite settica e la polmonite
- La batteriemia è indice di presenza di microrganismi nel sangue.
- Può essere a carattere: transitorio, intermittente o continuo
Definizioni di Batteriemia
DEFINIZIONI Batteriemia transitoria: condizione correlata alla presenza di batteri nel sistema circolatorio per periodi di pochi minuti (manipolazioni di chirurgia in tessuti infetti, cateterizzazione delle vie urinarie). Batteriemia intermittente: è associata in modo caratteristico ad ascessi intra-addominali. Batteriemia continua: è il caso della grave infezione che ha sovrastato le difese dell'ospite.
Sepsi e SIRS
Definizione di Sepsi
SEPSI: Il termine sepsi ( dal termine greco "sepsis"= putrefazione ) o setticemia viene utilizzato per descrivere lo stato in cui esiste l'evidenza clinica di una infezione e di una risposta sistemica con presenza di due o più criteri della SIRS.
Sindrome da Risposta Infiammatoria Sistemica (SIRS)
! SIRS: dall'acronimo SIRS: (Sindrome da Risposta Infiammatoria Sistemica) :
- si tratta della risposta che l'organismo attua in seguito all'invasione di m.o. patogeni nei tessuti , nei fluidi e nelle cavità corporee normalmente sterili. E' caratterizzata da due o più delle seguenti condizioni:
- Temperatura > 38℃ o < 36℃
- Frequenza cardiaca > 90 battiti/min.
- Conta leucocitaria >12000 o <4000 leucoc/millim.cubo
BACTERIA OTHER INFECTION SIRS FUNGI SEPSIS TRAUMA PARASITES VIRUSES BURNS OTHER PANCREATITIS BLOOD BORN INFECTION
Gestione e Diagnosi della Sepsi
- A causa della sua natura particolarmente aggressiva e multifattoriale, la sepsi conduce rapidamente a morte e costituisce la principale causa di decesso nelle Terapie Intensive non coronariche di tutto il mondo.
- La diagnosi tempestiva è fondamentale per la gestione della sepsi, così come l'inizio di una corretta terapia precoce è fondamentale per ridurre la 4mortalità della sepsi .
- Uno dei maggiori problemi da affrontare per la gestione adeguata del paziente settico è il ritardo nell'assegnazione del trattamento corretto che fa seguito alla diagnosi.
- Le complesse interazioni tra il m.o. infettante, il sistema immunitario del paziente , le risposte infiammatorie e la coagulazione , influenzano l'esito della sepsi .
- In passato si riteneva che la sepsi fosse data dalla presenza di una presunta infezione batterica , ora si è certi che la sepsi è data da complesse interazioni tra m.o. infettante e risposta infiammatoria, sistema immunitario e coagulativo.
- E' spesso la combinazione di queste disfunzioni ad essere la causa della formazione di microtrombi e del conseguente danno d'organo.
Linee Guida per la Sepsi Grave e lo Shock Settico
LINEE GUIDA ...
- per reparti come le Terapie intensive, le Rianimazioni, è diventato necessario definire delle linee guida sulle strategie da adottare per la gestione della sepsi grave e dello shock settico (elaborazione progettata nel corso di una Consensus conference dell'American College of Chest Physicians e dalla Society of Critical Care Medicine (ACCP/SCCM) svoltasi nel 1991. In tale occasione è stato stabilito che la SEPSI , che avviene in risposta ad un processo infettivo (per essere definita tale) deve presentare almeno due segni clinici di sindrome da risposta infiammatoria sistemica "SIRS" , quali : 1)anomalia della temperatura corporea 2)anomalia della conta dei globuli bianchi (o presenza di > 10 % cellule atipiche nel sangue periferico) 3)anomalia della frequenza cardiaca 4)anomalia della frequenza respiratoria
Sepsi Severa e Shock Settico
SEPSI SEVERA
- La sepsi severa/grave è definita tale quando alla sepsi si aggiunge la disfunzione di un organo facente parte del sistema: respiratorio, cardiocircolatorio, emocoagulativo, renale , SNC, epatico, accompagnato da segni quali acidosi metabolica, ed elevati livelli di acido lattico . Tale situazione può progredire sino allo shock settico .. ... lo shock settico , anche a seguito di trattamento ottimale, può portare alla Sindrome da insufficienza multiorgano (MODS) , ed eventualmente alla morte.
Epidemiologia ed Eziologia della Sepsi
Epidemiologia della Sepsi
EPIDEMIOLOGIA:
- In anni recenti la frequenza dei casi di sepsi è andata aumentando per ragioni epidemiologiche : aumento della popolazione anziana , delle patologie croniche, dei 5trattamenti immunosoppressivi per patologie neoplastiche, e del ricorso al cateterismo (CVC).
- La mortalità appare fortemente correlata alla gravità del quadro settico del paziente e aumenta nella progressione da sepsi a shock settico, in parallelo all'aggravarsi dell'insufficienza multiorgano e al sopravvivere di fenomeni infiammatori e protrombotici irreversibili.
- In Italia , riferendosi ai pazienti maggiormente compromessi ricoverati in Terapia Intensiva , si raggiunge un tasso di mortalità del 60-80%.
Eziologia della Sepsi
EZIOLOGIA: . Nell'approccio terapeutico empirico iniziale fondamentale è risalire alla localizzazione primaria del m.o. patogeno e, a seguire, l'origine del presunto agente eziologico se comunitario o nosocomiale.
- In Italia è stato recentemente rilevato che i casi di positività delle emocolture sono più frequentemente attribuibili a batteri nosocomiali, correlato al sempre più diffuso utilizzo di strumenti quali :
- cateteri intravascolari o urinari, (e qui troviamo per lo più E.coli implicato nelle sepsi da infezioni del tratto urinario, mentre lo S.aureus nei pazienti portatori di cateteri intravascolari). Anche le infezioni fungine Candida spp. e Aspergillus spp. non sono rare.
- Si predispongono ad un maggior rischio di sepsi severa e shock settico le polmoniti batteriche nosocomiali, le infezioni da ferita chirurgica rispetto alle urosepsi ed alle infezioni associate a dispositivi intravascolari.
- La rimozione del catetere non sempre risolve l'infezione perché, anche se infetto, la sua rimozione non è una terapia sufficiente (ostemiolite dopo alcuni mesi).
- Viceversa può accadere che la batteriemia rappresenti un fenomeno transitorio, destinato a scomparire con la rimozione del catetere, sia esso un catetere venoso centrale (CVC), sia un altro dispositivo intravascolare.
- La conferma che la fonte di sepsi sia il CVC o il dispositivo la si può avere eseguendo : A) una coltura del CVC B) una coltura del sangue periferico.
- La carica batterica del dispositivo deve risultare di circa 10 volte superiore (in questo caso si può essere certi che l'infezione derivava dal dispositivo).
Ruolo della Procalcitonina (PCT)
Ruolo della PROCALCITONINA (PCT)
- Distinguere la sepsi da altre condizioni non infettive in pazienti gravemente malati e che presentano segni clinici di infiammazione acuta può rivelarsi complesso 6