Malattie Cerebrovascolari del SNC: ischemia ed emorragia, Appunti Med2
Documento da Med2 su Malattie Cerebrovascolari del SNC. Il Pdf esamina le vasculopatie cerebrali acute, distinguendo tra ischemia ed emorragia, con un focus sulla fisiopatologia dell'ischemia cerebrale e la circolazione, utile per lo studio universitario.
Mostra di più59 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Malattie Cerebrovascolari del SNC
Revisore: Elisa Basili Neurologia Lez. 05 Prof. Pegoraro 01/04/21 Integrazioni da lezione 06 e 07/20 MED2 Prof. Pegoraro
(Le porzioni riportate in corsivo sono tratte dalla sbobina dell'anno 2019 di Treviso).
Si definisce come malattia cerebrovascolare del SNC "una qualsiasi affezione dell'encefalo causata da una patologia del sistema vascolare". Sono distinguibili in due categorie:
- Ischemia: l'assenza di flusso ematico, con la conseguente privazione del tessuto cerebrale di ossigeno e nutrienti;
- Emorragia: la fuoriuscita di sangue all'interno del parenchima cerebrale o negli spazi extracerebrali all'interno del cranio.
Definizione Clinica e Strumentale dell'Ictus
Nell'ambito delle malattie cerebrovascolari è importante definire l'ictus: per l'OMS, esso è la "comparsa improvvisa di segni e/o sintomi riferibili a deficit focale e/o globale delle funzioni cerebrali, a causa di un infarto (ischemia) o un'emorragia a livello dell'encefalo, della retina o del midollo spinale, con durata superiore alle 24 ore o ad esito infausto di natura vascolare".
È importante notare come la definizione fornita non distingua fra l'ictus causato da un evento ischemico o da uno emorragico: è infatti basata su un criterio clinico, mentre in altre circostanze tale definizione non è da sola sufficiente per un'accurata diagnosi. Si è pertanto aggiunto al criterio clinico un connotato strumentale: per parlare di ictus è necessario dimostrare la presenza di danno tissutale di natura vascolare.
Per comprendere l'applicazione di tale criterio clinico/strumentale si riporta un esempio: paziente 50enne che in mattinata riferisce un deficit di forza dell'arto superiore sx della durata di 15 minuti circa e poi completamente regredito; all'arrivo in PS il sintomo è assente e l'EO neurologico risulta negativo. A questo punto diventa essenziale il criterio strumentale per escludere un TIA.
- Definizione TIA (Transient Ischemic Attack): episodio transitorio di natura ischemica caratterizzato da deficit focale cerebrale, della retina o del midollo spinale senza infarto tissutale e di durata <1 ora, senza alcun danno evidenziabile radiologicamente.
Nel caso del paziente riportato sopra, se all'RM in sequenza di diffusione non si evidenziano alterazioni, si potrà parlare di TIA, se invece si ha un difetto in diffusione, ciò indica danno parenchimale, quindi ictus.
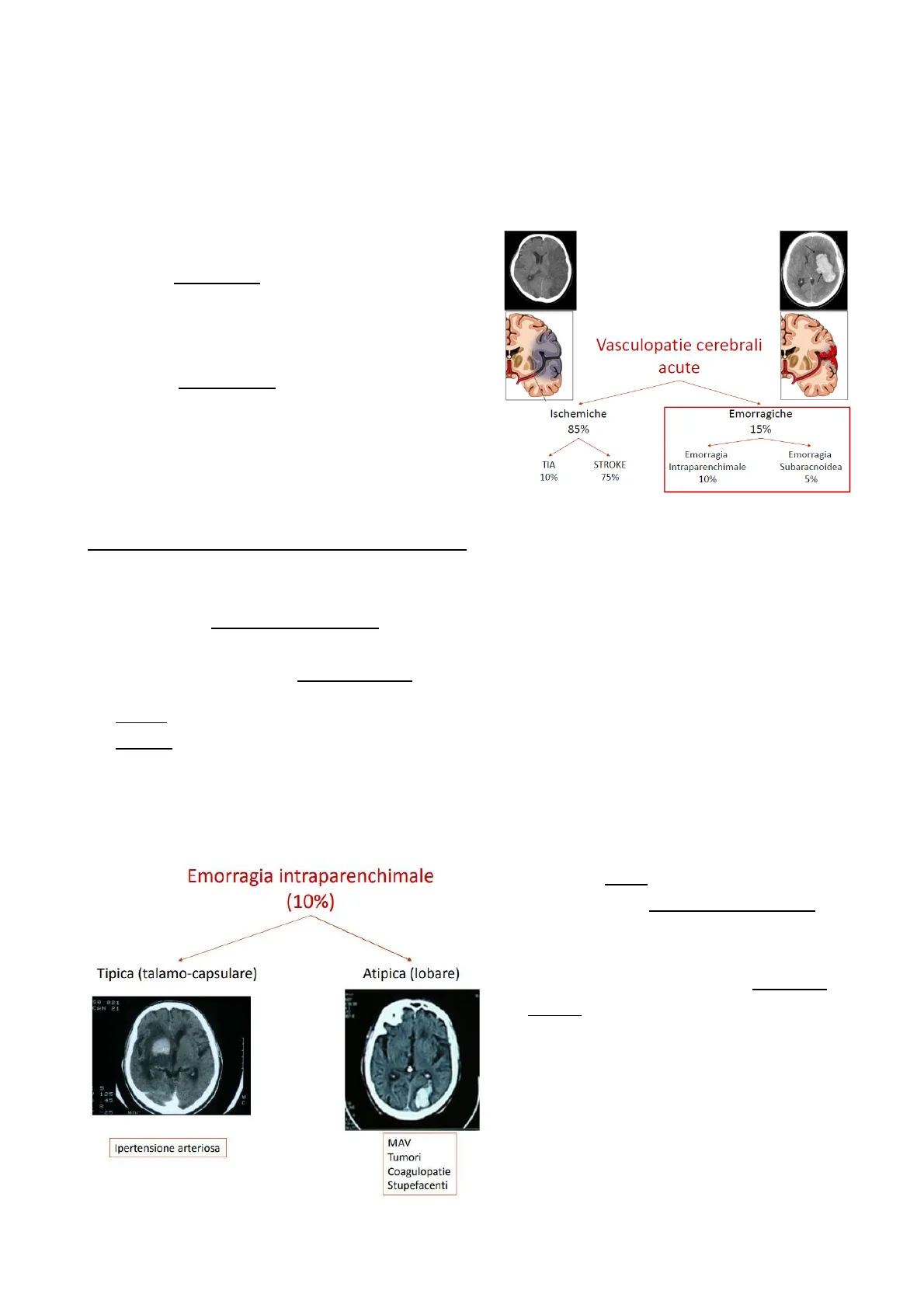
Vasculopatie Cerebrali Acute
Revisore: Elisa Basili Neurologia Lez. 05 Prof. Pegoraro 01/04/21 Integrazioni da lezione 06 e 07/20 MED2 Prof. Pegoraro
Si dividono in due categorie:
- Forme ischemiche: sono l'85%. Di queste, la
causa è:
- TIA (10%);
- Stroke (75%).
- Forme emorragiche: rappresentano il 15%.
Sono causate da:
- Emorragia intraparenchimale (10%);
- Emorragia subaracnoidea (5%).
Saranno ora affrontate le forme emorragiche.
Emorragia Cerebrale Intraparenchimale
Rappresenta il 10% di tutti i casi. L'ictus qui insorge in maniera iperacuta, più rapida dell'ictus su base ischemica. Ha inoltre una mortalità più elevata ed esiti più gravi. Il fattore eziopatogenetico più rilevante è l'ipertensione arteriosa, spesso in pazienti inconsapevoli del loro stato iperteso che si manifesta con picchi ipertensivi.
La tipica sede è a livello dei nuclei profondi:
- Striato (34%);
- Talamo (20%);
- Cervelletto (7%);
- Ponte (6%).
In base alla localizzazione si possono distinguere emorragie intraparenchimali:
- A sede tipica (talamo-capsulare) -> causata perlopiù da ipertensione arteriosa. Si può vedere dall'immagine a sinistra come essa sia caratterizzata da un nucleo iperdenso circondato da un alone ipodenso;
- Atipica (lobare) -> riconosce diverse
eziologie:
- malformazioni artero-venose (MAV);
- tumori (con lo sviluppo di emorragie intratumorali);
- Coagulopatie;
- assunzione di stupefacenti (specie nel giovane).
Eziopatogenesi dell'Emorragia Cerebrale
Revisore: Elisa Basili Neurologia Lez. 05 Prof. Pegoraro 01/04/21 Integrazioni da lezione 06 e 07/20 MED2 Prof. Pegoraro
L'ipertensione induce alterazioni della parete a livello delle piccole arterie perforanti: si innesca un processo di lipoialinosi a livello vasale, che porta poi alla formazione di piccoli aneurismi (di Charcot- Bouchard) che possono rompersi in conseguenza all'ipertensione; anche l'amiloidosi (angiopatia congofila) può essere una conseguenza del danno parietale.
L'emorragia cerebrale può anche essere causata da ipertensione episodica in individui non ipertesi (es. freddo, interventi chirurgici).
Nell'immagine si vede un'emorragia localizzata nei nuclei profondi (parte sinistra, sede tipica), mentre la parte destra dell'illustrazione rappresenta i casi di sede atipica in cui la causa è legata a MAV, alterazioni della coagulazione, angiomi cavernosi o droghe (soprattutto cocaina ed anfetamine), quest'ultima causa è alquanto frequente in giovani non ipertesi.
Fisiopatologia del Danno da Emorragia
Il danno da emorragia cerebrale riconosce una causa diretta ed una indiretta.
- Danno diretto: è legato al volume della raccolta ematica ed alla velocità con cui questa si forma. Essendo la scatola cranica un ambiente chiuso e senza possibilità di distensione, ciò si traduce in scarso adattamento alle variazioni volumetriche e quindi in una sindrome da aumento della pressione intracranica, i cui sintomi tipici sono la cefalea ed il vomito. Più spesso si tratta di "vomito cerebrale a getto", non preceduto da nausea.
- Danno indiretto: è situato attorno all'area emorragica, dove si innescano fenomeni secondari
legati a:
- Citotossicità: i neuroni andati incontro a morte per l'emorragia rilasciano nell'interstizio proteine ed elettroliti osmoticamente attivi, con induzione di proteasi, prostaglandine e leucotrieni, con effetto citotossico;
- Edema vasogenico: per perturbazione della permeabilità vasale;
- Rottura della barriera ematoencefalica.
L'insieme di questi fattori concorre a creare l'alone ipodenso che in RM e TC circonda l'emorragia. L'immagine a lato è un preparato autoptico che mostra una grossa emorragia a sede tipica nei nuclei profondi.
Clinica dell'Emorragia Cerebrale
Revisore: Elisa Basili Neurologia Lez. 05 Prof. Pegoraro 01/04/21 Integrazioni da lezione 06 e 07/20 MED2 Prof. Pegoraro
L'insorgenza dei sintomi è molto rapida. Nel quadro si possono avere:
- cefalea e vomito: sono spesso presenti fin da subito per l'aumento della pressione endocranica;
- segni neurologici focali: sono congrui con la sede dell'emorragia; si avrà dunque un quadro di vari sintomi, come l'emianopsia, l'emiparesi o segni cerebellari;
- crisi epilettiche: se c'è un coinvolgimento della corteccia si possono sviluppare crisi epilettiche, soprattutto nelle emorragie a sede atipica corticale, perché il sangue è irritante e può fungere da trigger per un attacco epilettico. Questo avviene raramente, invece, in caso di emorragie localizzate profondamente. Tuttavia, le emorragie profonde possono avere uno spandimento intraventricolare, e in questo contesto può depositarsi fibrina sulla superficie della corteccia e causare crisi epilettiche. Per questo, in caso di emorragie importanti, si può pensare ad un trattamento antiepilettico preventivo. In realtà questo è un argomento molto dibattuto, per cui è bene distinguere le lesioni che hanno un alto potenziale epilettogeno in partenza e che possono giovare del trattamento, da quelle per cui questo non è necessario.
- Erniazioni;
- alterazioni della coscienza fino al coma.
Il quadro in genere peggiora per 24-72 ore per poi stabilizzarsi e, in ultima analisi, risolversi con il riassorbimento del sanguinamento, sebbene possano permanere spesso sequele.
Quindi l'emorragia cerebrale è un evento clinico che ha insito il connotato di estrema gravità.
Diagnosi dell'Emorragia Cerebrale
- TC: è il più importante mezzo diagnostico. Per l'emorragia cerebrale, la TC del cranio senza mdc
è in grado di far vedere i diversi stadi evolutivi della lesione:
- Fin dall'inizio, la lesione appare come un'area iperdensa;
- Dopo qualche ora si sviluppa un alone ipodenso attorno alla lesione (edema perilesionale);
- L'iperdensità scompare nelle settimane successive e rimane un'area cistica cicatriziale, a testimonianza dell'evento.
- RM: non ha valore nelle emergenze in quanto meno sensibile in acuto e più dispendiosa in termini di tempo, ma diventa un'opzione per lo studio dell'evoluzione della malattia: ciò è possibile grazie alla datazione dei prodotti di degradazione dell'emoglobina e quindi alla datazione dell'emorragia. Inoltre, in sede di RM cerebrale, si può effettuare un'Angiorisonanza per identificare eventuali malformazioni artero-venose. Uno studio più approfondito viene richiesto quando si sospetta una malformazione o un tumore sottostante alla lesione. La RMN è molto efficace anche nel follow up a distanza e per datare le emorragie cerebrali. La RMN non si fa sempre. Se si fa una TAC ini un paziente iperteso con emorragia in sede tipica che va incontro a riassorbimento nei tempi previsti, la diagnosi è fatta. La RMN si effettua, invece, nel caso di sospetta lesione sottostante all'emorragia: RMN con m.d.c. o Angio-RM sono in grado di
Revisore: Elisa Basili Neurologia Lez. 05 Prof. Pegoraro 01/04/21 Integrazioni da lezione 06 e 07/20 MED2 Prof. Pegoraro
dimostrare MAV, cavernomi (che sono lesioni venose con un letto vascolare a bassa pressione) e tumori stessi.
- Angiografia: limitata a casi selezionati, quando si sospetta che alla base della malattia possa esserci una MAV (magari trattabile tramite embolizzazione endovascolare con angiografia transfemorale).
Immagini di Emorragie Cerebrali
Seguono immagini rappresentanti quadri di emorragie cerebrali.
Nell'immagine a lato è ben visibile l'alone ipodenso, rappresentato dai fattori concorrenti (la citotossicità, l'edema vasogenico e la rottura della membrana).
Qui si vede la drammatica evoluzione di un paziente in cui si ha stravaso di sangue nei ventricoli; si vede inoltre lo shift della linea mediana. Nei casi più gravi si assiste alla formazione di livelli o di emorragia subaracnoidea. SI tratta di casi ad elevata mortalità.
Nell'AngioTC a lato, infine, è evidenziata dalla freccia una malformazione artero-venosa. Si nota un gavocciolo di vasi, la cui eventuale rottura causa, in questo caso, uno spandimento in sede atipica, molto vicino alla corteccia e quindi altamente epilettogeno (candidabile a terapia profilattica antiepilettica).
Prognosi dell'Emorragia Cerebrale
L'emorragia cerebrale ha un'elevata mortalità, attorno al 35-40% entro il primo mese, e si associa a conseguente invalidità grave nel 50% dei casi.