Cardiologia: sintomi, ECG e gestione della fibrillazione atriale
Documento sulla cardiologia, con un focus sui sintomi cardiaci, l'anamnesi e la rilevazione dei parametri vitali. Il Pdf spiega la lettura dell'ECG, descrivendo le onde P, QRS e T, e come calcolare la frequenza cardiaca. Approfondisce la fibrillazione atriale, classificandola in parossistica, persistente e permanente, e illustra le strategie terapeutiche, inclusi i farmaci anticoagulanti e antiaritmici.
Mostra di più66 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Sintomi Cardiaci Importanti
Libro consigliato: · Manuale Cardionursing - uno strumento per l'assistenza infermieristica (Miceli - Tozzi - Di Giulio - Sabbadin) Solitamente il paziente arriva da noi e ci riferirà:
Sintomi Principali Riferiti dal Paziente
- Dispnea (= mancanza di fiato)
- Dolore toracico: cardiaco/non cardiaco
- Sincope/palpitazione (sensazione che il paziente definisce come "batticuore")
In base ai sintomi dobbiamo contestualizzare l'esordio: · Da quanto tempo · Contesto · Persistenza · Durata · Associazione ad altri sintomi non considerati importanti dal paziente
Anamnesi del Paziente
A loro volta queste informazioni vanno estese ulteriormente, in maniera più specifica nei confronti del malato e si fa un'anamnesi:
- Età
- Storia di un'eventuale cardiopatia: aumenta la probabilità che ci siano nuovamente eventi cardiaci
- Farmaci assunti
- Comorbidità
Rilevazione Parametri Vitali
Rilevazione dei parametri vitali: ci indicano la gravità dell'evento e l'urgenza di trattare il paziente
- Pressione arteriosa
- Frequenza cardiaca
- Frequenza respiratoria
- Spo2
- Cute
- Sensorio
Algoritmi di Riconoscimento Ritmi al Monitor
Algoritmi semplificati di riconoscimento ritmi al monitor
Cenni di Anatomia Cardiaca
Brevi cenni di anatomia: Cuore suddiviso in 2 atri e 2 ventricoli, rispettivamente a destra e a sinistra:
- Destra: circolazione polmonare
- Sinistra: circolazione sistemica
Ricordiamo che dal punto di vista elettrico, l'associazione è: 1 1· Atrio - atrio · Ventricolo - ventricolo
Elettrocardiogramma (ECG)
Onde dell'ECG
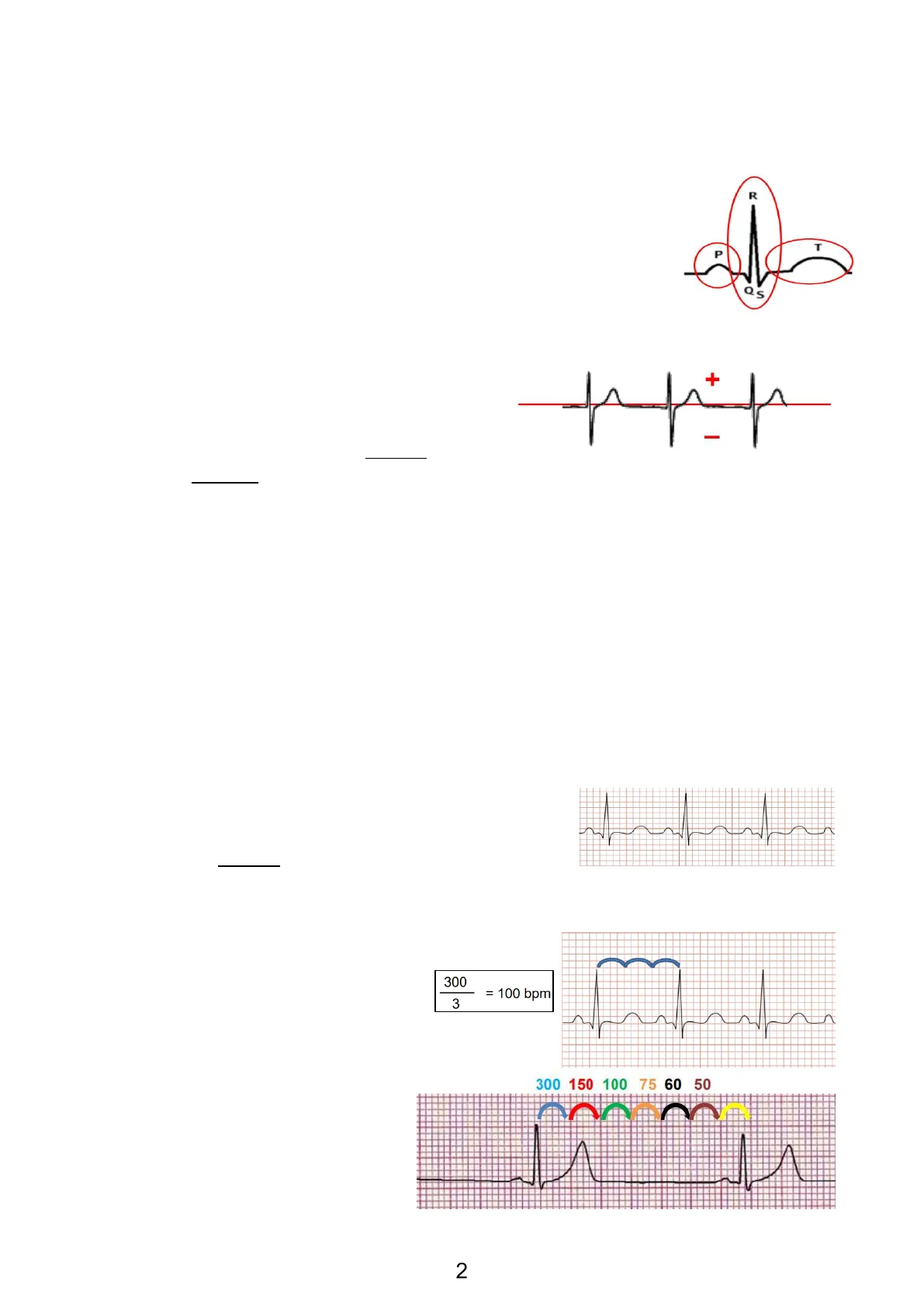
L'ECG è costituito da delle "onde":
- Onda P: onda di attività (depolarizzazione) di entrambi gli atri
- Complesso QRS: attività (depolarizzazione) di entrambi i ventricoli
- Tratto ST e onda T: ripolarizzazione di entrambi i ventricoli
La ripolarizzazione atriale è contemporanea al QRS e pertanto non visibile.
R T P Q5 Parliamo di onde positive e negative a seconda di dove si trovino rispetto alla linea isoelettrica (linea immaginaria che passa tra la fine dell'onda T e l'inizio dell'onda P). Quelle al di sopra sono positive, quelle al di sotto sono negative. + · Q ed S sono onde negative. · Le onde P, R e T sono positive.
Come Leggere un ECG
Come leggere un ECG?
- C'è attività elettrica?
- Qual è la frequenza ventricolare (frequenza del complesso QRS)?
- Il ritmo (QRS) è regolare o irregolare?
- Il QRS è normale o prolungato?
- È presente attività atriale? Se sì, di che tipo? C'è una P normale o c'è un'altra attività atriale?
- Che rapporto c'è tra l'attività atriale e quella ventricolare?
Attività Elettrica e Frequenza
1. Attività elettrica: è presente se sono presenti le onde di depolarizzazione (P-QRS-T). Quando la linea è piatta non c'è attività elettrica: asistolia.
2. Frequenza: ci sono due modalità per calcolarla. Gli ECG si trovano su carta millimetrata, divisa in quadratini da 1 mm, e raggruppati in cubetti più grandi di 5 mm. Se si parte dal QRS e mi sposto di 5 mm riesco ad ottenere facilmente la FC.
- Calcolo: 300 (costante) / il numero di quadrati grandi (5 mm) compresi tra due battiti consecutivi. 300 3 = 100 bpm
- Sequenza mnemonica: 300 - 150- 100 - 75 - 60 - 50 saltando di quadrato grande in quadrato grande. 300 150 100 75 60 50 2 2Ritmi FC
Ritmi e Frequenza Cardiaca
- Normale: 60 - 100 battiti/min
- Bradicardia: < 60 bpm
- Tachicardia: > 100 bpm
Regolarità del QRS
3. Regolarità/ritmicità del QRS: confrontando gli intervalli R-R, la distanza tra un QRS e l'altro è sempre uguale?
- Se la risposta è sì: la frequenza ventricolare è ritmica.
- Se la risposta è no: la frequenza ventricolare è aritmica (->).
Morfologia del QRS
4. Morfologia del QRS (largo o stretto): < 0.12 secondi (< 3 quadretti piccoli) è considerato stretto e normale; origina a livello sopraventricolare (il nostro impulso elettrico segue la normale via di conduzione elettrica) fino ad arrivare a tutto il cuore; l'impulso passa lungo delle fibre elettriche specifiche che lo fanno viaggiare velocemente (impiega poco tempo a diffondersi in tutto il cuore). Se il QRS è > 0.12 s, l'impulso elettrico impiega più tempo a propagarsi nel ventricolo (più è largo, più tempo ci mette); ciò vuol dire che sta viaggiando su altre vie elettriche, oppure che origini a livello del muscolo ventricolare.
QRS stretto QRS largo Ricordiamo, quindi: . QRS stretto: sorpaventricolare, normale · QRS largo: può essere ventricolare!
Attività Atriale e Ritmo Sinusale
5. Attività atriale: bisogna ricercare la piccola onda P che precede il QRS; la sua presenza configura un ritmo atriale; se nasce dal nodo del seno (struttura anatomica che si trova sul tetto dell'atrio destro e funge da segnapassi cardiaco, cioè innesca l'impulso elettrico ed il battito cardiaco), l'onda P sarà positiva nelle derivazioni DII (2 in numero romano), negativa in aVR e difasica (una parte positiva ed una negativa) in V1: ritmo sinusale. Se il ritmo non è così, si definisce: ritmo atriale, ma non sinusale perché origina da un'altra parte degli atri.
3 3avK aUR QUE سلبيا س ليه السيسيسيد 02 1 U3 U3 1 1 F50 F50 25 #*/5 P80 2E05 25 MM/S P88 2E05 2- A volte, l'attività atriale potrebbe non 1 25mm/s essere presente in quanto le onde P non sono riconoscibili, la linea è frastagliata. In questo caso, si può parlare di fibrillazione atriale: l'attività atriale è presente, ma caotica e disorganizzata, composta da cortocircuiti elettrici nell'atrio che non rendono visibile un'onda P sull'ECG.
Flutter Atriale
Flutter atriale: l'attività elettrica c'è, è più organizzata, ma non c'è un'onda P riconoscibile. Le onde P hanno una frequenza molto elevata (> 250/min), sono regolari e ritmiche, spesso con morfologia "a denti di sega" nelle derivazioni inferiori. (ha detto che non gli interessa che lo sappiamo).
aVL V2 V3 V6
Rapporto Atrio-Ventricolare
6. Rapporto tra attività atriale e ventricolare: un rapporto regolare equivale a 1 (normale se l'intervallo PR è compreso tra 0,12 e 0,20 sec).
4 4 aVR V1 V4 V5 aVFSe PR > 0,20 sec, si parla di rallentamento nella conduzione elettrica: blocco atrioventricolare di I grado (BAV 1º).
Blocco Atrioventricolare di II Grado
Quando il rapporto è irregolare, ma con delle sequenze che si ripetono, parliamo di blocco atrioventricolare di II grado (BAV IIº). Abbiamo una sequenza in cui ogni tanto c'è un'onda P senza QRS di seguito, ciò vuol dire che alcuni impulsi atriali non riescono a raggiungere i ventricoli. Ci sono vari tipo di BAV II° in cui cambia la regolarità del battito. Man mano che si allunga il tempo tra un complesso QRS e un altro il blocco peggiora fino al blocco completo.
BAV IIº tipo 1 BAV II° tipo 2
Nel tipo 2: il problema non è a livello del nodo ventricolare (la distanza tra P e QRS è sempre uguale), l'impulso va via veloce dal nodo, ma poi si blocca sotto il nodo (dal nodo l'impulso passa veloce, ma ogni tanto arriva sotto e trova delle vie elettriche in cui si blocca. Quindi la differenza sta nel fatto che nel tipo 2 il problema è più "basso".
- Non serve sapere la differenza sostanziale, serve solo sapere che esistono tipi di blocco diversi e tanto più il blocco è avanzato, tanto più è grave il problema.
Blocco Atrioventricolare Completo (BAV III°)
Se c'è una completa dissociazione atrioventricolare, vuol dire che non c'è alcun impulso atriale condotto ai ventricoli (BAV III°): blocco completo. Il nodo senoatriale dà l'impulso elettrico, ma non c'è un collegamento elettrico tra atri (P) e ventricoli (QRS). L'assenza del collegamento fa sì che emerga un'attività ventricolare a QRS normalmente largo, molto più lenta dell'attività atriale e completamente scollegata dall'impulso atriale. Condizione idonea e, a volte, urgente per l'impianto di pacemaker.
Ripolarizzazione Ventricolare
La ripolarizzazione
- Va dal tratto ST all'onda T vera e propria
- Si altera in numerose patologie: cardiopatia ischemica, disturbi neurologici, miocardite, pericardite, emorragia subaracnoidea, alterazioni elettrolitiche (iper/ipokaliemia ecc) ...
- È importante riconoscere l'onda di lesione ed i segni di ischemia.
Onda di Lesione e Infarto Acuto
5 5L'onda di lesione: onda dell'infarto acuto per eccellenza. Va sempre portato in sala emodinamica nel minor tempo possibile. Si tratta di un sopraslivellamento del tratto ST rispetto alla linea isoelettrica in due o più derivazioni contigue: emergenza > STEMI (ST Elevation Myocardial Infarction - infarto miocardico con ST sopraslivellato). Esprime un danno del cuore da occlusione acuta di una coronaria (morte cellulare transmurale).
C1 C2 h1n.h.h C3 a VR C4 aVI 05 AVE 06
Manifestazioni dell'Ischemia
L'ischemia può manifestarsi con:
- Sottoslivellamento del tratto ST in due o più derivazioni contigue (ischemia antero-settale): è più importante la terapia farmacologica all'istante e poi successivamente la coronarografia
- T negative a branche simmetriche (ischemia diffusa)
- Onde T piatte: non riconoscibili
L'ischemia rappresenta una situazione di potenziale instabilità clinica (coronaria subocclusa o gravemente stenotica). Se prolungata, può determinare necrosi miocardica subendocardica (NSTEMI: Non ST Elevation Myocardial Infarction).
6 6OVK 1 n 11 GVL V2 V5 111 oVF V3 V6 N RHYTHM STRIP: 11 25 mm/sec; 1 cm/mV Ischemia antero-settale - 1 11 a VL C2 C5 a VF C3 C6 Ischemia diffusa
Gestione di Sottoslivellamenti e Sopraslivellamenti
In caso di compresenza di sottoslivellamenti e sopraslivellamenti, bisogna sempre porre l'attenzione sui sopraslivellamenti perché sono i più pericolosi (STEMI) e l'evento va trattato istantaneamente in sala emodinamica.
Necrosi Miocardica
La necrosi
- È rappresentata da un'onda Q significativa* che indica un pregresso infarto (una parte del cuore è stata sostituita da tessuto cicatriziale con neutralità elettrica e quindi assenza di contrattilità miocardica).
- La sua presenza sull'ECG è permanente perché è indice di un processo irreversibile
Caratteristiche dell'Onda Q di Infarto
*L'onda Q indicativa di pregresso infarto deve possedere precise caratteristiche elettro- cardiografiche:
- Durata di 80 msec
- Ampiezza di almeno 1/3 del voltaggio del QRS
7 7· Essere presente in almeno due derivazioni contigue 80 msec altezza Q = 1/2 altezza QRS QUE AUF Pregressa necrosi
ECG dei Pazienti con Pacemaker
L'ECG dei pazienti con pacemaker Il PM è quel dispositivo che serve a dare un impulso elettrico per far battere il cuore; è strutturato per funzionare quando ce n'è bisogno; può determinare la depolarizzazione dell'atrio o del ventricolo (precede la P o il QRS). Sull'ECG posso anche non rilevare la presenza del PM, ma posso rilevarne il funzionamento. Quando la vedo, la vedo come un'attività elettrica di grande intensità (grande ampiezza: alta) e molto rapida (piccola durata: stretta) che prende il nome di "spike". Lo spike è la punta P molto evidente: sull'ECG si rilevano righe verticali molto grandi. Dopo lo spike va ricercata la presenza di attivazione elettrica del miocardio (onda P o complesso QRS).
Pacemaker "atrioguidato" oppure ritmo ventricolare elettroindotto avi AUF 25 mm/s 0. 15-35Hz F50 8 8