Le ADR di tipo B: reazioni avverse ai farmaci e cardiotossicità
Documento dall'Università sulle ADR di tipo B: reazioni avverse ai farmaci e cardiotossicità. Il Pdf esplora le ipersensibilità secondo Gell-Coombs e i meccanismi di cardiotossicità indotti dalle antracicline, con schemi illustrativi. Questo materiale di Biologia è utile per lo studio universitario.
Mostra di più17 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Le ADR di tipo B
B = Bizzarre Sono ADR non comuni, non riconducibili al meccanismo d'azione, non associabili alla dose; sono acuti e inaspettati. Non sono identificate da trial di fase III, ma in seguito alla commercializazzione e all'utilizzo da una popolazione ampia di pazienti. (es. rush cutaneo da penicillina, sindrome di stevens-johnson) Principalmente sono caratterizzate da reazioni allergiche, non identificate nella maggioranza della popolazione e da reazioni idiosincrasiche su base genetica.
Immunità
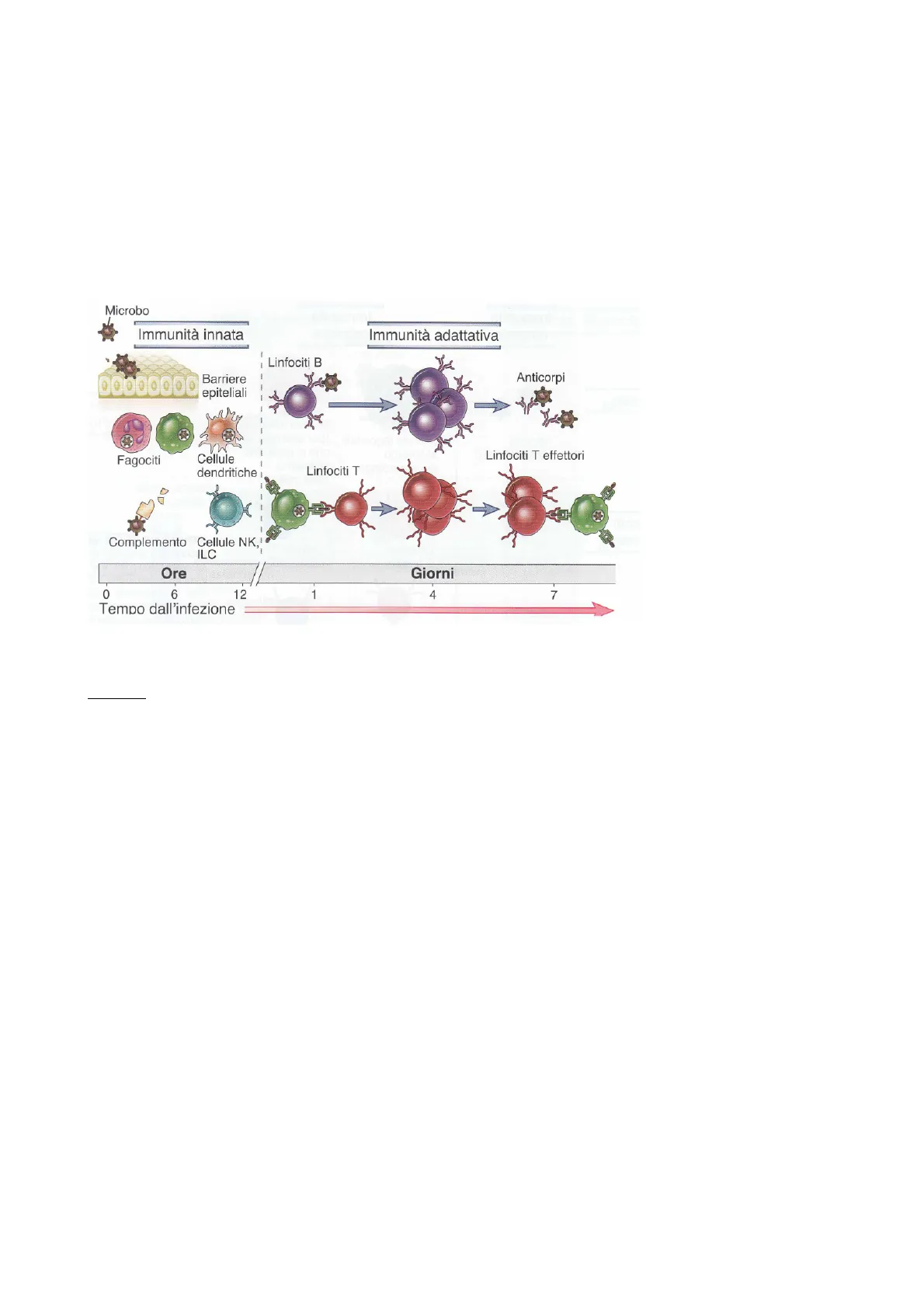
Microbo Immunità innata Immunità adattativa Linfociti B Barriere epiteliali Anticorpi - - Fagociti Cellule dendritiche : 1 Linfociti T Itino Complemento Cellule NK, ILC Ore Giorni 0 6 12 -1 4 7 Tempo dall'infezione L'immunità innata si attiva entro 12h dall'infezione, risulta, però, priva della memoria immunologica, propria dell'immunità adattativa.
Antigene e Reazione Allergica
Antigene Qualunque molecola in grado di legare specifici componenti del sistema immunitario. Dal punto di vista chimico sono generalmente proteine / carboidrati, solitamente estranei all'organismo, self nel caso di patologie autoimmuni.
- Epitopo: porzione dell'antigene legante gli anticorpi
- Aptene: molecole in grado di stimolare la produzione di anticorpi legando un carrier; ha piccola massa molecolare; Può essere il caso di piccoli farmaci che possono associarsi in gran numero ad un singolo carrier creando dei complessi in grado di scatenare la risposta allergica.
La reazione allergica (ipersensibilità) è un'eccesso di risposta immunitaria nei confronti di un allergene (sostanza solitamente innocua) nei soggetti predisposti. E' prevista una fase di sensibilizazzione in cui l'organismo entra a contatto con un'antigene per la quale sono prodotti anticorpi per neutralizzarlo; questa fase è clinicamente silente, in seguito a seconda esposizione, verrà scatenata la risposta allergica che decorrerà al dechallenge. Estendendo questo fenomeno ai farmaci noteremo una reazione allergica in seguito ad assunzione reiterata ameno che non si tratti di: reazioni crociate, ovvero, assunzione di farmaci con struttura chimica o meccanismo analogo. Le manifestazioni cliniche date da reazioni allergiche ai farmaci sono solitamente uniformi per farmaci diversi.
Sindrome di Stevens-Johnson
SINDROME DI STEVENS-JOHNSON Reazione acuta di ipersensibilità che coinvolge la cute e le mucose in seguito ad esposizione a virus, batteri o esposizioni avverse ai farmaci, solitamente: sulfamidici, tetracicline, penicilline e anticonvulsivanti. Può risultare mortale nel 5% dei casi in seguito all'evoluzione della patologia nella necrolisi epidermica tossica, patologia associata ad escoriamento epidermico oltre il 30% dei casi.
Classificazione di Gell-Coombs
Linfociti T effettoriCLASSIFICAZIONE DI GELL-COOMBS Metodo di classificazione delle reazioni di ipersensibilità:
- Tipo 1: Reazione anafilattico o immediata, mediata da IgE
- Tipo 2: Citotossica, mediata da IgG e IgM
- Tipo 3: Da immunocomplessi, mediata da IgG e IgM
- Tipo 4: Ritardata, mediata da linfociti Th e T citotossici
Ipersensibilità di Tipo I o Immediata
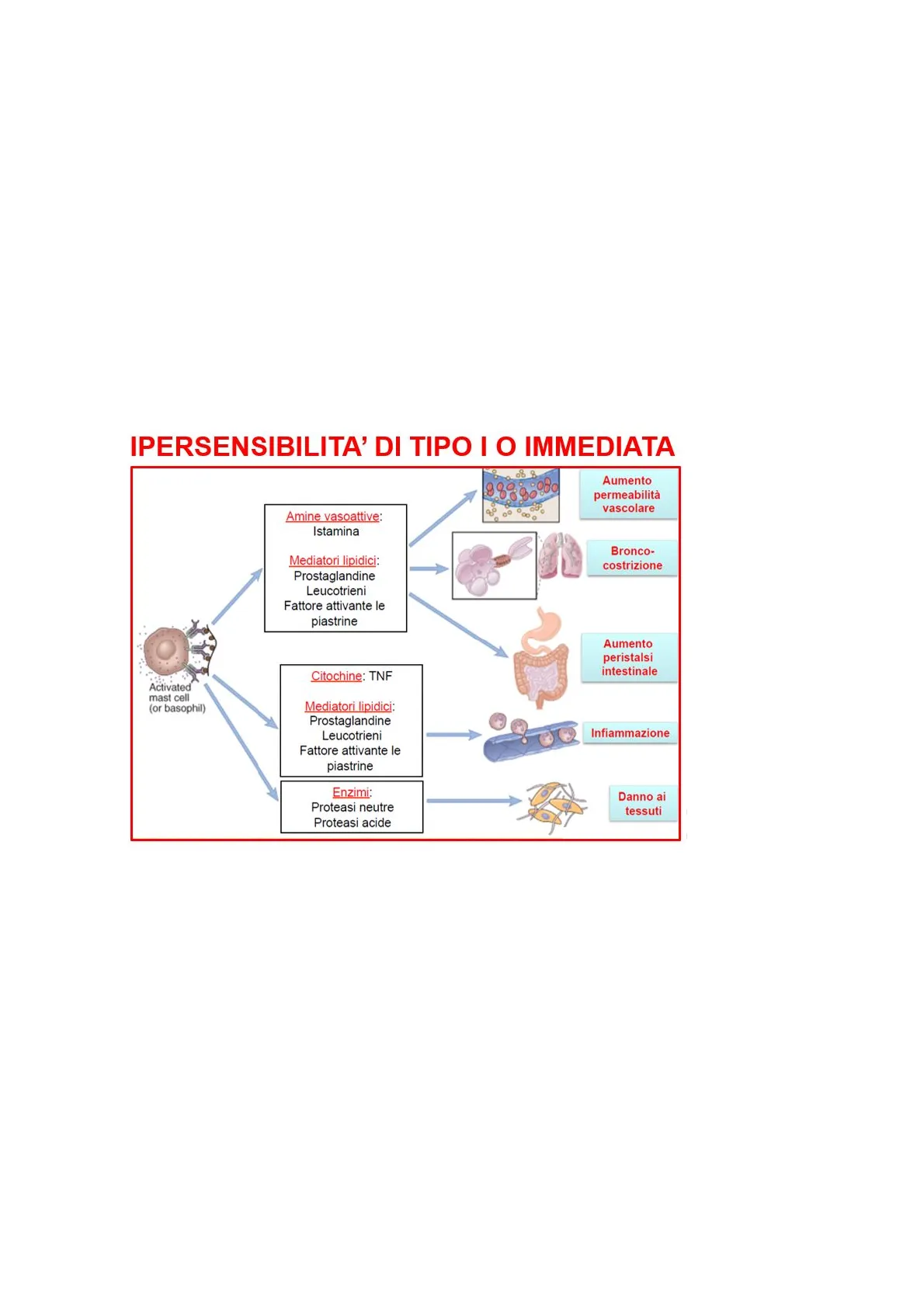
TIPO I: Necessaria la fase di sensibilazzione: avviene pochi minuti dopo la prima esposizione. In seguito al primo contatto le IgE si legano ai recettori FC presenti nei mastociti, presenti prevalentemente negli epiteli, connettivo e mucose, sensibilizzandoli. La seconda esposizione induce l'aggregazione delle IgE presenti sulla membrana dei mastociti, inducendone la degranulazione. I mediatori così rilasciati agiscono nei tessuti circostanti. IPERSENSIBILITA' DI TIPO I O IMMEDIATA Aumento permeabilità vascolare Amine vasoattive: Istamina Bronco- costrizione Mediatori lipidici: Prostaglandine Leucotrieni Fattore attivante le piastrine Aumento peristalsi intestinale Citochine: TNF Activated mast cell (or basophil) Mediatori lipidici: Prostaglandine Leucotrieni Fattore attivante le piastrine Infiammazione Enzimi: Proteasi neutre Proteasi acide Danno ai tessuti La reazione peggiore è l'anafilassi: attivazione sistemica di mastociti che rilasciano una grande quantità di mediatori chimici. Il trattamento d'elezione è la somministrazione di adrenalina che inibisce l'attività dei mastociti, il rilascio dei suoi mediatori, la broncocostrizione, la vasodilatazione e la conseguente formazione d'edema. I farmaci maggiormente coinvolti sono: penicillina, anestetici locali e FANS.
Ipersensibilità di Tipo II
Tipo II: Gli anticorpi IgG e IgM vanno ad interagire con gli antigeni di superficie su eritrociti, granulociti e piastrine, attivando il complemento e alla conseguente lisi cellulare. Ne conseguono anemie, agranulocitosi o trombocitopenia.
Ipersensibilità di Tipo III
Tipo III: Caratterizzata dalla formazione di immunocomplessi di IgG e IgM che si depositano nelle membrane basali dei vasi, i quali, attivano il sistema del complemento innescando il sistema infiammatorio, il quale, stimola i macrofagi e i neutrofili all'attività dannosa a livello tissutale.Un esempio è il Lupus eritematoso indotto da farmaci, caratterizzato da artrite causato dal deposito di immunocomplessi e rush cutanei. Questo è causato principalmente da: idralazina, isoniazide, procainamide, metildopa e cloropromazina.
Ipersensibilità di Tipo IV
Tipo IV: Si manifesta dopo 24/48h. Un allergene lega i linfociti Th1 sensibilizzati, questi liberano linfochine che, producendo principalmente citochine e Inferferone gamma, richiamano e attivano i macrofagi. A questo punto, i macrofagi attivati, rilasciano enzimi lisosomiali e mediatori che causano infiammazione e danno tissutale. Un esempio è la dermatite da contatto, causata da xenobioti di diversa natura, cosmetici, penicilline, acido sorbico, composti fenolici, metalli pesanti. Le penicilline sono una classe di farmaci largamente studiata per quanto concerne le reazioni di ipersensibilità. Si è evinto che soggetti predisposti a ipersensibilità da penicilline sono altresì intolleranti ad altri farmaci strutturalmente correlati.
Diagnosi di Allergia ai Farmaci
E' possibile effettuare test per la diagnosi da allergia ai farmaci:
- Prick test: Una goccia di farmaco viene appossto sulla cute, successivamente punta da un ago. Utile nel caso la reazione di farmaci che danno ipersensibilità di tipo I.
- Intradermoreazione: una piccola quantità di farmaco viene inoculato nel derma. In soggetti sensibili è necessario effettuare prima il Prick test e successivamente l'intradermoreazione, per evitare fenomeni generalizzati.
- Patch test: Il farmaco viene posto sulla pelle sotto un cerotto, dopo 48h si ricerca un addotto infiammatorio. Utile in farmaci che scatenino risposta del tipo IV
Test Sierologici
Test sierologici (RAST o ELISA)
- dosaggio delle IgE specifiche
- sensibilità inferiore rispetto a quella dei test cutanei
- metodo di screening che precede i test cutanei (per es. penicilline e cefalosporine)
Test di Tolleranza
Test di tolleranza
- somministrazione orale di un farmaco, iniziando a bassi dosaggi (1/100 o anche 1/1000 della dose terapeutica) ed aumentando la dose ad intervalli di tempo
- va utilizzato per identificare un farmaco alternativo a quello che ha provocato la reazione allergica
Reazioni Pseudoallergiche
REAZIONI PSEUDOALLERGICHE Non vi è il coinvolgimento del sistema immunitario, non è quindi necessario lo step della sensibilizazzione. Si è ipotizzato che farmaci agenti sulla COX2 (ciclossigenasi 2) aumentino i livello di leucotrieni, causando broncospasmi. La reazione è solitamente associata alla liberazione di istamina. Farmaci che causano reazioni pseudoallergiche:
- FANS (broncospasmo da leucotrieni)
- morfina (orticaria)
- mezzi di contrasto radiologici iodati (orticaria)
Fotoallergia
FOTO ALLERGIA
- L'esposizione alle radiazioni ultraviolette modifica la struttura del farmaco che viene riconosciuto dal sistema immunitario come un antigene (fotoaptene).
- Reazione allergica di tipo IV che si manifesta 24-72 ore dopo l'esposizione al sole con dermatiti e prurito, anche in aree corporee non direttamente esposte al sole.
- Decorso clinico di lunga durata.
Fototossicità
FOTOTOSSICITA'
- Reazione di fotosensibilità non su base immunologica: il farmaco cede l'energia assorbita dai raggi UV ai tessuti adiacenti con conseguente danneggiamento.
- Eritemi o ustioni solari compaiono a distanza di minuti od ore dall'esposizione al sole e possono persistere per mesi o anni.
- Reazioni fototossiche confinate nella sede di fotoesposizione, ma sproporzionati in intensità rispetto al tempo di esposizione.
Idiosincrasia
IDIOSINCRASIA E' un fenomeno congenito che si manifesta alla prima assimilazione, le manifestazioni sono farmacospecifiche e dose- dipendenti.
Neuropatia Periferica Indotta da Isoniazide
Neuropatia periferica indotta da isoniazide: Farmaco antitubercolare metabolizzato dall'enzima N-acetil transferasi 2 (NAT2). Gli individui possono essere distinti in acetilatori rapidi e acetilatori lenti, con differente frequenza tra etnie. L'enzima NAT-2 è codificato da un gene polimorfico. Alcune varianti geniche sono associate a scarsa attività di acetilazione. Gli acetilatori lenti sviluppano neuropatia periferica a dosi normali di isoniazide.
Anemia Emolitica Farmaco-Indotta
Anemia emolitica farmaco-indotta: Causata da un difetto congenito dell'enzima glucosio-6-fosfato deidrogenasi (G6PD), necessario per la sintesi del NADPH, indispensabile per la riduzione del GLUTATIONE, richiesto per la protezione dei globuli rossi dallo stress ossidativo. Sulfamidici, antimalarici, aspirina, paracetamolo, possono portare ad anemia emolitica in soggetti affetti da tale condizione.
Idiosincrasia vs Allergia
IDIOSINCRASIA ALLERGIA Congenita Si verifica alla prima dose Acquisita Solo dopo sensibilizzazione Manifestazioni variabili Manifestazioni comuni dipendenti dal farmaco dose-dipendenti indipendenti dal farmaco non dose-dipendenti Farmaci non antigenici Farmaci antigenici Terapia specifica antagonisti, antidoti Terapia comune antinfiammatori adrenalina, cortisonici
Ipertermia Maligna
Ipertermia maligna Risposta ipermetabolica a:
- gas anestetici alogenati (alotano, isoflurano, sevoflurano, desflurano, enflurano)
- bloccanti neuromuscolari depolarizzanti (succinilcolina)
Sindrome ereditata come carattere autosomico dominante Aumento incontrollato dei livelli di calcio intracellulare nelle fibre del muscolo scheletrico:
- ipertermia marcata
- tachicardia
- tachipnea
- aumento espirazione CO2
- aumento consumo O2
- acidosi
- rigidità muscolare
- rabdomiolisi
Tossicologia Renale
TOSSICOLOGIA RENALE Il rene ha un ruolo chiave nel mantenimento dell'omeostasi tramite produzione di urina a partire da acqua e urina. Regola l'osmoralità attraverso escrezioni di NaCL, l'equilibrio acido base. La parte più importante è l'escrezione di prodotti del metabolismo: Urea, acido urico, creatinina e nell'escrezione dei prodotti terminali del metabolismo degli ormoni e xenobiotici; in ultimo, produce ed escrete ormoni quali:
- Renina: regolazione pressione arteriosa
- Calcitriolo: forma attiva vitamina D3, favorisce assorbimento calcio e fosfato
- Eritropoietina: regolazione dell'eritropoiesi
Il glomerulo insieme al tubulo renale costituisce il nefrone, l'unità funzionale del rene; nel corpo umano sono presenti c.ca 1M di queste unità. Svolge la sua attività filtrando, grazie alla diffusione passiva, il plasma del sangue, le molecole sopra i 50.000Da non passano la capsula di bowman, queste molecole diverranno pleurina che verrà trasformata in urina e spostata nella vescica. In particolare a livello del dotto collettore l'ultrafiltrato, grazie alla vasopressina, diventa urina, riassorbendo circa il 98% di acqua grazie all'azione delle acquaporine.
Unità Funzionale del Rene: il Nefrone
L'unità funzionale del rene: il nefrone Regione del Nefrone Volume del liquido Arteriola efferente Capillari peritubulari Capsula di Bowman 180 litri/giorno Fine del tubulo prossimale 54 litri/giorno Tubulo distale Glomerulo Fine dell'ansa di Henle 18 litri/giorno Fine del dotto collettore 1,5 litri/giorno (media) Arteriola afferente Tubulo prossimale Capsula di Bowman S R R F Filtrazione: dal sangngue verso il lume R Riassorbimwento: dal lume verso il sangue Ansa di Henle S Secrezione: dal sangue verso il lujme alla vena renale E Escrezione: dal lume verso l'esterno Dotto collettore E Alla vescica e poi all'esterno