Ecocardiografia e malattie valvolari: alterazioni cardiache e terapie
Documento di Università su Ecocardiografia e Malattie Valvolari. Il Pdf esplora l'ecocardiografia e le malattie valvolari, analizzando la progressione e le conseguenze extravalvolari, con dettagli sulla fisiopatologia e la classificazione di Carpentier, utile per lo studio autonomo.
Mostra di più15 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Ecocardiografia e Malattie Valvolari
Premessa
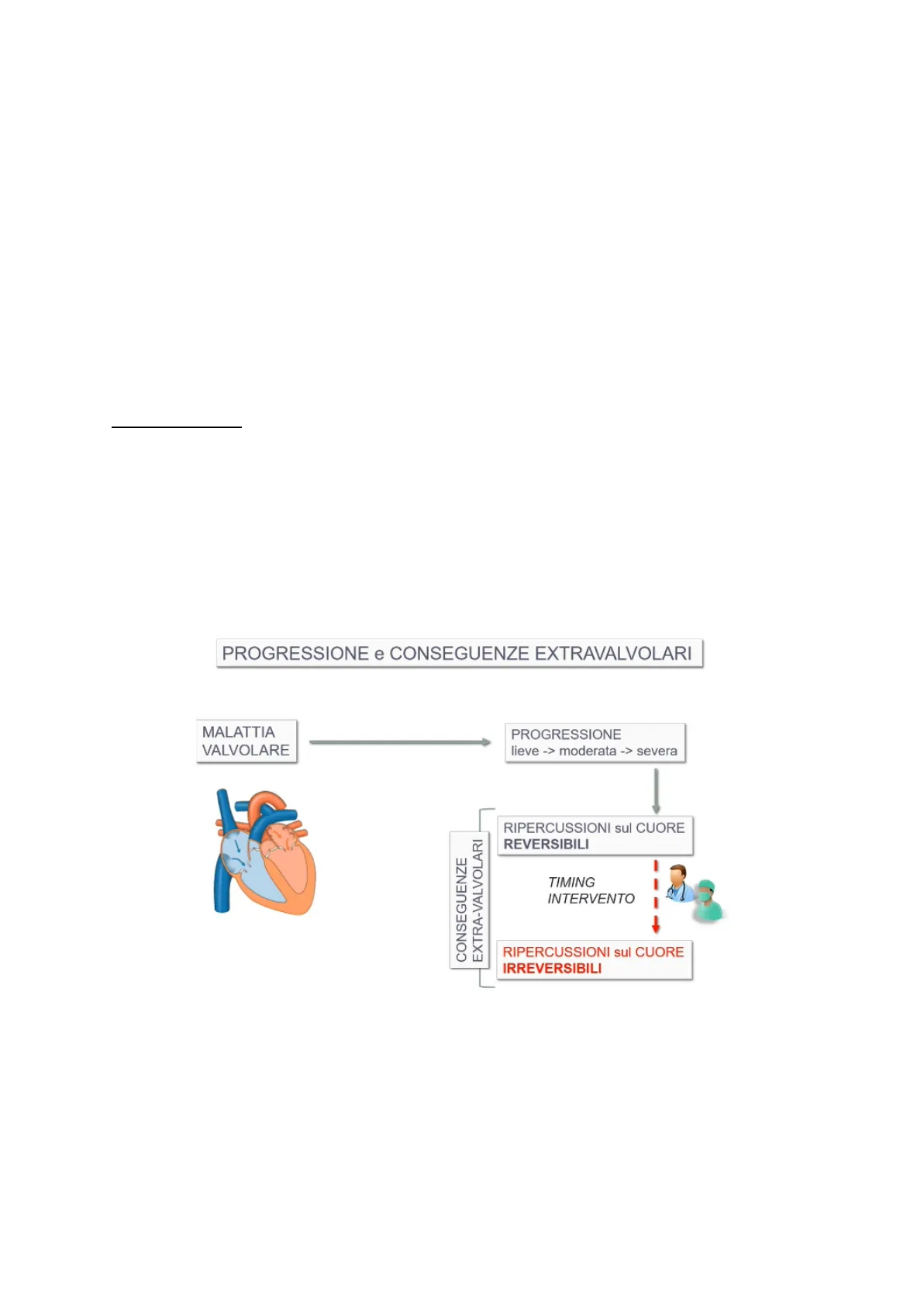
Quando la malattia valvolare diventa severa provoca delle alterazioni (specifiche per il tipo di valvulopatia) della morfologia e della funzione dei ventricoli, degli atri e del circolo polmonare con conseguenze extra valvolari che coinvolgono interamente il cuore. L'interessamento extra valvolare determina un grave peggioramento della prognosi e della qualità di vita (es. FA) per cui diventa fondamentale intervenire prima. In ultima analisi, gli interventi sulle valvole cardiache vengono eseguiti transcatetere per questo motivo il rischio risulta estremamente ridotto.
Lo studio del deficit funzionale valvolare si estende anche ad una valutazione morfologica in modo tale da decidere il percorso terapeutico (riparazione vs sostituzione) e la tecnica chirurgica più idonea.
Queste alterazioni:
- inizialmente sono reversibili con l'intervento -> riparazione o sostituzione (riparazione > sostituzione)
- in seguito divengono irreversibili e compromettono sopravvivenza e qualità della vita a distanza di tempo
Per questo motivo si deve intervenire per tempo ed ecco introdotto il concetto del timing dell'intervento chirurgico.
La terapia delle malattie valvolari in fase avanzata è l'intervento, mentre la terapia medica è solo palliativa.
Progressione e Conseguenze Extravalvolari
MALATTIA VALVOLARE
PROGRESSIONE lieve -> moderata -> severa
RIPERCUSSIONI sul CUORE REVERSIBILI
CONSEGUENZE EXTRA-VALVOLARI
TIMING INTERVENTO
RIPERCUSSIONI sul CUORE IRREVERSIBILI
Le informazioni che possiamo ottenere mediante ecografia sono considerate le più importanti, non a casa viene considerato l'esame diagnostico di scelta.
Questo infatti di concerne di valutare mediante i dati ecocardiografici le eventuali ricadute cliniche:
- diagnosi -> identificazione del tipo di malattia valvolare
- entità (lieve, moderata, severa) -> timing dell'intervento
- Causa e meccanismo -> tipo di intervento (sostituzione vs riparazione o chirurgico vs transcatetere)
- conseguenze extra valvolari -> timing intervento, rischio operatorio e prognosi
Nel momento in cui viene identificato un paziente con malattia valvolare severa si congiungono più esperti (Heart Team) in modo tale da valutare:
- coronarie mediante coronarografia -> malattia coronaria ed estensione
- rischio operatorio e prognosi a distanza
- quale intervento è fattibile
Negli ultimi anni vi è stata una grossa evoluzione passando dalla chirurgia tradizione (meccanica > biologica) alla chirurgia mini-invasiva e in ultimo alla chirurgia transcatere con ev. riparazione e non sostituzione.
Diversi studi sulla stenosi aortica severa per via chirurgica tradizionale e chirurgia transcatere (TAVI) hanno dimostrato una riduzione importante della mortalità nel secondo caso.
La diagnosi multimodale per decidere il tipo di intervento è reso possibile dallo sviluppo di tecniche sempre più sofisticate di imaging (ecocardiografia 3D, TEE, TC) e valutazione intraprocedurale con TEE
Gli interventi per le malattie valvolari sono distinti in due tipi:
- Sostituzione valvolare con protesi meccanica (dura tutta la vita e richiede scoagulazione) o protesi biologica (dura 10-15 anni e non richiede scoagulazione)
- In casi selezionati riparazione o plastica valvolare -> maggiore sopravvivenza libera da eventi ed è eseguibile solo su pazienti selezionati e malattie valvolari selezionate
Generalmente, su un paziente molto giovane, si decide di impiantare una protesi biologica così da essere esenti da terapia anticoagulante ed eventualmente verrà sostituito successivamente mediante TAVI con riduzione importante dei rischi connessi alla scoagulazione.
Perché si possa fare la TAVI bisogna avere caratteristiche anatomiche favorevoli: distanza valvola - osti coronarici, pervietà della femorale (o ascellare, con rischio aumentato) e taglia della protesi adeguata. Per tale motivo bisogna fare una TC per valutare tutti questi dati.
La TAVI oggi rappresenta il trattamento di scelta nei pazienti > 80 aa e nei pazienti anziani con rischio alto o proibitivo per trattamento chirurgico con una aspettativa di vita > 1 aa. La tecnica chirurgia è favorita nei pazienti giovani < 65 aa con un'aspettativa di vita > 20 aa, nei pazienti asintomatici con stenosi aortica severa e nei pazienti che non possono essere sottoposti a TAVI. Tra 65-80 anni la scelta tra i due dipende dalla decisione clinica.
Gli interventi chirurgici si dividono in:
- Intervento chirurgico in SO: trazionale vs robotico
- Sala di emodinamica: intervento trans-catetere -> mini invasivi, minore mortalità, minori complicanze, degenza più breve e risultati a distanza non inferiori o superiori agli interventi chirurgici. Unico svantaggio: più frequentemente necessità di impianto di PM.
Obiettivi ecocardiografici:
- Conoscere le problematiche connesse alle malattie valvolari con ripercussioni cliniche nella gestione del paziente
- Esecuzione di eco basic e interpretazione delle informazioni eco advanced
Stenosi Aortica
Nella stenosi aortica distinguiamo due diversi tipi di pazienti:
- forma più frequente -> anziano per degenerazione calcifica
- forma più rara -> giovane/adulto per aorta bicuspide e malattia reumatica (la forma bicuspide è molto più frequente, talvolta, nei pazienti con insufficienza renale cronica ed alterazioni del metabolismo del calcio si hanno delle forme reumatiche)
2Fisiopatologia
Il paziente con stenosi aortica severa avrà delle conseguenze a valle e a monte della stenosi stessa. Le conseguenze a monte sono: aumento del postcarico e del lavoro cardiaco con conseguente ipertrofia ventricolare sinistra -> aumento del consumo di 02 che in determinate condizioni di stress e, nelle fasi avanzate, può determinare angina. L'angina si verifica con più frequenza nei pazienti con ridotto apporto di ossigeno in caso di malattia coronarica (20% dei pazienti).
A lungo andare, la disfunzione sistolica diviene disfunzione diastolica con dilatazione dell'atrio sn. L'eziopatogenesi dipende dall'aumento del volume telediastolico per incapacità della valvola di aprirsi e dalla componente fibrotica che si deposita attorno alle cellule muscolari cardiache. La dilatazione dell'atrio sn causa un aumento del volume telediastolico:
- FA -> perdita della contrazione atriale -> scompenso cardiaco, aumento del consumo di ossigeno cardiaco, aumentato rischio tromboembolico
- Congestione venosa polmonare -> dispnea -> scompenso cardiaco
Le conseguenze a valle sono dettate da un'incapacità di aumentare la gittata cardiaca in condizioni di sforzo fisico con lipotimia e sincope da vasodilatazione muscolare e furto della portata ematica che non viene compensata. Gli eventi sincopali in questa patologia valvolare sono da sforzo.
Sentirete spesso parlare della "doppia faccia dell'ipertrofia", infatti, cosa succede al ventricolo di sinistra in corso di stenosi aortica?
In questa prima fase, l'ipertrofia ventricolare è volta ad aumentare la contrattilità in modo da superare l'ostacolo rappresentato dalla stenosi aortica secondo un meccanismo di compenso, tuttavia, in un secondo momento sarà questa stessa ipertrofia a determinare fibrosi responsabile di:
- generazione di circuiti da rientro -> aritmie ventricolari con sincope a riposo-> ACC (1-2%)
- il ventricolo rigido diverrà disfunzionante con disfunzione diastolica -> disfunzione sistolica (con contestuale malattia coronarica)
Spesso, in questi pazienti avremo valori alti di troponina che si mantengono tali senza fluttuazioni. L'ulteriore evoluzione della fibrosi prevede: fibrosi interstiziale -> fibrosi sostitutiva del tessuto muscolare, questa diviene irreversibile. La RM è estremamente importante per giudicare il grado di estensione della fibrosi. La fibrosi non è propria della fase severa, questa inizia anche nelle fasi moderate in una fase ancora asintomatica. Questo è il motivo per cui, se questi pazienti vengono individuati per tempo, andrebbero sottoposti a TAVI.
Sospetto di Fibrosi
Come sospettare la fibrosi?
Di solito si tratta di pazienti anziani che presentano low-flow e low-gradient con valori di troponina stabilmente > 26 ng/L e ipertrofia ventricolare sn all'ECG.
Inoltre, vi sono i dati ecocardiografici: tanto più peggiora la fibrosi quanto più peggiora il doppler transmitralico. Il doppler transmitralico legge le pressioni all'interno del cuore -> la pressione atriale sn sarà aumentata. Si assiste ad un cambiamento del pattern transmitralico con dilatazione dell'atrio sn. La pressione polmonare inizia a salire. Questi segnali di danno al cuore sono più legati alla fibrosi che all'entità della stenosi aortica.
V6
Ecocardiografia della Stenosi Aortica
Il sospetto diagnostico si basa sempre sulla presenza di soggetti anziani o, nel caso di giovani adulti, potrebbe basarsi esclusivamente sull'auscultazione cardiaca con soffio sistolico che si irradia verso i vasi del collo. All'ECG: ipertrofia ventricolare sinistra con onde T negative che si embricano 3lateralmente. In ecoscopia si ha la possibilità di visionare direttamente la fibrosi delle pareti ventricolari e la riduzione della camera cardiaca.
Quindi:
ECOCARDIOGRAFIA
DIAGNOSI e GRAVITA'
RIPERCUSSIONI EXTRA-VALVOLARI
MORFOLOGIA VALVOLARE
AREA VALVOLARE
GRADIENTE Į
IPERTROFIA VS DISFUNZIONE DIASTOLICA DISFUNZIONE SISTOLICA INSUFFICIENZA MITRALICA DILATAZIONE ATRIO SX IPERTENSIONE POLMONARE DISFUNZIONE VD ITR .
Per fare diagnosi serve: morfologia, area valvolare e gradiente.
Nell'immagine sotto un rapporto ecocardiografico tra una valvola aortica normale con un ventricolo sinistro normale a sn e una valvola aortica stenotica con ipertrofia ventricolare sn a dx.
NORMALE
STENOSI AORTICA
PHILIPS
VALVOLA Ridotta apertura
MI
VALVOLA Cardiar 84.2 33Hz 15.0cm Gn SO 4/2/0 mm
- VENTRICOLO Ipertrofia
VENTRICOLO 10-
Spesso i pazienti con stenosi aortica hanno ipertensione arteriosa sia perché si tratta di pazienti anziani spesso vasculopatici, sia perché i fattori di rischio per lo sviluppo dell'una dell'altra sono identici, sia perché in caso di stenosi aortica si ha una riduzione della gittata sistolica con riduzione delle pulsazioni dei recettori del glomo e i recettori rispondono aumentando il tono adrenergico e dando ipertensione. Altre informazioni sulla stenosi aortica si basano su area e gradiente.
4