Enfermedad Inflamatoria Intestinal: Crohn y Colitis Ulcerosa
Documento de universidad sobre la Enfermedad Inflamatoria Intestinal. El Pdf aborda la enfermedad de Crohn y la colitis ulcerosa, incluyendo diagnóstico, patogenia, evolución y tratamiento, con el apoyo de imágenes y esquemas explicativos.
Ver más17 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
ENFERMEDAD INFLAMATORIA INTESTINAL
Generalidades de la Enfermedad Inflamatoria Intestinal
Tanto la Enfermedad de Crohn como la Colitis Ulcerosa son enfermedades que cursan con inflamación del intestino, así como con cierta sintomatologia sistémica como la inflamación en otras localizaciones. Las dos son parecidas, comparten el mismo proceso diagnóstico y sus tratamientos son similares, pero son diferentes.
Enfermedad de Crohn:
- Puede afectar cualquier zona del tubo digestivo, desde la boca hasta el ano, cambiando la sintomatología dependiendo de la zona inflamada.
- Es parcheada (segmentaria o discontinua), por lo que si se observa Crohn en un sitio habría que hacer pruebas para buscarlo por todo el tubo digestivo.
- Las localizaciones más frecuentes son el ileon y el colon proximal.
- Es una inflamación transmural, aparece en todas las capas de la pared. Hay que tener en cuenta que no es lo mismo que se afecte una capa a que se altere toda la pared intestinal, ya que esto conlleva mayor número de complicaciones (ej: perforaciones o fístulas)
- La clínica más frecuente es diarrea (crónica -más de un mes de evolución-, y habitualmente acompañada 602de sangre y moco) y/o dolor abdominal. También pueden presentar tenesmo fecal. Dependiendo de la zona de afección la sintomatología será diferente.
- El Crohn siempre vuelve a aparecer, incluso después de una cirugía, importante característica para diferenciarlo de la CU, que tras la operación se cura en su totalidad.
Colitis ulcerosa:
- Afecta únicamente al colon en continuidad, el resto del intestino está sano. Esto es importante de cara al diagnóstico, ya que será suficiente con realizar una colonoscopia puesto que la afectación es continua; a diferencia del Crohn, cuyas afectaciones pueden ser discontinuas o segmentarias y puede estar afectado todo el tubo digestivo, por lo que se necesitarían más pruebas diagnósticas.
- Se inflama sólo la mucosa: no es transmural.
- La clínica más frecuente es la rectorragia (macroscópica o microscópica) y la diarrea (acompañadas de moco o no). También pueden presentar tenesmo fecal.
- Siempre afecta al recto y se extiende por el colon.
Evolución de la Enfermedad Inflamatoria Intestinal
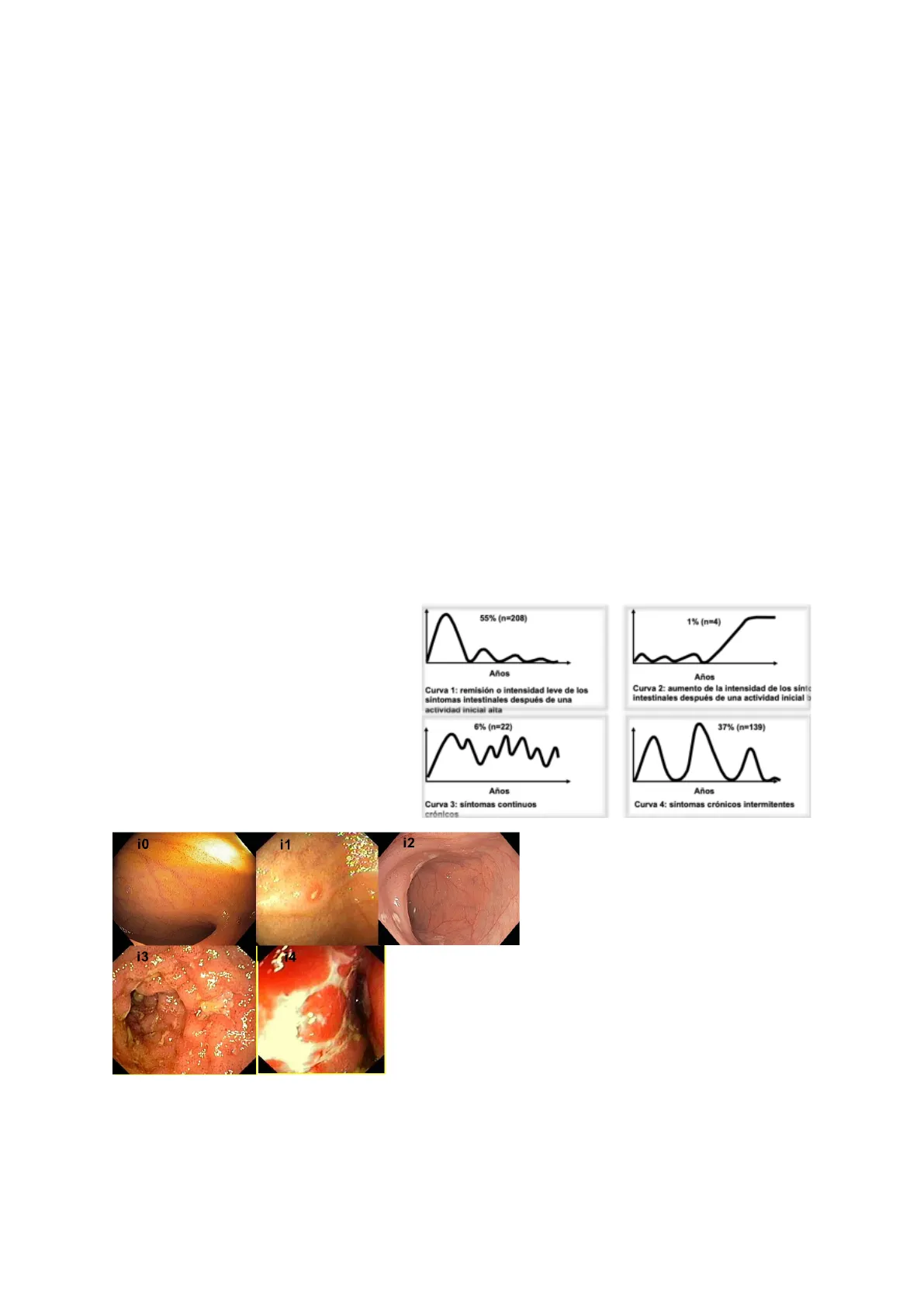
La Ell va por brotes, puede encontrarse "dormida", existiendo una inflamación asintomática y despertarse en un momento determinado, comenzando una sintomatologia que requiera tratamiento. Cada paciente es diferente, por lo que existe una gran variabilidad entre períodos de remisión, habiendo pacientes que pasan años en esta fase, otros que tienen unos meses entre los brotes y otros que estan constantemente con clínica. La gravedad de los brotes también es muy variable (desde una úlcera a una leve inflamación). Es importante un tratamiento precoz para evitar complicaciones más graves.
Puede haber pacientes que tengan un brote grave y luego pequeños que no requieran tratamiento.
También puede debutar poco a poco y dar un brote muy grave, o dar muchos picos. El curso evolutivo es muy variable en cada paciente.
55% (n=208) 1 Años Curva 1: remisión o intensidad leve de los sintomas intestinales después de una actividad inicial alta 6% (n=22) Años Años Curva 4: sintomas crónicos intermitentes io i1 i2 Curva 3: sintomas continuos crónicos 1% (n=4) Años Curva 2: aumento de la intensidad de los sinte intestinales después de una actividad inicial ba 37% (n=139) 13
También es muy variable la gravedad y el tipo de clínica que se manifiesta, pudiendo dar desde un pequeño afta hasta una úlcera muy profunda. Esto hace que pueda también cambiar de forma radical el tratamiento, intentando a toda costa que no acabe en cirugía.
Patogenia de la Enfermedad Inflamatoria Intestinal
Nos encontramos ante una pared del tubo digestivo con una gran inflamación. Las células inflamatorias llegan a través de la sangre, se adhieren al endotelio vascular y pasan al tejido parietal (en Crohn a toda la pared y en CU a la mucosa). Además, estos linfocitos no mueren de un modo normal, sino que su muerte es muy lenta, y durante su activación liberan ciertas sustancias (citoquinas) que atraen y activan más células. De esta forma nos encontramos con muchas células inflamatorias (número en aumento) que además tardan mucho en morir.
603Para poder eliminar esto tendríamos que ir tocando determinadas citoquinas, empezando por la más conocida, el Factor de Necrosis Tumoral (TNF). Si esta no da resultados iríamos a por otras interleucinas como el IL-12, IL- 23, CD-40, etc. Estas interleucinas se encargan de inhibir la propia célula.
Asimismo, existen moléculas que se encargan de bloquear la migración del linfocito, atacando los factores de adhesión al endotelio vascular.
Estos fármacos no actúan exclusivamente en el tubo digestivo -a pesar de que muchos lo afirmen- , sino que afectan a todas las inflamaciones (como un catarro).
Macròf CD4+ ag CD4+ IL- #INF y IL-12 AP CD4+ T IL- IĻ Activa + 4 t IL-1 IL 0 IL- Molecules 2 INF dhesto VCAM-1 / Y M. VLA- -1 (-)
Predisposición Genética en la Enfermedad Inflamatoria Intestinal
Los familiares de un paciente tienen un mayor riesgo de padecer una EEI, aunque bien es cierto que la mayoría de pacientes que vemos son casos aislados.
- Familiares de primer grado: el riesgo es de 14 a 15 veces mayor.
- Hermanos 8%: si no están afectos, los hijos tienen menor probabilidad. o Hijos: 5%
- Padres: 3%
- Gemelos monocigotos: + 37%
- Familiares de 2º grado: su riesgo es el mismo de la población general.
Se están haciendo estudios del genoma para buscar genes. El único gen que hoy en día se conoce que tiene una asociación clara es el que está en el cromosoma 16: el gen NOD2/CARD15, asociado con la Enf. Crohn localizada a nivel del íleon terminal. (Único gen del que acordarse).
Factores Medioambientales en la Enfermedad Inflamatoria Intestinal
No se sabe mucho al respecto, lo único que está claro es que el tabaco aumenta el riesgo de sufrir enfermedad de Crohn, así como que empeora el curso evolutivo de esta, requiriendo mayor medicación.
- Puede ser que tenga que ver con la alimentación, aunque también se plantea la posibilidad de una infección por un microorganismo.
- La lactancia materna, así como el parto por vía vaginal: protegen
- Más frecuencia en personas de estatus económico alto. Aún así, esta afirmación está en discusión, ya que puede ser que sea porque se diagnostique más
- ACO-AINES (ACO: Anticonceptivos orales): está en discusión su papel.
- En principio, los anticonceptivos orales no están contraindicados, ya que los estudios que apoyaban esto se hicieron en los años 70-80-90, y hoy en día las dosis y tipos de anticonceptivos orales que se usan no se relacionan estas enfermedades.
- Los AINES producen úlceras a lo largo del tubo digestivo. En algunos pacientes se ha visto que cuando toman AINES presentan un brote, aunque es importantes saber que esto no ocurre en la mayoría de pacientes. No están contraindicados, pero en el momento en el que haya un brote que coincida con la toma se deben retirar.
- TABACO:
- Colitis Ulcerosa: en este caso es un factor que protege y cuando dejan de fumar les dan brotes. Sin embargo, se aconseja que dejen este hábito debido a su toxicidad per se.
- Estrés: está en duda si induce brotes o no, pero en principio parece que sí
604
DIAGNÓSTICO
TNF-1.4 DIAGNÓSTICO La EII no es una enfermedad benigna, sino que provoca un daño crónico irreversible, siendo este mayor cuanto más tiempo tardemos en diagnosticarlo. El retraso en el diagnóstico suele acarrear la aparición de complicaciones (daños en los adultos, retraso del crecimiento en niños ... ) y puede conducirnos a necesitar la utilización de medidas terapéuticas mas complejas y costosas. No se puede revertir el daño causado por la enfermedad, solamente se puede evitar que progrese. Es importante no diagnosticar un síndrome de intestino irritable si no se ha estudiado correctamente, sobre todo si cursa con diarreas de más de un mes evolución, o algún síntoma añadido.
La enfermedad de Crohn es una enfermedad crónica con daño tisular progresivo y acumulativo
Progresión del daño intestinal y la actividad inflamatoria en un paciente teórico con enfermedad + de Crohn Estenosis Daños digestivos Cirugía Fistula / absceso Estenosis (CDAI, CDEIS, PCR) Actividad inflamatoria Inicio de la Diagnóstico Enfermedad enfermedad precoz Preclínica Clínica
Hay un momento conocido como el "momento ventana" en el que a pesar de haber sido diagnosticada la enfermedad, aún no han aparecido las complicaciones como la estenosis, fístulas que provoquen abscesos o que el paciente requiera cirugía. En esta "ventana de oportunidad" existe la posibilidad de tratar bien la enfermedad y evitar estas futuras complicaciones.
Para realizar el diagnóstico correctamente, nos fijamos primero en la historia y en los análisis de las heces, así como en los hallazgos radiológicos, endoscópicos (del tubo digestivo de principio a fin) e histológicos. Esto es importante para lograr excluir otras enfermedades como pueden ser las infecciones (más frecuentes).
Clínica Digestiva
La clínica más frecuente es la siguiente:
- Diarrea crónica (> 4 semanas de evolución)
- Dolor abdominal
- Sangre y/o moco en las heces si afecta al colon
- 3-4 deposiciones al día.
- Heces líquidas o pastosas
Otros síntomas:
- Clínica rectal: tenesmo, urgencia defecatoria ("no puedo ir a trabajar en metro porque no hay un baño, o tengo que llevar un dodotis porque sino se me escapa"), esputos rectales, así como sensación inexistente de alivio tras ir al baño.
Manifestaciones Extraintestinales
Están presentes en el 30% de los casos. Pueden preceder, acompañar o ser independientes de la actividad intestinal y son más frecuentes en la afectación colónica.
Pueden afectar a cualquier parte del cuerpo, pero las manifestaciones más frecuentes son:
- Músculo-esqueléticas
- Cutáneas
- Oculares
Lo habitual es que los pacientes sientan dolor en articulaciones periféricas (manos, etc.) y axiales (columna, etc). De la misma forma en la piel son frecuentes las úlceras (pioderma gangrenoso), así como eritemas nodosos en la pierna (bultitos formados por el engrosamiento de la piel por células inflamatorias). En cuanto a las manifestaciones oculares encontramos epiescleritis (ojo rojo y doloroso con sensación de cuerpo extraño) y uveítis (ojo ligeramente enrojecido pero vista empeorada). De la misma forma son frecuentes las alteraciones de las analíticas hepáticas, debido a la inflamación de las vías biliares, y también lo son las trombosis venosas profundas.