Trastornos del Sistema Hematopoyético: Fisiología de la Sangre y Eritrocitos
Diapositivas de Universidad Diego Portales sobre Trastornos del Sistema Hematopoyético. El Pdf, un material didáctico de Biología para Universidad, explora la fisiología de la sangre, la producción de eritrocitos, la síntesis de hemoglobina y el metabolismo del hierro, con tablas y esquemas explicativos.
Ver más18 páginas
Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Generalidades de Fisiología de la Sangre
La principal diferencia entre plasma y suero es la presencia de fibrinogeno en el plasma de una muestra de sangre entera centrifugada y anticoagulada El suero no contiene fibrinogeno porque el que estaba presente en la sangre sin coagular se utilizó en la formación del coágulo.
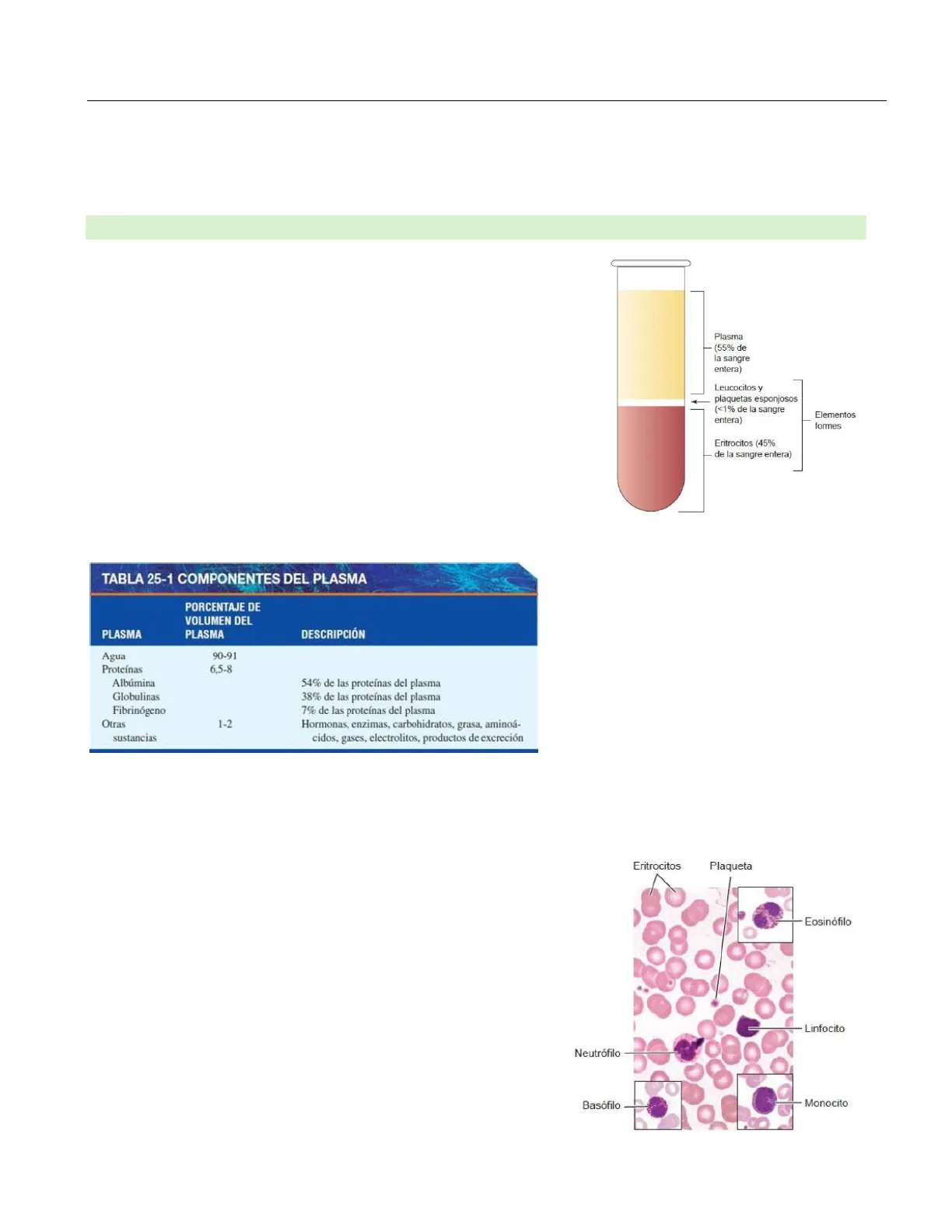
Desde la mayor generalidad, la sangre está dividida en dos fases principales, al centrifugarla una fase que tiene más peso y otra de color blanco amarillento que se puede dividir en el plasma y la cantidad de eritrocitos que tiene la sangre, ambas fases están divididas por una línea blanca que representa la cantidad de leucocitos y plaquetas que podemos encontrar en una muestra de sangre. Por lo que, una muestra cualquiera de sangre tenga los ml que tenga, tendrá 55% de plasma y 45% de eritrocitos.
Esta cantidad de eritrocitos corresponde al hematocrito. El plasma también se puede subdividir, porque al retirarle el fibrinogeno generamos suero.
Plasma (55% de la sangre entera) Leucocitos y plaquetas esponjosos (<1% de la sangre entera) Elementos formes Eritrocitos (45% de la sangre entera)
Componentes del Plasma
TABLA 25-1 COMPONENTES DEL PLASMA PLASMA PORCENTAJE DE VOLUMEN DEL PLASMA DESCRIPCIÓN Agua Proteínas 90-91 6,5-8 Albúmina 54% de las proteínas del plasma 38% de las proteínas del plasma Globulinas Fibrinogeno 7% de las proteínas del plasma Otras 1-2 Hormonas, enzimas, carbohidratos, grasa, aminoá- cidos, gases, electrolitos, productos de excreción sustancias
Hay 3 tipos de globulinas:
- a -globulinas, que transportan bilirrubina y esteroides
- ß -globulinas, que transportan iones como hierro y cobre
- Y-globulinas, que son los anticuerpos del sistema inmunitario.
El plasma es mayoritariamente agua, además tenemos abundantes proteínas que en su mayoría son albúminas, globulinas y fibrinogeno que es el 7%.
Al analizar la sangre no solo encontramos glóbulos rojos, sino que también vamos a encontrar varios subtipos de glóbulos blancos. Podemos decir en general que están los eosinófilos, basófilos que se tiñen con un color más opaco con un pigmento básico y, además, linfocitos, neutrófilos y monocitos.
Eritrocitos Plaqueta Eosinófilo Linfocito Neutrófilo Basófilo Monocito
Hemograma y Recuentos Celulares
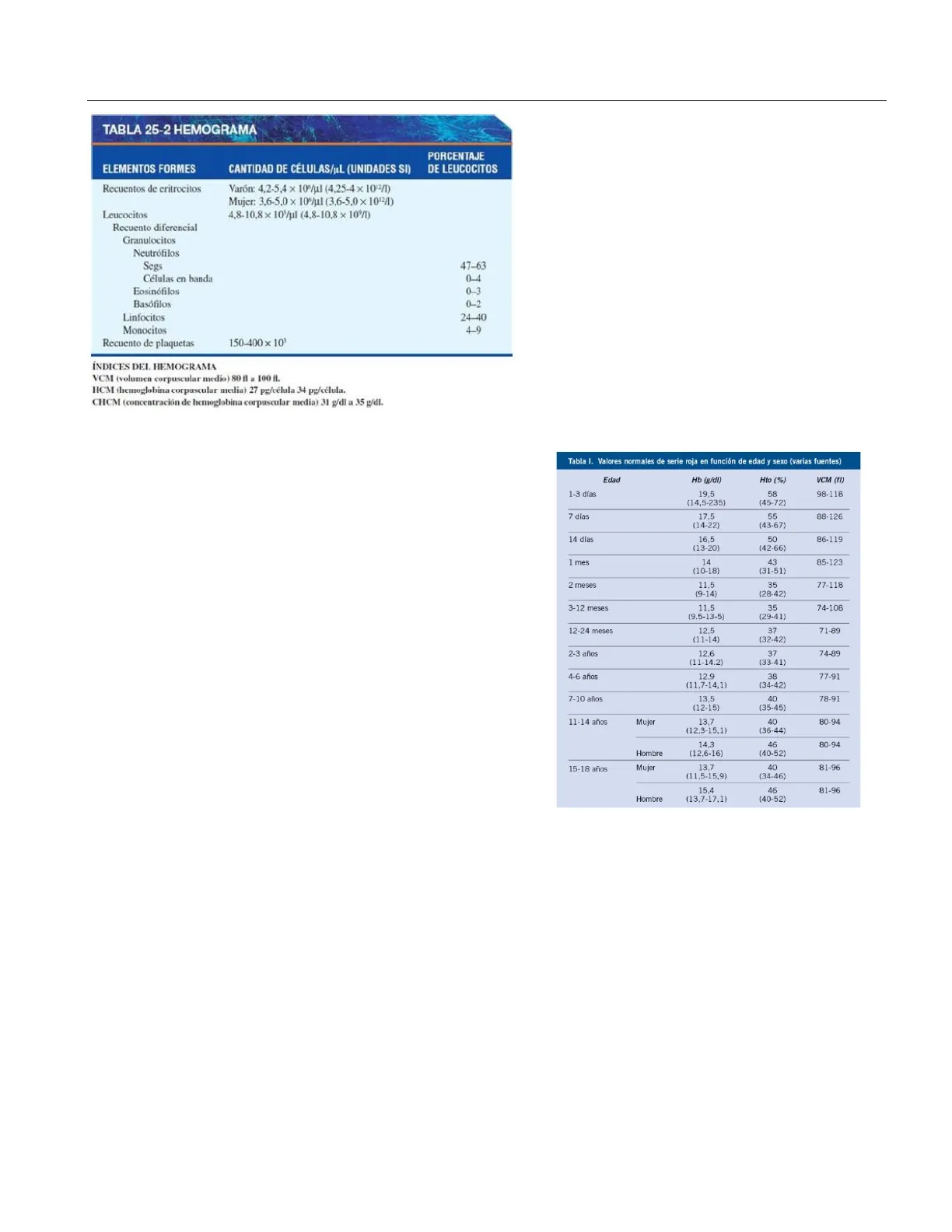
TABLA 25-2 HEMOGRAMA ELEMENTOS FORMES CANTIDAD DE CÉLULAS/AL (UNIDADES SI) PORCENTAJE DE LEUCOCITOS Recuentos de eritrocitos Varón: 4,2-5,4 x 10°/u] (4,25-4 × 1012/1) Mujer: 3,6-5,0 x 10°/ul (3,6-5,0 x 1012/1) 4,8-10,8 × 107/ul (4,8-10,8 x 10°/1) Leucocitos Recuento diferencial Granulocitos Neutrófilos Segs 47-63 Células en banda 0-4 Eosinófilos 0-3 Basófilos 0-2 Linfocitos 24-40 Monocitos 4-9 Recuento de plaquetas 150-400 ×101 ÍNDICES DEL HEMOGRAMA VCM (volumen corpuscular medio) 80 fl a 100 f. HCM (hemoglobina corpuscular media) 27 pg/célula 34 pg/célula. CHCM (concentración de hemoglobina corpuscular media) 31 g/dl a 35 g/dl.
El hemograma (recuento de células de la sangre), me muestra el conteo de eritrocitos. Tenemos valores normales diferentes para hombres y mujeres, siendo en el primer grupo un valor más elevado.
Además de los leucocitos tenemos un recuento diferencia que es el % de leucocitos que corresponde a cada una de las líneas (neutrófilos, eosinófilos, basófilos, linfocitos, monocitos).
Una muestra de sangre tiene una composición más o menos constante entre individuos.
Cambios en Eritrocitos a lo largo de la Vida
Los eritrocitos, o glóbulos rojos, experimentan cambios significativos a lo largo de la vida, lo que refleja la dinámica del desarrollo humano y la adaptación fisiológica a diferentes etapas de crecimiento. En los recién nacidos, los glóbulos rojos tienden a ser más grandes, un fenómeno conocido como macrocitosis, y el nivel de hemoglobina suele ser elevado. Esto se debe a que, durante la gestación, el feto necesita una mayor capacidad de transporte de oxígeno para satisfacer sus requerimientos metabólicos, ya que depende completamente de la madre para su oxigenación.
A medida que el niño crece, los valores hematológicos comienzan a normalizarse. El rango normal de hemoglobina y el tamaño de los glóbulos rojos se estabilizan a medida que se alcanzan los 11 a 15 años. Este proceso se acompaña de una serie de cambios fisiológicos, incluyendo un aumento en la producción de glóbulos rojos debido a la mayor demanda de oxígeno y nutrientes a medida que el cuerpo se desarrolla.
Tabla I. Valores normales de serie roja en función de edad y sexo (varias fuentes) Edad Hb (g/dl) 19,5 Hto (%) 58 VCM (fl) 1-3 días (14,5-235) (45-72) 7 días 17,5 55 88-126 (14-22) (43-67) 14 días 16,5 50 86-119 (13-20) (42-66) 1 mes 14 43 85-123 2 meses 11.5 35 77-118 (9-14) (28-42) 3-12 meses 11,5 35 74-108 12-24 meses 12,5 37 71-89 (11-14) (32-42) 2-3 años 12,6 37 74-89 (11-14.2) (33-41) 4-6 años 12,9 38 77-91 7-10 años 13,5 40 78-91 (12-15) (35-45) 11-14 años Mujer 13,7 40 80-94 (12,3-15,1) (36-44) 14,3 46 80-94 Hombre (12,6-16) (40-52) 15-18 años Mujer 13,7 40 81-96 (11,5-15,9) (34-46) 46 81-96 Hombre (13,7-17,1) (40-52) (10-18) (31-51) (9.5-13-5) (29-41) (11,7-14,1) (34-42) 98-118 15.4
Es fundamental tener en cuenta la edad del paciente al evaluar los resultados de análisis de sangre, ya que los valores de referencia varían según la etapa del desarrollo. Por ejemplo, en los lactantes y niños pequeños, es normal observar niveles de hemoglobina más altos debido a la fisiología propia de esa edad. Sin embargo, en adultos, se espera que estos niveles se mantengan dentro de un rango diferente, y cualquier alteración puede ser indicativa de una condición médica subyacente.
Origen de las Células Sanguíneas
(Célula madre comprometida) Célula madre pluripotencial Célula madre linfoide Célula madre mieloide 0 Progenitor Progenitor Progenitor de NK de célula T de célula B UFC de monocitos UFC de granulocitos UFC de megacariocitos UFC de eritrocitos 1 Timo Reticulocito Monoblasto Megacariocito (Célula madura) 0 Monocito Célula NK Célula T Célula plasmática Eosinófilo Neutrófilo Basófilo Plaquetas Eritrocito Célula B
Todas estas células salen de una célula madre pluripotencial que tiene la capacidad de generar células madre tanto linfoides como mieloides.
La célula madre mieloide puede dar paso a un Unidad Formadora de eritrocito que forma un reticulocito que cuando pierde su núcleo da paso a un eritrocito y esta es la célula que estudiaremos en esta clase.
Fisiología de la Producción de Glóbulos Rojos
Es un disco bicóncavo con un diámetro muy pequeño, pero no es más pequeño que los capilares más pequeños del cuerpo. Por lo que tiene cierta capacidad para deformarse y atravesar estos capilares que son más pequeños que su diámetro.
El eritrocito deja un espacio central con tal de aumentar el área superficial y permitir que se deforme fácilmente.
0,45 um a 1,16 um 2,31 um a 2,85 um 7,2 um a 8,4 um Vista seccional A Eritrocitos Antigenos eritrociticos Membrana del eritrocito Proteína integral Anquirina - Actina Espectrina
Deformación del Eritrocito
¿De qué manera se desforma? Gracias a que tiene proteínas estructurales especiales, esencialmente la Anquirina y Espectrina (proteína larga que se ancla a un ancla superficial de membrana que es la Anquirina que está anclada a proteínas integrales dentro de la membrana).
La espectrina le confiere la capacidad de deformación mientras que la Anquirina le confiere la forma al glóbulo rojo. Además, en la superficie aparte de los antígenos que vemos, vamos a tener directamente hemoglobina que es la proteína de transporte de oxígeno corporal.
En este caso, la hemoglobina su principal componente es el anillo hem que es un anillo con un átomo de hierro central que es el fundamento de la capacidad de transporte de oxígeno de la hemoglobina y, una de las moléculas que más alteradas se encuentran en las patologías tipo anemia.
Síntesis de Hemoglobina
La hemoglobina se forma a partir del hierro, este hierro está en depósitos corporales que una persona puede tener 2 a 6 gramos de hierro en todo su cuerpo, este se encuentra 80% formado complejo Hem y el 20% órganos como la médula, bazo e hígado, justo para promover la formación de glóbulos rojos y reciclar el hierro que se extrae del reciclaje de los glóbulos rojos.
- En este caso, requerimos de 1 a 2 mg al día para mantener los requerimientos diarios.
Encontramos Hierro 80% formando complejos Hem (mioglobina, citocromos y enzimas) y 20% en órganos.
Hemoglobina: La mayor parte del hierro en el cuerpo (alrededor del 65-70%) se encuentra en la hemoglobina, una proteína presente en los glóbulos rojos que es responsable del transporte de oxígeno desde los pulmones a los tejidos y del retorno de dióxido de carbono desde los tejidos a los pulmones. Cada molécula de hemoglobina contiene cuatro grupos hemo, cada uno de los cuales tiene un átomo de hierro en su centro que se une al oxígeno.
Mioglobina: Aproximadamente el 10% del hierro corporal está en la mioglobina, una proteína similar a la hemoglobina que se encuentra en los músculos y que almacena y facilita la liberación de oxígeno a las células musculares durante la contracción.
Funciones del Hierro Corporal
El hierro es un componente clave de diversas enzimas y proteínas involucradas en procesos metabólicos esenciales, incluyendo:
Citocromos (proteínas que forman parte de la cadena de transporte de electrones en las mitocondrias, donde participan en la producción de energía).
Catalasa y peroxidasa (enzimas que protegen a las células del daño oxidativo).
Ribonucleótido reductasa, que es fundamental para la síntesis de ADN.
CUADRO 126-1 Distribución del hierro corporal Cantidad de hierro, mg Varón adulto (80 kg) Mujer adulta (60 kg) Hemoglobina 2500 1 700 Mioglobina/enzimas 500 300 Hierro de la transferrina 3 m 3 Depósitos de hierro 600-1 000 0-300
En este caso, el hierro corporal está en forma de hemoglobina (la tabla muestra los miligramos). Varían los tamaños entre hombres y mujeres.
Un hombre debería tener mayor cantidad de depósito de hierro, más que nada porque las mujeres tienen factores que contribuyen a la pérdida constante de hierro (periodo menstrual).
Metabolismo del Hierro
Hierro en la dieta Circulación Eritrocitos Transferrina Intestino Hígado Hierro absorbido Hierro transportado en plasma Hierro almacenado como ferritina Hierro + Hem + globina Hemoglobina Médula ósea Bazo Hierro usado. en la síntesis de eritrocitos Eritrocitos maduros
FIGURA 27-3 . Esquema del ciclo del hierro, que incluye su absorción desde el tubo digestivo, transporte en la circulación, almacenamiento en el hígado, reciclado de eritrocitos maduros destruidos en el bazo y empleo en la síntesis de eritrocitos en la médula ósea.
El hierro se adhiere a algunas proteínas dentro de nuestro sistema GI, el hierro es absorbido por nuestros enterocitos y se une a una proteína llamada transferrina que original era una apotransferrina y al unirse hierro genera transferrina, será la forma activa en que se mueve el hierro dentro de la sangre, esto porque el hierro suelto genera toxicidad celular, entonces siempre tiene que estar unido a algún tipo de proteína.
Entonces, entra se une a la transferrina y este lo deposita en los lugares donde ocurre el depósito de hierro para su metabolismo, puede ser en el hígado donde se une con la ferritina para ser guardado y cuando se deba ocupar vuelve a unirse a una transferrina y llega hacia los lugares donde es necesario para su metabolismo, como por ejemplo para la creación de glóbulos rojos, como por ejemplo en la médula ósea donde se forma un glóbulo rojo con hemoglobina y una vez este glóbulo rojo termina su ciclo vital (más o menos de 120 días) es eliminado en el bazo y la hemoglobina se vuelve a reciclar para utilizar el hierro que nuevamente se vuelve a transportar a través de transferrina.
El hierro absorbido entra a la circulación, donde se combina de inmediato con una ß-globulina, apotransferrina, para formar transferrina Y luego el hierro puede depositarse en tejidos como los del hígado, donde se almacena como ferritina
La transferrina también puede aportar hierro al eritrocito en desarrollo en la médula ósea al unirse a los receptores de membrana.