Pediatria Generale e Specialistica: Polmoniti pediatriche, eziologia e diagnosi
Documento di Pediatria Generale e Specialistica sulle polmoniti pediatriche. Il Pdf, utile per studenti universitari, analizza eziologia, diagnosi e indagini di laboratorio, con testo discorsivo e schemi visivi per facilitare lo studio autonomo.
Mostra di più20 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
POLMONITI
A differenza di quanto accade per le bronchioliti, per le polmoniti non esistono delle linee guida nazionali; tutte le società italiane hanno dunque scelto, all'unanimità, di utilizzare le direttive inglesi.
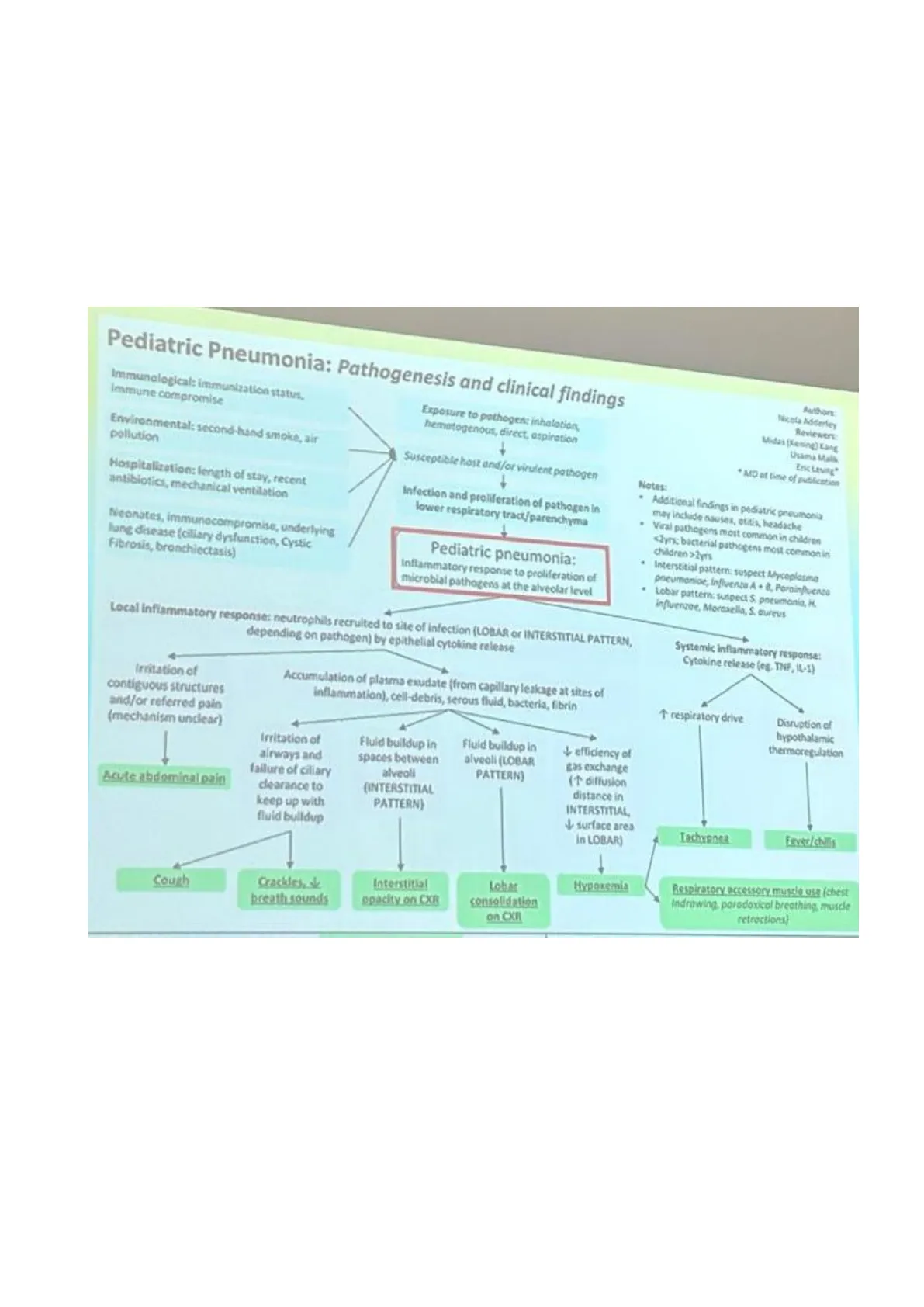
Pediatric Pneumonia: Pathogenesis and clinical findings
Immunological: immunization status, Immune compromise Exposure to pathogen: inhalation, hematogenous, direct, aspiration Authors Nicola Adderley Environmental: second-hand smoke, air pollution Susceptible host and/or virulent pathogen Notes: Infection and proliferation of pathogen in lower respiratory tract/parenchyma
- Interstitial pattern: suspect Mycoplesme pneumoniae, Influenza A + 8, Porainpuerta
- Lobar pattern: suspect S. pneumonia, H. influenzae, Moraxella, S. aureus
Local inflammatory response: neutrophils recruited to site of infection (LOBAR or INTERSTITIAL PATTERN, depending on pathogen) by epithelial cytokine release Systemic inflammatory response: Cytokine release (eg, TNF, IL-1) Irritation of contiguous structures and/or referred pain (mechanism unclear) Accumulation of plasma exudate (from capillary leakage at sites of inflammation), cell-debris, serous fluid, bacteria, fibrin 1 respiratory drive Disruption of hypothalamic thermoregulation Acute abdominal pain Irritation of airways and failure of ciliary clearance to keep up with fluid buildup Fluid buildup in spaces between alveoli (INTERSTITIAL PATTERN) Fluid buildup in alveoli (LOBAR PATTERN) 4 efficiency of cas exchange (+ diffusion distance in INTERSTITIAL 4- surface area In LOBAR) Tachypnea Fever/chills
- Cough Crackdes, & breath sounds Interstitial opacity on CXR Lobar consolidation on CKT Hypoxemia Respiratory accessory muscle use (chest Indrawing, paradoxical breathing, muscle retroctions)
La polmonite è un processo infiammatorio a carico del parenchima polmonare, degli alveoli o della componente interstiziale.
Classificazione eziologica delle polmoniti
Una prima classificazione tiene conto del meccanismo eziologico alla base dell'insorgenza di questa patologia e distingue la polmonite in:
- NON INFETTIVA= qui in seguito, vengono riportati diversi esempi di flogosi senza infezione
- polmonite ab ingesti: l'infiammazione è dettata dal passaggio di secrezioni dallo stomaco all'esofago e poi alle vie aeree
- disturbi neurologici in cui non vi è un adeguata coordinazione durante l'atto deglutitorio
- aspirazione di un piccolo corpo estraneo che si incunea nelle diramazioni bronchiali.
Reviewers Midas (Kening) Kang Usama Malik Hospitalization: length of stay, recent antibiotics, mechanical ventilation Eric Leving" * MD at time of publication
- Additional findings in pediatric pneumonia may include nausea, otitis, headache Neonates, immunocompromise, underlying lung disease (ciliary dysfunction, Cystic Fibrosis, bronchiectasis) Pediatric pneumonia: Inflammatory response to proliferation of microbial pathogens at the alveolar level
- Viral pathogens most common in children <Zym: bacterial pathogens most common in children > 2yrs- INFETTIVA= rappresenta la tipologia più frequente; l'infezione può essere di natura batterica, virale, micotica, protozoaria, elmintica.
Tipi di polmonite
NON INFETTIVA Polmonite ab ingesti
- Eziologica INFETTIVA Batteriche S. Pneumoniae, Mycoplasma pneumoniae, Chlamidia pneumoniae, Chlamidia psittaci, Legionella pneumophila, M. Tubercolosis, S. Aureus, H. Influenzae tipo b Virali VRS, Influenza A e B, Parainfluenza, Adenovirus, Rhinovirus, Metapneumovirus umano Micotiche Aspergillus spp, Candida spp Protozoarie Pneumocystis carinii Elmintiche Trematodi
Tra i vari virus, quello respiratorio sinciziale è in grado di causare sia bronchioliti sia processi flogistici a carico del parenchima. Tra i protozoi, troviamo agenti patogeni che colpiscono maggiormente i pazienti immunocompromessi: ne deriva che di fronte ad un'infezione protozoaria bisogna porre attenzione al profilo immunitario del bambino.
Patogeni rilevati nei bambini con CAP in base all'età
European Journal of Pediatrics (2024) 183:1129-1136 1131 Table 1 Pathogens detected in children with CAP according to age group Age <5 years ≥5 years Pathogens1 Respiratory viruses (predominantly RSV) Streptococcus pneumoniae Respiratory viruses Mycoplasma pneumoniae Streptococcus pneumoniae RSV, respiratory syncytial virus. Table adapted from Haq et al. [6] "According to frequency
Esiste una correlazione tra gli anni del paziente e la tipologia di patogeno che innesca la polmonite infettiva: sapendo ciò, basterà chiedere in fase anamnestica l'età del bambino per orientarci nella diagnosi in maniera tempestiva. Sotto i 5 anni sono molto frequenti le cause virali; nelle rare volte in cui il patogeno responsabile è un batterio, si deve pensare subito allo Streptococcus Pneumoniae. Sopra i 5 anni continuiamo a trovare al primo posto gli agenti virali, a seguire batteri e patogeni intracellulari obbligati come il Mycoplasma Pneumoniae.
Classificazione epidemiologica delle polmoniti
Una classificazione degna di nota è quella epidemiologica che tiene conto del luogo e delle modalità attraverso le quali si innesca il processo flogistico:
- HAP "Hospital Acquired Pneumonia" = si tratta di polmoniti che vengono acquisite in ambito ospedaliero dopo 48 ore dall'inizio del ricovero o entro 7 giorni dalla data di dimissione. I patogeni veicolano per mezzo di manovre e strumentazioni, personale sanitario e contaminazione ambientale.La flogosi colpisce il paziente ospedalizzato che versa già in condizioni non ottimali di benessere fisico ed è dettata da agenti aggressivi e farmaco-resistenti quali Pseudomonas Aeuruginosa, Bacilli Gram -, Legionella Pneumophila, Stafilococcus Aureus
- CAP "Community Acquired Pneumonia" = le polmoniti acquisite in comunità vengono distinte in: TIPICHE da Streptococco Pneumoniae e Haemophilus Influenzae
- ATIPICHE da virus e endocellulari obbligati come ad esempio il Mycoplasma Pneumoniae POLMONITE DEL PAZIENTE IMMUNOCOMPROMESSO.
Classificazione epidemiologica
HAP Hospital acquired pneumonia Manovre e strumentazione chirurgica
- Epidemiologica Contaminazione ambientale CẬP TIPICA Community-acquired pneumonia Strep. pneumoniae, Haemophilus Influenzae ATIPICA Mycoplasma Chlamidia psittaci pneumonae, Chlamidia pneumoniae, POLMONITE NEL PZ IMMUNOCOMPROMESSO Pneumocistis carinii, CMV, Aspergillus spp, Candida spp, M. Tuberculosis
Polmonite associata a ventilazione (VAP)
Nel trattare le polmoniti acquisite in ambiente ospedaliero, bisogna fare un piccolo riferimento alle VAP "Ventilatory Associated Pneumoniae". Con questa sigla ci riferiamo ad una polmonite associata a ventilazione, ovvero un'infezione polmonare che si sviluppa nei pazienti sottoposti a ventilazione meccanica per almeno 48 ore; questo processo infettivo è correlato all'assistenza sanitaria e rappresenta un problema significativo negli ambienti ospedalieri con conseguente aumento della mortalità, tempi di ventilazione meccanica più lunghi e degenze maggiormente prolungate. La VAP può essere trattata con antibiotici e agendo ancor più a monte, può essere prevenuta tramite VAP Bundle, ovvero un pacchetto di misure di prevenzione da applicare contestualmente e costantemente:
- Aspirazione continua sottoglottica delle secrezioni
- Utilizzo della clorexidina 0,12% per l'igiene orale
- Posizione testa-tronco tra 30° e 45° se non controindicato: tale angolazione può essere raggiunta attraverso un adeguato sollevamento della tastiera del letto.
- Protocolli per la sedazione e accelerazione weaning (svezzamento)
- Igiene delle mani
- Regolazione pressoria della cuffia della cannula
- Utilizzo di un circuito ventilatore e presidi per una corretta intubazione
Numerosi studi condotti a riguardo hanno sottolineato come le misure di prevenzione Bundle abbiano significativamente ridotto i rischi di VAP.
Prevenzione della polmonite associata a ventilazione
Personale sanitario Pseudomonas Aeruginosa, Bacilli Gram -, Legionella pneumophila, Staf. AureusHAP-> VAP Ventilatory Associated pneumoniae Non-pharmacological intervention for preventing ventilator associated pneumonia in a cancer institute Lorella Pelagalli," Anna Ferrari,? Milva Ballardini,2 Michaela Carletti,3 Maria Teresa Gallo,1 Marcello Meledandrf Polmonite associata a ventilazione meccanica Batteri multi-resistenti Igiene manl Antisepsi cavo orale Pressione cuffia cannula Tabella 1 - VAP bundle, ovvero pacchetto di misure di prevenzione da applicate contestualmente e costantemente; per ognuna è riportato il livello di evidenza. Pratica Livello di evidenza Bundles: VAP 1. Aspirazione continua sottoglottica delle secrezioni Livello 1 Aspirazione tracheo- bronchiale Elevazione testata letto 30-45° 2. Utilizzo della clorexidina 0,12% per l'igiene orale Livello 1 3. Posizione testa tronco tra 30° € 45 se non controindicato Livello 1 4- Protocolli per la sedazione e accelerazione weaning Grado A: livello 1 Aspirazione continua secrezioni subgiottiche Circuito ventilatore ¢ preside x ntubazione
Classificazione anatomo-patologica delle polmoniti
Dopo aver descritto i criteri eziologici ed epidemiologici, entriamo nel merito della classificazione anatomo- patologica che distingue le polmoniti in alveolare ed interstiziale. Nella forma alveolare l'infiltrato e le secrezioni all'inizio sono interamente contenuti all'interno degli alveoli e la diffusione avviene per continuità anatomica; nella forma interstiziale, il processo flogistico diffonde sin dal principio nell'interstizio che apparirà notevolmente ispessito.
Classificazione Polmoniti
Classificazione Polmoniti
- Anatomo-patologica ALVEOLARE Pneumonia B Normal alveoli Bronchiole Chery airways) Right lung Airway Left lung Airways within lunga Alveol (air spaceo) C Alveoli with pneumoals Lact Inflammation In alveolar wail Honeycombing and fibrosis affecting both lung bases Bormal alveel Lined by aboormal branchial ceds old, deme Lobar pneumonia is lewer lobe of leri king pus filed all space contains bocheo and blood cells Large, dilated airspaces (microscopic honeycombing) INTERSTIZIALE Under the Microscope
Esiste una correlazione tra la classificazione eziologica e quella anatomo-patologica. Le polmoniti da Streptococco ed Haemophilus Influenzae sono definite tipiche e sono accomunate dalla loro peculiare tendenza ad invadere gli spazi alveolari. Le infiammazioni da virus o endocellulari obbligati come Mycoplasma Pneumoniae e Chlamidia rientrano invece nella categoria delle polmoniti atipiche e sono, nella maggior parte dei casi, interstiziali.
Sintomi clinici della polmonite nei bambini
Clinica Loss of appetite CONTINENTAL HOSPITALS Deve essere sospettata in tutti i bambini che presentino: High fever (often over 102°F or 39°℃) Fatigue or irritability Cough · (catarrale o secca/stizzosa) SIGNS OF PNEUMONIA IN CHILDREN Bluish lips or nails Rapid or difficult breathing Chest pain Wheezing or noisy breathing · Dolore addominale (di solito polmoniti basali) Nel lattante la clinica può essere subdola: può non esserci febbre e presentarsi con aumento del lavoro respiratorio e inappetenza Da un punto di vista clinico, il bambino presenta:
- Fatigue o irritabilità
- Perdita di appetito, indice di malessere generalizzato
- Rialzo della temperatura sopra i 39°
- Tosse catarrale Tosse secca/stizzosa
- Difficoltà negli scambi respiratori con annessa cianosi
- Rumori all'auscultazione
- Dolore addominale, di solito per polmoniti basali -> da solo o accompagnato da dolore in altre diverse localizzazioni, senza tosse né rialzo termico
- Dolore toracico
Nel lattante la clinica può essere subdola: può non esserci febbre (o al massimo una febbricola intorno ai 37.3º) e presentarsi solo con aumento del lavoro respiratorio e inappetenza. Dalla sintomatologia registrata è possibile risalire alla natura tipica o atipica del processo flogistico. Nella polmonite alveolare tipica si ravvisano segnali di affaticamento generale, dolore toracico pleuritico, dispnea e tosse produttiva/grassa in quanto la flogosi avviene nell'alveolo ricco di infiltrato cellulare e secrezioni bronchiali. Nella forma interstiziale atipica invece il bambino vive un quadro più sfumato, di solito registra meno sintomi sistemici, continua a svolgere le sue normali attività quotidiane e risente esclusivamente di tosse secca, mal di testa e sintomi gastrointestinali quali nausea, diarrea.