Gestione anestesiologica del politrauma, ictus e trauma cranico
Schemi sulla gestione anestesiologica del politrauma. I Riassunti universitari coprono la gestione anestesiologica del politrauma, l'ictus ischemico ed emorragico e il trauma cranico, con diagnosi e terapie, utili per lo studio universitario.
Mostra di più21 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Gestione Anestesiologica del Politrauma
trauma è la più importante causa di morte e invalidità permanente per la popolazione <40 anni. ospedali piccoli-> maggiore mortalità-> Trauma System x creare una rete fra le per poter gestire in maniera omnicomprensiva il paziente
GESTIONE ANESTESIOLOGICA DEL POLITRAUMA: Il paziente politraumatizzato è un soggetto ferito che presenta lesioni a carico di 2 o più distretti corporei con eventuali compromissioni delle funzioni vitali. La severità del politrauma è definita dall'ISS (Score di Severità del Danno), un sistema di punteggio che divide il corpo in 6 regioni (testa-collo, faccia, torace, addome, estremità e superficie esterna del corpo), considera le 3 regioni più lesionate e a ciascuna lesione anatomica attribuisce tra 1 e 6 punti in base alla gravità: sommando i quadrati dei punti delle aree più lesionate (A2 + B2 + C2), si ottiene l'ISS. I soggetti con ISS ≥ 16 vengono considerati politraumatizzati gravi ed eventualmente inviati rapidamente, attraverso il Trauma System, agli ospedali designati per il loro trattamento. La mortalità in questo contesto riconosce 3 picchi, immediato ("morte sul colpo"), precoce (prime 12-24 ore per insorgenza di insufficienza respiratoria, emorragie e lesioni cerebrali) e tardivo (determinato da complicanze, per lo più settiche).
Le fasi di gestione del paziente in DEA (Dipartimento di Emergenze e Accettazione) comprendono: anticipazione e preparazione (gesista dal 118, comprende allertamento del trauma team basato sull'informazione della scena e preparazione e verifica dei presidi diagnostici e terapeutici), triage, stabilizzazione (Primary Survey), prosecuzione del trattamento e del completamento dell'iter diagnostico (Secondary Survey), eventuale trattamento chirurgico e ammissione in rianimazione (terapia intensiva post-operatoria o polivalente, a seconda se il paziente è stato operato o meno) o in un reparto non intensivo. La fase più importante per il medico generale è la stabilizzazione, ovvero il protocollo ABCDE, uno schema valido in tutte le emergenze che va seguito in ordine in modo rigoroso:
Assicurare Pervietà delle Vie Aeree (Airway)
ASSICURARE PERVIETA' DELLE VIE AEREE (AIRWAY): consiste in una lieve iperestensione del capo con una mano sulla fronte e due dita sotto il mento del paziente (in alternativa si esegue una manovra più dolorosa di sub-lussazione mandibolare, utile a valutare la risposta nocicettiva nel paziente post-anestesia, in cui solleva la mandibola afferrandola per gli angoli e si allargano l'apertura della bocca e l'oro-faringe con i pollici) perché un soggetto incosciente o per ipotonia (che può essere indotta da un'anestesia), può presentare un'ostruzione respiratoria determinata dal rovesciamento posteriore della base della lingua o da massiva inalazione di liquidi (è lo stesso motivo per cui per strada di fa assumere al soggetto una Posizione Laterale di Sicurezza). Attenzione però perchè l'iperestensione del capo è controindicata se si sospetta una lesione cervicale, caso in cui si deve posizionare una Cannula Oro-faringea di Guedel, dispositivo in grado di contenere la base della lingua nella sua concavità, la cui dimensione deve essere dalla rima labiale al lobo dell'orecchio del paziente, che va introdotto per la prima metà con la curva al contrario (diretta verso l'alto, ci si può aiutare sollevando gli angoli mandibolari), poi si ruota di 180° e si sposta in basso. Esiste anche Guedel Rino-faringee (più morbide in silicone) e dispositivi utili nei pazienti con una grande quantità di liquidi in bocca (es che hanno vomitato o vomitano).
SOSPETTO LESIONE CERVICALE Cannula di Guedel Lingua Lingua Vie aeree occluse Aperte
Nel caso in cui vi siano difficoltà nel garantire la pervietà delle vie aeree con tecniche di base o se la ventilazione non è adeguata, si posiziona un Collare Cervicale per evitare traumatismi al nevrasse e si procede all'utilizzo di un Presidio Extra-glottico (maschera laringea o Combi-tube). Se tale presidio non può essere posizionato o non sia adeguatamente funzionante, si deve provvedere all'Intubazione Oro-Tracheale (IOT) con un Laringoscopio 3, in caso di fallimento della IOT, una Tracheotomia Percutanea (attraverso la Membrana Crico-tiroidea). In ambito pre-ospedaliero si ricorre sempre IOT/Presidio Extra-glottico se il GCS < 8, in ospedale a seconda del quadro.
Criteri e Timing per IOT
Criteri e Timing per IOT) (Presidio Extra-glottico i) Emergenza Intra-ospedaliera Immediata In caso di Arresto/Peri-arresto Respiratorio o occlusione delle vie aeree Differita Ipossia (saturazione < 90%, FiO2 masssimale e P/F < 200), trauma o ustione al volto con rischio di compromissione delle vie aeree, Shock di classe 4 non responsivo all'espansione della volemia, in aggravamento o su paziente che necessita intervento in anestesia generale oppure GCS < 12
Intubazione Oro-Tracheale (IOT)
Intubazione Oro-Tracheale (IOT): indicata in caso di ostruzione acuta delle vie respiratorie (caduta della lingua, corpi estranei, secrezioni, vomito, ematomi es carotideo e parotideo, edema e spasmo laringeo), perdita dei riflessi protettivi (traumi cranio-encefalici, accidenti cerebro-vascolari, overdose di farmaci, coma metabolico) e Insufficienza Respiratoria (da ¿nadeguata ossigenazione, cioè con PaO2 non correggibile con O2-terapia, o da inadeguata ventilazione, caso in cui si ha riduzione della PaCO2), ha gli obiettivi di prevenire ostruzioni, inalazione di materiale gastrico, distensione gastrica e rischio di rigurgito e offre la possibilità di aspirari eventuali secrezioni all'interno dell'albero bronchiale. Meno effettuata è l'Intubazione Naso-Tracheale.
Richiede una valutazione antecedente di mobilità della colonna cervicale (l'estensione deve essere > 35°) e anatomia orale (il diametro tra le arcate dentali deve essere > 2 cm e la distanza tiro-mentoniera > 5 cm, mobilità dell'articolazione temporo-mandibolare, misura del prognatismo mascellare, presenza di protesi e denti mobili), tonsillare (si valuta presenza di adenoidi e tonsille) e oro-faringea (Mallampati).
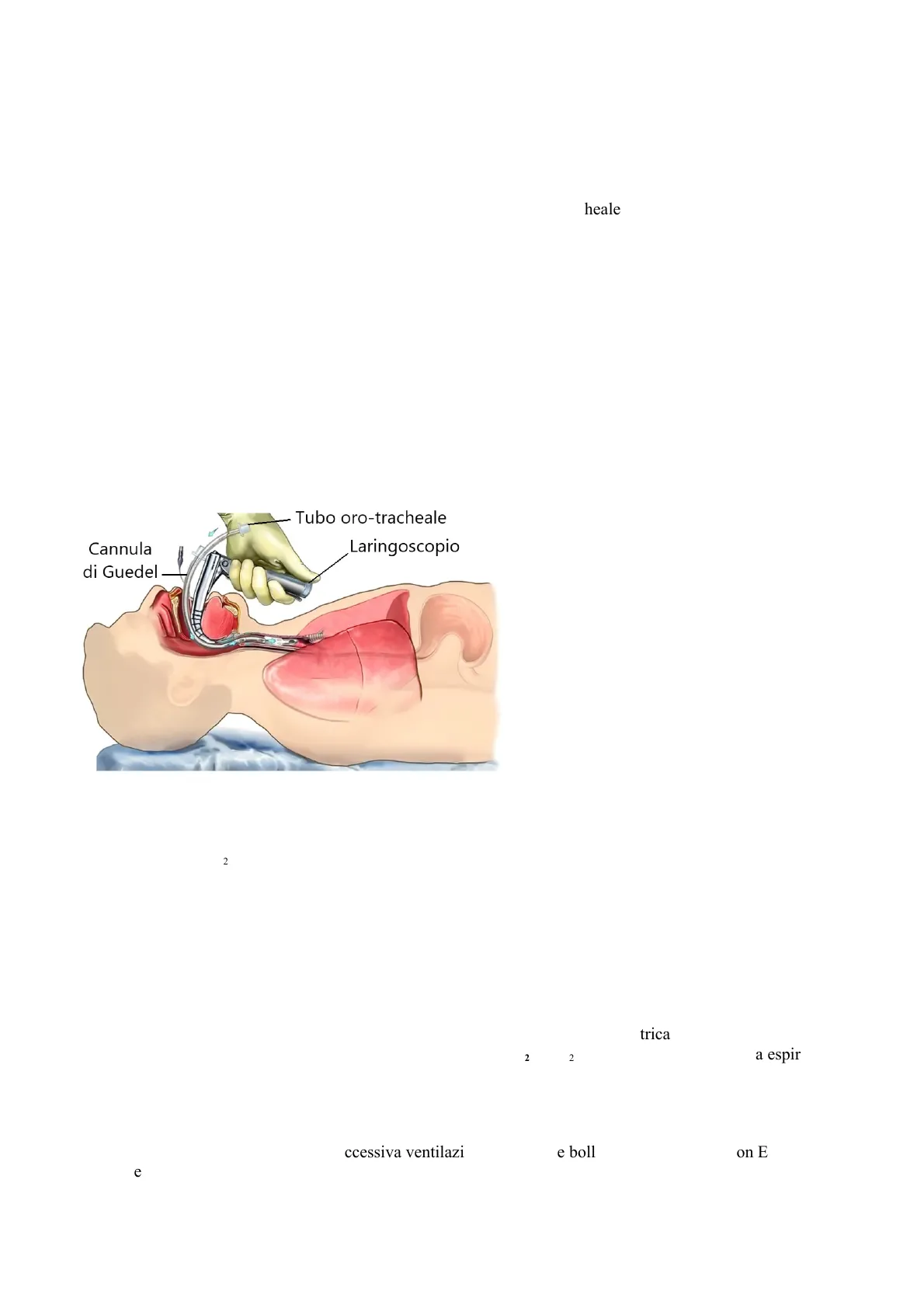
Prevede il posizionamento di un tubo oro-tracheale mediante laringoscopio, strumento che consente di valutare la pervietà laringea dopo abbassamento della lingua e sollevamento dell'epiglottide (secondo la Scala di Cormack e Lehane, la visualizzazione laringea è classificabile in 4 gradi: apertura glottica completa, porzione delle corde vocali, solo epiglottide, nessuna struttura glottica visibile), grazie a manovre come la BURP (si spinge indietro il capo, si solleva in alto il laringoscopio, si apre maggiormente la bocca, si sposta a destra la lingua e si fa pressione sulla tiroide e sulla cartilagine cricoide) e la Manovra di Sellick (si comprime la cricoide verso il basso, riducendo il lume esofageo, per aiutarsi in caso di paziente incosciente, con vomito o assenza di presidi di aspirazione). Una Cannula di Guedel può fare da guida per l'introduzione del tubo e poi fungere da via di fuga per i gas espirati.
Tubo oro-tracheale Laringoscopio Cannula di Guedel
Il tubo oro-tracheale deve essere posizionato in sede pre-carenale per evitare l'immissione dello strumento all'interno del bronco destro (il quale forma un angolo meno acuto del sinistro e risulta facilmente confondibile con la trachea), presenta distalmente una cuffia che deve superare le corde vocali ed essere gonfiata (per fissare il tubo ed evitare traumatismi e la dispersione dell'aria ventilata) e consente non solo la ventilazione, ma anche la somministrazione di farmaci (Adrenalina, Lidocaina, Atropina, Naloxone), come l'Adrenalina in caso di arresto cardio-respiratorio in un paziente in cui non è possibile reperire vene.
In caso di Intubazione difficoltosa, si può usufruire di Introduttore di Bougie (presenta un mandrino rigido lungo il quale va inserito il tubo, una punta di gomma che conferma l'ingresso in trachea toccando gli anelli tracheali e un canale d'uscita per l'aria espirata), Introduttore di Frova (catetere cavo dotato di mandrino rigido che consente la somministrazione di O2), stiletti luminosi, presidi extra-glottici come la Maschera Laringea (dispositivo extra- glottico di silicone, da lubrificare con Lidocaina o altro, che va inserito con la concavità verso la lingua del paziente senza necessità di Laringoscopia e che è dotato di un tubicino valvolato in cui si può inserire aria per aumentare l'aderenza della maschera e, in versioni come la Proseal, un tubo di drenaggio esofageo attraverso il quale si può posizionare un sondino naso-gastrico), Laringoscopi Ottici (utili in caso di colli lunghi) e Fibro- broncoscopia (utile per Mallampati/Score di Cormack 3-4).
Una volta effettuata l'intubazione, si verifica che sia stata eseguita correttamente mediante auscultazione toracica di apici, campi medi e porzioni latero-basali polmonari (per verificare la presenza di Murmure Vescicolare in entrambi i polmoni, difficile in presenza di versamenti/edemi), auscultazione epigastrica (per escludere intubazione esofagea) e Capnografia, cioè tracciato di misurazione dell'ETCO2 ([CO2] massima presente nell'aria espirata che deve essere tra 35-45 mmHg, o 10-15 durante la rianimazione cardio-polmonare, ed essere rappresentata da un'onda "a panettone" nel Capnogramma).
Le complicanze dell'IOT comprendono rottura della cuffia, intubazione esofagea, intubazione selettiva di un bronco, Barotrauma/Pneumotorace (da eccessiva ventilazione che rompe bolle o setti in pazienti con Enfisema Polmonare), ostruzione del tubo da secrezioni o sangue, trauma a denti, corde vocali o laringe, Aritmie, ipertensione e Tachicardia (da stimolazione vagale), Laringospasmo, stenosi tracheale, Angina, ulcerazioni, edemi e granulomi laringei e Paralisi delle Corde Vocali (in caso di Ischemia).si effettuano nelle condizioni descritte dall'acronimo CICO (Can't Intubate, Can't Ossigenate).
Sospetto PNX
- Un enfisema sottocutaneo
- Un'asimmetria nella ventilazione
- Una cianosi resistente all'ossigenoterapia
- Deterioramento emodinamico
pnx iperteso anche da un polmone che è stato oggetto di una lesione (la rottura polmonare fa si che, ventilando il pz, l'aria dalla lesione passa al cavo pleurico)
L'aumento della pressione intrapleurica fa spostare il mediastino e c'è il collasso delle vene cave con riduzione del ritorno venoso. Dato che la parete venosa, per le sue caratteristiche, è più comprimibile dall'esterno rispetto alla parete di un'arteria, andiamo incontro ad uno stop del ritorno venoso al cuore dx e si configura un quadro di shock ingravescente
Valutare l'Attività Respiratoria (Breathing)
VALUTARE L'ATTIVITÀ' RESPIRATORIA (BRATHING): consiste nell'ascoltare i rumori respiratori ed osservare i movimenti della gabbia toracica. Esistono degli approcci rapidi della via aerea, anche di tipo invasivo, che si effettuano nelle condizioni in cui non è possibile intubare o ossigenare in alcun modo il paziente. Tipico esempio è quello dello Pneumotorace, emergenza che ha incidenza del 20% nei politraumi.
Lo Pneumotorace è una condizione in cui si ha la presenza di aria all'interno del cavo pleurico, che può essere dovuta ad una lesione polmonare (es da frattura costale) o spontaneo da rotture di bolle d'Enfisema Sub-pleurico. Si parla di Pneumotorace Iperteso quando l'aria non riesce più a fuoriuscire dal cavo (per effetto valvola dell'eventuale breccia pleurica), determinando un progressivo incremento della pressione intra-toracica con collasso polmonare e delle vene cave (e perciò riduzione del ritorno venoso e shock ingravescente), iper-estensione dell'emitorace coinvolto e shift mediastinico controlaterale. Si può manifestare clinicamente con Dispnea, dolore toracico, Ipotensione, Tachicardia di compenso (oppure Bradicardia e Attività Elettrica Senza Polso), Turgore delle Giugulari, Ipossiemia/Cianosi refrattaria ad O2-terapia, franca asimmetria auscultatoria e percussoria tra i due emitoraci (Polipnea e suono chiaro al polmone sano, Silenzio auscultatorio e suono timpanico al lato coinvolto) ed Enfisema sotto-cutaneo. Il rischio è quello di Shock, Arresto Cardio-circolatorio e morte.
Deviazione tracheale
Viene diagnosticato clinicamente con conferma mediante Eco-fast per differenziare condizioni in grado di mimarlo, come l'Emotorace Massivo (o una grave contusione polmonare monolaterale, compressione cavale per Intubazione del bronco destro, ostruzione parziale dei bronchi/air-trapping, erniazione toracica degli organi addominali attraverso una lesione diaframmatica). In caso di Pneumotorace Iperteso, l'Eco-fast servirà anche come guida della Toracentesi, manovra che prevede una puntura con ago a livello del 2° spazio inter-costale sulla linea medio-claveare (4 dita sotto la clavicola) per decomprimere il cavo pleurico. Spesso si tratta in realtà di un Emotorace, quindi al posto dell'ago bisognerà usare un drenaggio toracico da posizionare nel 4º-5° spazio inter-costale sulla linea ascellare-media (più in basso del precedente perchè in questo caso si tratta di sangue, quindi un liquido che, per gravità, va verso il basso). Liberato il cavo pleurico sarà possibile proseguire con O2-terapia e accertamenti diagnostico-strumentali.
PNEUMOTORACE Polmone collassato Polmone sano Cavo pleurico
Valutare la Circolazione (Circulation)
VALUTARE LA CIRCOLAZIONE (CIRCULATION): consiste nella valutazione dei polsi centrali, cioè dei Polsi Carotideo e Femorale e Tempo di riempimento dei capillari a livello periferico (quest'ultimo è inutile valutarlo in condizioni traumatiche). È fondamentale perchè la componente più frequente nel politrauma è l'Emorragia, condizione la cui gravita viene stimata su base clinica in fase pre-ospedaliera, valutando l'entità di Ipotensione Arteriosa (che oltre ad un'emorragia può indicare anche compressione cardiaca da Pneumotorace Iperteso, Emotorace o Versamento, Vasoplegia precoce in caso di Shock di origine infiammatoria o disfunzione ventricolare da trauma cardiaco diretto), Tachicardia, Tachipnea, aumento del tempo di Refill Capillare, costrizione della Diuresi e obnubilamento delle funzioni del SNC. Più semplicemente è possibile definire l'entità di uno Shock Post-traumatico attraverso la misurazione di PAS e Pressione Arteriosa (lo Shock inizia ad essere grave quando la PAS scende sotto gli 80 mmHg).
È molto importante ricordare che la normalizzazione della pressione arteriosa non è detto che abbia sempre risvolti positivi (ad esempio, in caso di emorragia non ancora trattata), infatti si punta sempre ad una lieve-moderata ipotensione (tranne in caso di trauma cranico grave) con i vari mezzi terapeutici a disposizione: somministrazione di Cristalloidi (Fisiologica o Ringer Lattato allo scopo di mantenere una Natriemia fisiologica), Colloidi (Soluzioni di Albumina o Plasma, si aggiungono ai Cristalloidi se la PA iniziale < 80 mmHg), Catecolamine (Noradrenalina, Adrenalina in caso di Bradicardia/disfunzione ventricolare perchè aumenta contrattilità e FC, Vasopressina, Tachipressina, soprattutto in caso di lesione al SNC), trasfusioni di 2 unità di concentrati eritrocitari da donatori universali gruppo 0 Rh- (per Hb ≤ 8 in pazienti altrimenti sani, oppure ≤ 10-12; il Deficit di Basi e i Lattati sono altri parametri di riferimento), trattamento sostitutivo della Coagulopatia dovuta a reidratazione/diluizione o ipotermia (Plasma fresco, concentrato di Fibrinogeno o Fattore 7 attivato) ed eventuale pantalone anti-shock a pressione.