Fisiología de la Sangre: composición, eritrocitos y leucocitos
Documento sobre Fisiología de la Sangre. El Pdf, un material didáctico universitario de Biología, explora la composición del plasma y los elementos figurados, detallando la estructura y función de los eritrocitos, el proceso de eritropoiesis y el metabolismo del hierro, así como la clasificación y función de los leucocitos.
Ver más13 páginas
Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Fisiología de la Sangre
Por Olga Elena García Serna. Especialista en Enfermería Cardiovascular.
La sangre es un tejido líquido constituido por dos elementos claramente distinguibles entre sí: el plasma y las células o elementos formes.
El plasma, ese líquido amarillento (citrino) que aparece al centrifugar un tubo con sangre con anticoagulante, corresponde al 55% del total de la sangre. Está formado por agua (91,5%), proteínas (7%) y otras sustancias (1,5%).
Las células sanguíneas o elementos formes está compuesto por los eritrocitos, los leucocitos y los trombocitos. Los más abundantes y los que forman el hematocrito (parte celular de la sangre) son los eritrocitos.
Agua 91,5% Albúmina Proteínas 7-8% Globulinas y factores coagulación Plasma 55% Fibrinógeno Electrolitos Sangre Otros 1,5% Nutrientes Eritrocitos 45% Desechos Células 45% Trombocitos + leucocitos <1%
Para iniciar el estudio de la sangre, se empezará exponiendo los componentes celulares y sus funciones, y en primer lugar, se presentarán a los eritrocitos.
Eritrocitos
- Son células bicóncavas deformables que también se llaman hematíes o glóbulos rojos cuya función más importante es transportar hemoglobina. Los eritrocitos tienen un promedio de 120 días de vida, miden unos 8 micrómetros (siendo las células más grandes de la sangre) y en total hay unos 4,7 a 5,2 millones por microlitro de sangre.
- Función: transportar hemoglobina la cual ayuda a que el oxígeno que ingresa por los pulmones sea llevado a los tejidos y, a su vez, transporta el CO2 gracias al trabajo de la anhidrasa carbónica del eritrocito que convierte al CO2 en bicarbonato e hidrógeno. La capacidad de entregar O2 y recoger CO2 está dado porque al paso por los capilares, el eritrocito se deforma y su desplazamiento en fila es lo suficientemente lento para que estos dos componentes puedan pasar por difusión.
- Órganos hematopoyéticos: los órganos que producen eritrocitos cambian dependiendo de la etapa de vida del ser humano. En las primeras semanas de gestación se sintetizan glóbulos rojos en el saco vitelino, en el segundo trimestre de gestación se producen en el bazo y en el hígado y desde el último mes de gestación hasta la vejez, son fabricados por la médula ósea de huesos largos (hasta los 20 años) y de huesos planos (costillas, esternón y huesos ilíacos) o irregulares (vértebras) el resto de la vida.
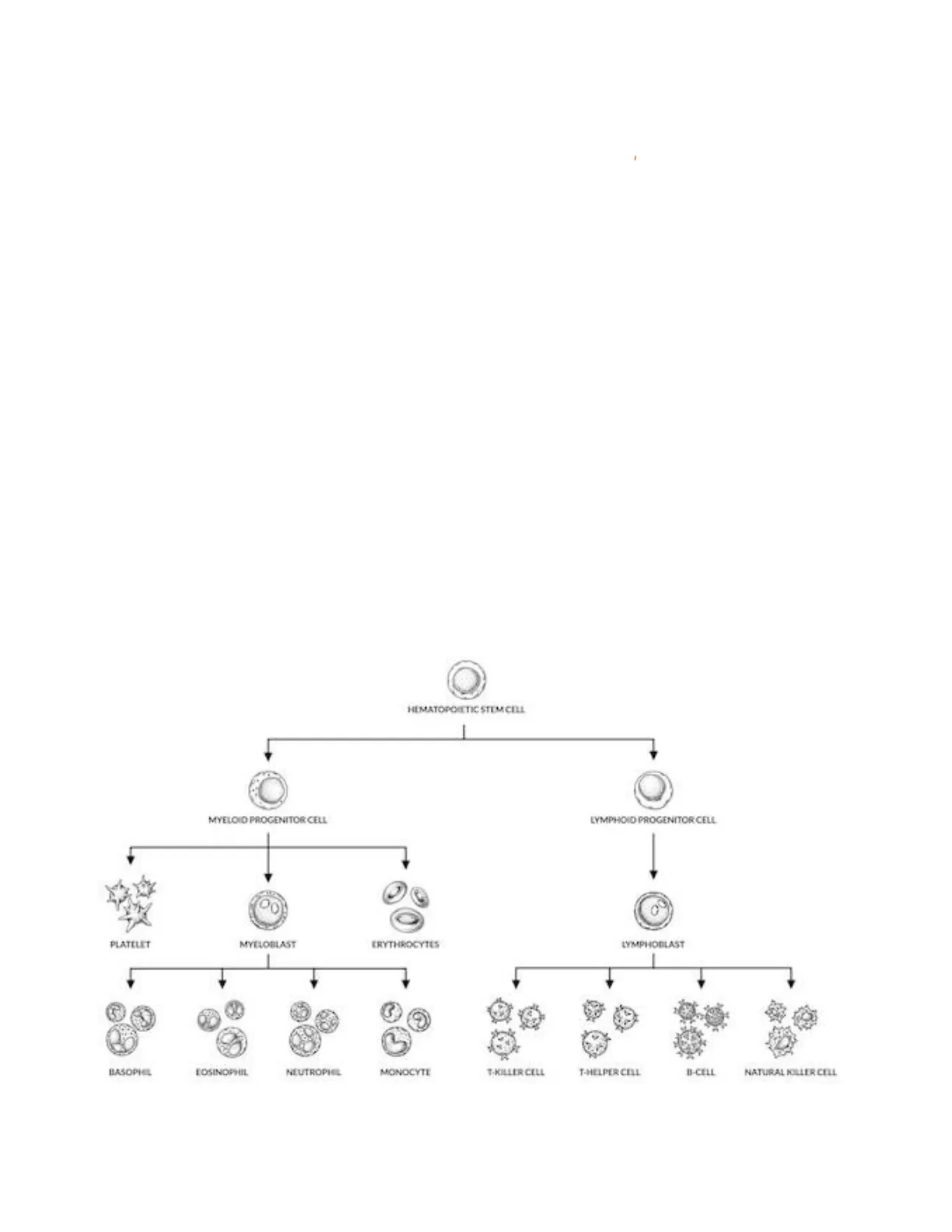
La eritropoyesis es el proceso mediante el cual se fabrican glóbulos rojos funcionales. Este proceso se inicia gracias a la existencia de unas células inmaduras con la capacidad de convertirse en cualquier célula sanguínea llamadas células madres o células pluripotenciales. Esta célula, gracias a ciertos factores estimulantes, va a dar origen a dos células que también son inmaduras, pero que a partir de ellas sólo podrán producirse cierto tipo de células sanguíneas específicas. A estas células se las llama células progenitor mieloide (dando paso a la síntesis de eritrocitos, granulocitos, monocitos y trombocitos) y progenitor linfoide, que madurará para dar linfocitos B, linfocitos T y células asesinas naturales.
HEMATOPOIETIC STEM CELL MYELOID PROGENITOR CELL LYMPHOID PROGENITOR CELL - 00 PLATELET MYELOBLAST ERYTHROCYTES LYMPHOBLAST 3 BASOPHEL EOSINOPHIL NEUTROPHIL MONOCYTE T.KILLER CELL T-HELPER CELL BI-CELL NATURAL IOILLER CELL
A continuación, se expondrá específicamente el proceso por el cual se forman los eritrocitos, una vez el progenitor mieloide ha dado lugar a la unidad formadora de colonias de eritrocitos (UFC-E)
Progenitor eritroide Proeritroblasto Eritroblasto Reticulocito Eritrocito Sintetiza globina Sintetiza protoporfirina IX Hierro Eritropoyetina Acido fólico Vitamina B12 Acido fólico Vitamina B12
Cuando en este proceso de maduración de un eritrocito hay déficit de los factores estimulantes de maduración, aparecen anemias.
Volumen corpuscular medio Menor de 80 fentolitros Volumen corpuscular medio Normal entre 80 a 100 fL Volumen corpuscular medio Mayor de 100 fentolitros Microcitos Macrocitos (megaloblastos) Reticulocitos altos Reticulocitos normales o bajos Anemia ferropénica Anemia siderobástica Anemia hemolítica Anemia por hemorragia aguda Anemia por insuficiencia renal crónica Poca EPO Anemia por aplasia medular Anemia por de déficit B12 Hay ferritina baja Hay ferritina alta Hay ictericia Puede ser por exposición a fármacos o virus Anemia perniciosa (por déficit de factor intrínseco) Dietas veganas Anemia por de déficit ácido fólico o B9 Dietas pobres en vegetales Alcoholismo Exposición a fármacos como fenitoína, fenobarbital y metrotexate Formación de hemoglobina
La hemoglobina se forma en los eritrocitos inmaduros que están dentro de la médula ósea. El proceso comienza en la mitocondria, donde la ALA sintasa une 2 glicinas y 2 succinil coenzimas A para formar un pirrol (Porfobilinógeno). A continuación, se desencadenan una serie de reacciones enzimáticas que finalizan en la síntesis de protoporfirina IX a la cual, gracias a acción de la ferroquelatasa, se le añade el Fe+2 para formar Hemo. El paso a paso específico de estas secuencias enzimáticas se describe en la imagen a continuación:
NormocitosL Uroporphyminogen / Syn th que ALA Dehydrat me Uroporphyrinogen II Porpmobilinogen Aminolevulinic Acid wUnos orpkynang-en ar Uroparphyrinagen III Succinyl Col + Glydine CoproporaPyplnogén Firrochefotoie Coproporphyrinogen III *Protoporphyrinogen IX +Protoporphyrin IX Heme + Heme HD-1 Mitochondria Biliverdin TIRI Cytosol ABCG2
Descripción de la imagen: La síntesis del hemo implica múltiples pasos. Ocho enzimas realizan este proceso: cuatro en la mitocondria y cuatro en el citosol. El proceso comienza en la mitocondria, donde la ALA (ácido aminolevulínico) sintasa une la glicina y la succinil coenzima A para formar ALA. Los pasos del 2 al 5 tienen lugar en el citosol. A continuación, la ALA deshidratasa toma dos moléculas de ALA y produce porfobilinógeno (PBG). En el tercer paso, la porfobilinógeno desaminasa toma cuatro moléculas de PBG y produce hidroximetilbilano. A continuación, la uroporfirinogeno III cosintasa toma hidroximetilbilano y produce uroporfirinogeno III. En el quinto paso, la uroporfirinógeno descarboxilasa toma uroporfirinógeno III y produce coproporfirinógeno III. Los tres pasos finales de la síntesis del hemo tienen lugar en la mitocondria. El coproporfirinogeno III se transforma posteriormente en protoporfirinógeno IX por acción de la coproporfirinógeno oxidasa. El séptimo paso ocurre cuando la protoporfirinógeno oxidasa convierte el protoporfirinogeno IX en protoporfirina IX. El octavo y último paso de la síntesis del hemo es la adición de Fe a la protoporfirina IX por acción de la ferroquelatasa, lo que produce una molécula de hemo.
Cuando esta secuencia de eventos enzimáticos se altera por deficiencia genética de alguna de las enzimas involucradas en la síntesis del Hemo, aparece un grupo de enfermedades llamadas PORFIRIAS. Las porfirias se tratan con Dextrosa 10% (300-500 g/día) porque esta carga de glucosa inhibe la ALA-sintasa, interrumpiendo la síntesis y, por tanto, la acumulación de porfirinas las cuales son las responsables de los síntomas neurológicos y cutáneos además de que ocasionan la producción de orina muy oscura. También se debe administrar hemina o hematina que básicamente es HEMO creado en laboratorio. En el cuadro siguiente se observa la vía metabólica y la enzima implicada en el paso y su deficiencia qué tipo de porfiria podría ocasionar:
Extracellular Space
Vía metabólica y tipos de porfiria
| Vía metabólica | Enzima | Tipo de porfiria |
| Glicina + succinilCoa | ALA sintetasa | |
| ALA | ALA dehidrasa | Aguda de Doss |
| PBG | PBG deaminasa | Aguda intermitente |
| Hidroximetilbilano | Uroporfirinógeno consintetasa | Eritropoyética congénita |
| A | ||
| Uroporfirinógeno I | ||
| Uroporfirinógeno III | Uroporfirinógeno decarboxilasa | Cutánea tarda |
| Coproporfirinógeno | Coproporfirinógeno II! | Coproporfirinógeno oxidasa | Coproporfiria hereditaria |
| Protoporfirinógeno IX | Protoporfirinógeno oxidasa | Variegata |
| Protoporfirina IX | Ferroquelatasa | Protoporfiria |
| Hemo |
Metabolismo del hierro
Para la síntesis de hemoglobina es necesario que de la dieta se obtenga hierro suficiente para que la ferroquelatasa lo pueda pegar a la protoporfirina IX y así convertirla en hemoglobina.
El hierro se ingiere en forma férrica (Fe+3) proveniente de vegetales o en forma ferrosa (+2) proveniente de la carne. Al llegar al estómago, el ácido clorhídrico ayuda a convertir hierro férrico en ferroso pues éste es captado más fácilmente por el enterocito. Una vez dentro del enterocito, es convertido de nuevo en hierro férrico por acción de la hefestina para que pueda ser llevado hacia la sangre usando una proteína de membrana llamada ferroportina. Ya en sangre, el hierro férrico (menos reactivo, más estable) se fija a la proteína transferrina la cual lo transporta por todo el sistema vascular para ser entregado a las células que lo necesiten para formar mioglobina, citocromos, peroxidasas y a la médula ósea para que lo utilice en la formación de hemo. El hierro sobrante será llevado al hígado el cual lo guarda en forma de ferritina (allí se almacena un 70% del hierro). En casos de deficiencia dietaria, el hierro guardado por la ferritina, puede salir del hígado para suplir las necesidades corporales. Cuando esta reserva se agota y tampoco ingresa hierro dietario, aparece la anemia ferropénica.
Destrucción de los eritrocitos
Una vez que un eritrocito a alcanzado su promedio de vida de 120 días, empieza a exponerse en su membrana fosfatidilserina (es un lipido que indica senectud) y a perder flexibilidad. Por tanto, cuando pasa por los capilares sinusoidales del bazo que sólo miden 3 micrómetros, el eritrocito viejo queda atrapado y debido a la poca flexibilidad de su membrana, se rompe. Este proceso también puede suceder en el hígado. Una vez roto el eritrocito, los macrófagos que están en estos órganos, fagocitan los restos dentro de un fagosoma. Allí, se extrae los aminoácidos que conformaban a la globina para ser reutilizados en la formación de nuevas proteínas mientras que la parte HEMO se metabolizará en le retículo endoplasmico liso del macrofago. La hemo se convertirá en biliverdina y luego en bilirrubina por acción enzimática. Esta bilirrubina no conjugada o indirecta sale hacia la sangre para unirse con la albúmina (esta unión es necesaria porque la bilirrubina es liposoluble y cruza con facilidad hacia otros tejidos siendo tóxica en algunos de ellos, por eso, unirse a la