Continuación Tema 5: Insuficiencia Hepática Crónica en Biología
Documento sobre Insuficiencia Hepática Crónica. El Pdf, un material de estudio de nivel universitario en Biología, aborda las causas principales de la insuficiencia hepática crónica, como el abuso de alcohol, la hepatitis viral y enfermedades autoinmunes, con un enfoque en la fisiopatología y las manifestaciones clínicas.
Ver más18 páginas
Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Comisión 06
Comisionista 1: Carmelo David Rodríguez Ramos Comisionista 2: Carla Carrillo Expósito Docente: María Candelaria Martín González 10/02/25 Corrector: Álvaro Armas Alonso Patología General y Propedéutica II
Continuación Tema 5: Insuficiencia Hepática Crónica
Retomando la última clase del viernes empezamos hablando del metabolismo del alcohol. El alcohol fundamentalmente provoca un aumento de la permeabilidad intestinal y esto permitía que se produjera lipopolisacáridos a la circulación enterohepática y de ahí al hígado. Ese lipopolisacárido es captado por la célula de Kupffer hepática dando lugar a la síntesis de citoquinas, por otro lado aumentaba la peroxidación lipídica y además el propio metabolismo del etanol que tenía tres vías catabólicas, principalmente la alcohol deshidrogenasa mediante la reducción de NAD a NADH, daba lugar al principal metabolito tóxico del alcohol que era el acetato.
- Acetaldehído
- Promueve la peroxidación lipídica: genera radicales libres capaces de ejercer daño a cualquier nivel sobre todo en relación con lesión de proteínas (con o sin actividad enzimática), DNA, y por la peroxidación de los lípidos de membrana. Si lesionamos proteínas y DNA promovemos el daños hepático y si también generas peroxidación de los lípidos de membrana se crea un mayor acúmulo de grasa intrahepatocitaria.
- Inactivación de sistemas antioxidantes: al promover la formación de radicales libres y eliminar los sistemas antioxidantes el balance es negativo, por lo cual se altera el equilibrio REDOX.
- Formación de aductos acetaldehído-proteínas: desestructura estructuras proteicas uniéndose a las mismas.
Por ejemplo: se une a la tubulina (una proteína transportadora que da el transporte intracelular de lípidos por
ejemplo) e impide su función aparecerá el mecanismo causante del acúmulo de grasa en los hepatocitos, este
fenómeno es conocido como balonización hepatocitaria.
- Uno de los fenómenos de la autoinmunidad es la pérdida de la estructura normal. Si el acetaldehído se une a proteínas, estas alterarán su función y empezará a actuar como neoantígenos, generando fenómenos de autoinmunidad y mayor respuesta inflamatoria hepática.
- Fisiopatología del alcohol
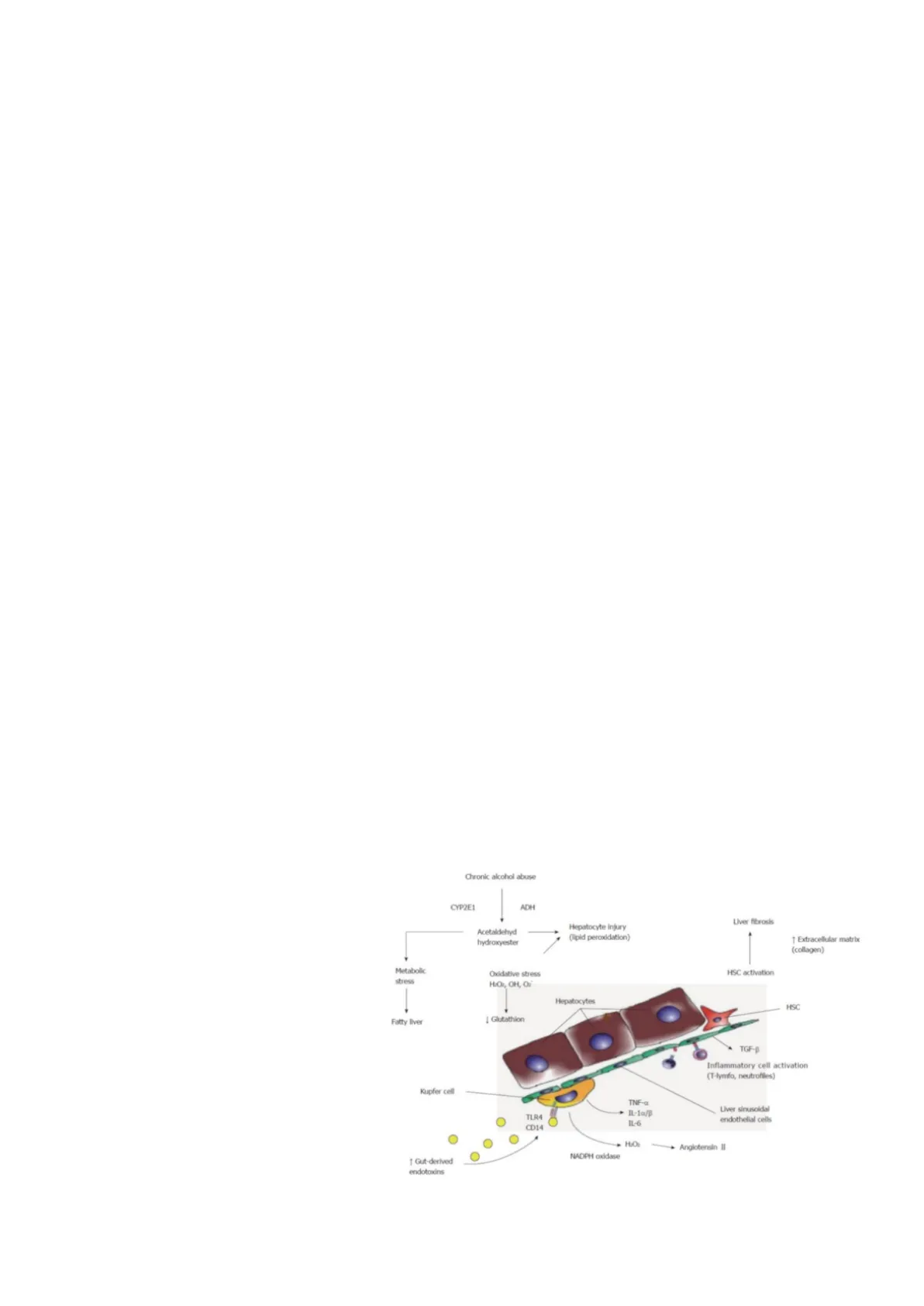
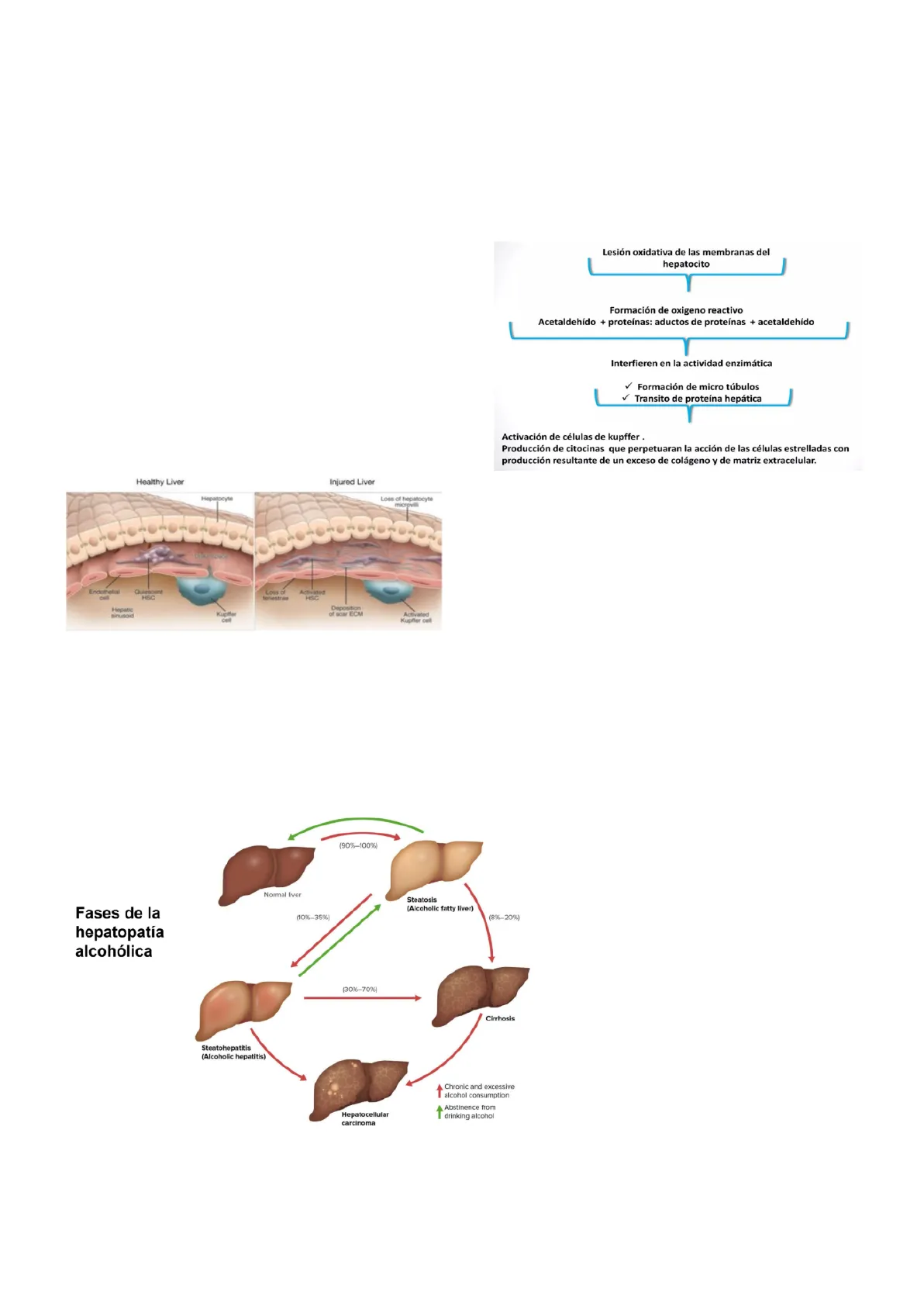
Las endotoxinas liberadas de las bacterias gram negativas se unen al TLR4 de la célula de kupffer lo cual conlleva la síntesis de más citoquinas proinflamatorias. La célula de kupfer estaba inactiva en el endotelio y las citoquinas proinflamatorias activan células T, células estrelladas hepáticas (favorecen la síntesis de colágeno en el espacio de Disse). Chronic alcohol abuse CYP2E1 ADH Liver fibrosis Acetaldehyd hydroxyester Hepatocyte injury (lipid peroxidation) 1 Extracellular matrix (collagen) HSC activation Metabolic stress Oxidative stress H:OR, OH, Oi Hepatocytes HSC Fatty liver Į Glutathion TGF-B Inflammatory cell activation (T-lymfo, neutrofiles) Kupfer cell TNF-a > IL-1a/B IL-6 Liver sinusoidal endothelial cells Por otro lado el consumo crónico de TLR4 CD14 alcohol, mediante sus diferentes vías de metabolización de alcohol T Gut-derived NADPH oxidase Angiotensin II endotoxins deshidrogenasa y el citocromo, produce su principal metabolito tóxico, que es el acetato, en el ganglio hepático por una peroxidación lipídica, que aumenta 1 -.Comisión 06 Comisionista 1: Carmelo David Rodríguez Ramos Comisionista 2: Carla Carrillo Expósito Docente: María Candelaria Martín González 10/02/25 Corrector: Álvaro Armas Alonso Patología General y Propedéutica II el estrés oxidativo y disminuye enzimas antioxidantes como el glutatión. Por otro lado, el acetaldehído condiciona factores de estrés metabólico y condiciona depósitos de grasa intrahepatocitaria. Esta liberación de las citoquinas proinflamatorias son capaces de activar las células fibrosas hepáticas y generar la fibrosis hepática. Todo es derivado del consumo de alcohol tanto a nivel de producción de citoquinas como a nivel de metabolismo. Resumen: Si tienes un aumento de factores prooxidantes tendrás una lesión oxidativa en la membrana del hepatocito y activación de las células de kupffer producción de citoquinas y producción de un exceso de colágeno y matriz extracelular. Healthy Liver Injured Liver Hepatocyte Loss of hepatocyte microvill Diste space Endothelial Quiescent HSC Loss of fenestrae Activated HSC Hepatic sinusoid Kupfer Deposition of scar ECM Activated Kupffer cell Lesión oxidativa de las membranas del hepatocito Formación de oxigeno reactivo Acetaldehído + proteínas: aductos de proteínas + acetaldehído Interfieren en la actividad enzimática Formación de micro túbulos Transito de proteína hepática Activación de células de kupffer . Producción de citocinas que perpetuaran la acción de las células estrelladas con producción resultante de un exceso de colágeno y de matriz extracelular.
Efectos del exceso de colágeno en el espacio de Disse
El exceso de colágeno de producción de fibrosis en el espacio de Disse provoca:
- Que el espacio de Disse aumente de grosor.
- Desaparecen las fenestraciones del endotelio.
- Endoteliza el sinusoide, por lo que pierde su capacidad de intercambio de fases, debido a esto el hepatocito no recibe su aporte nutricional y se necrosa dando lugar a una necrosis hepatocitaria y fibrosis.
Componentes anatomopatológicos de la cirrosis
Componentes anatomopatológicos de la cirrosis:
- Fibrosis
- Necrosis
- Nódulos de regeneración. Tejidos sanos que quedarán en medio de los tractos quirúrgicos.
Fases de la hepatopatía alcohólica
(90%-100%) Normal liver Steatosis (Alcoholic fatty liver) (10%-35%) (8%-20%) Fases de la hepatopatía alcohólica (30%-70%) Este es el ejemplo de la hepatopatía alcohólica. También ocurren casos similares con el virus de la hepatitis c, con la hepatitis autoinmune, etc. pero el causado por alcohol es más frecuente. Ocurre a nivel histológico, pero a nivel clínico hay diferentes fases de la hepatopatía. Cirrhosis Empezamos en un hígado normal, el 90-100% de las personas que beben pasan al Steatohepatitis (Alcoholic hepatitis) primer estadio de esteatosis (hígado graso). Chronic and excessive T alcohol consumption Se desconocen por que sólo un máximo del Hepatocellular Abstinence from T drinking alcohol carcinoma 20% pasan a ser cirróticos, se sabe que están involucrados factores genéticos, que las mujeres tienen más predisposición, que pueden conllevar una sobreinfección por virus hepatitis C. Pero sí está claro que entre el 8-20% dan cirrosis y algunos generan hepatocarcinoma. 2Comisión 06 10/02/25 Comisionista 1: Carmelo David Rodríguez Ramos Comisionista 2: Carla Carrillo Expósito Docente: María Candelaria Martín González Corrector: Álvaro Armas Alonso Patología General y Propedéutica II En cambio un paciente con un hígado normal, o ya graso, puede tener fenómenos de hepatitis por un consumo repentino de alcohol mayor al habitual (10 copas en un día), por una infección, etc. Esto genera sobretodo hepatitis alcohólica la cual tiene un 70% de probabilidad de pasar a cirrosis
Factores de riesgo para cirrosis
Factores de riesgo para pasar de esteatosis a cirrosis:
- Ser mujer
- Obesidad (hígado graso forma parte del síndrome metabólico)
- Tabaquismo
- Dieta (Cuando es muy rica en grasas)
- Patrón de ingesta
- Polimorfismo
- Hepatitis viral
- VIH
- Hemocromatosis
Factores de riesgo Comorbilidad
- Sexo femenino
- Hepatitis viral
- Obesidad
- Hemocromatosis
- Tabaquismo
- Dieta
- VIH
- Patrón de ingesta Polimorfismos
Hepatitis alcohólica Abuso crónico alcohol 90-95% 20-40% 8-20% 3-10% Esteatosis Fibrosis Cirrosis HCC Si ya tenías una hepatitis alcohólica y continuas con el consumo de alcohol elevado, se aumenta la probabilidad. Hasta el 10% de los cirróticos pueden desarrollar un hepatocarcinoma. El alcohol es un carcinógeno hepático con nivel de evidencia alta:
- Agente causal del hepatocarcinoma.
- Tumor de mama en la mujer.
- Tumores de tracto gastrointestinal en ambos sexos.
Hepatitis aguda alcohólica
3. Hepatitis aguda alcohólica
- Los episodios de hepatitis aguda alcohólica pueden agravar una lesión subyacente, es normal en pacientes que beben mucho alcohol en una temporada concreta, incluyendo a aquellos que han estado toda su vida acostumbrados a beber.
- Se caracteriza por aumentos en los niveles de bilirrubina (bilirrubina total > 3 mg/dl) y un índice de GOT : GPT > 2 en pacientes con consumo excesivo y activo de alcohol.
- La biopsia suele mostrar esteatohepatitis, con esteatosis macrovesicular y suele acompañarse como mínimo
de uno de los siguientes hallazgos:
- Infiltrado neutrofilico.
- Lesión hepatocitaria (balonización).
- Cuerpos de Mallory-Denk.
- Además estos pacientes presentan fibrosis en forma de fibrosis pericelular y bilirrubinostasis.
Hepatitis
Virus Hepatitis C
4.1. Virus Hepatitis C
- La cirrosis puede aparecer tras infección de VHC de larga evolución.
- Antiguamente la mayoría de los pacientes tenía antecedentes de VHC por transfusión sanguínea, hoy en día no sucede. También podía ocurrir por la administración de drogas por vía parenteral. Otra causa de transmisión del VHC es sexual. 3Comisión 06 10/02/25 Comisionista 1: Carmelo David Rodríguez Ramos Comisionista 2: Carla Carrillo Expósito Docente: María Candelaria Martín González Corrector: Álvaro Armas Alonso Patología General y Propedéutica II
- El diagnóstico de cirrosis por VHC suele ser accidental, tras una analítica en la cual se da una serología positiva de anticuerpo contra el virus C (anti-VHC) y el RNA-VHC. También se puede pedir la analítica de VHC en hígado patológico.
- Factores como el consumo de alcohol, la obesidad o la coinfección por el HIV aceleran la progresión de la cirrosis.
Progresión Mujeres, edad joven, factores genéticos > 30 años 80% 80% 20% 1%-5%/año Infección aguda Infección crónica + Hepatitis crónica Cirrosis Cáncer de higado Progresión rápida < 20 años Alcohol, VHB/HIV, trasplante*, síndrome metabólico
Virus hepatitis B
4.2. Virus hepatitis B
- En España la prevalencia e incidencia es baja, a diferencia de países del África subsahariana. Existe vacuna, la cual ha disminuido mucho la incidencia en la vida familiar.
- Produce una infección aguda, hepatitis aguda, la cual puede originar una insuficiencia hepática aguda grave. Es raro que se cronifique pero puede suceder (menos del 5%).
- El diagnóstico se realiza por los métodos habituales junto con la detección del antígeno de superficie del VHB (HBsAg) en el suero. Core Protein HB DNA F2 DNA polymerase Surface Protein HBs E1 Single-stranded RNA VHB -Envelope glycoproteins Nucleocapsid. + Envelope VHC
- El estado inmunológico y la edad en el momento de la infección son los factores más importantes para el desarrollo de una infección crónica.
Hepatitis crónica autoinmune
4.3. Hepatitis crónica autoinmune
- Causa poco frecuente de cirrosis hepática, aunque su prevalencia va en rápido aumento.
- Lo que suele ocurrir son brotes de hepatitis, es decir, llega el paciente con niveles bilirrubina discretamente elevados o ha notado los ojos un poco amarillos, a veces se cura sola sin tratamiento o puede generar otro brote. Esa suele ser la presentación habitual pero puede evolucionar rápido a cirrosis si el primer brote es muy marcado, persistente y no se interviene rápidamente para hacer el diagnóstico de la enfermedad e iniciar tratamiento inmunosupresor.
- Es una enfermedad producida por anticuerpos (anti LKM-1 o ANA positivos) que reaccionan contra los hepatocitos, ocurre una reacción de hipersensibilidad y se produce una necrosis hepatocitaria.
- Si esta necrosis es mantenida se va a producir fibrosis asociada y finalmente una cirrosis 4 lenta