Fisiopatología Renal: Alteraciones y Tratamientos en Instituto Superior Fp
Documento del Instituto Superior Fp sobre Fisiopatología Renal. El Pdf, de nivel universitario y materia Biología, explora las alteraciones funcionales y estructurales de los riñones, incluyendo la insuficiencia renal crónica, sus mecanismos de compensación y tratamientos conservadores, así como la corrección de trastornos hidroelectrolíticos y ácido-base.
Ver más15 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
FISIOPATOLOGÍA RENAL
isfpl instituto superior fp FISIOPATOLOGÍA RENAL UNIDAD TEMÁTICA Nº 14 FISIOPATOLOGÍA APLICADA A LA DIETÉTICA DietéticaUT14 Fisiopatología renal
La fisiopatología renal es el estudio de las alteraciones funcionales y estructurales que ocurren en los riñones como resultado de enfermedades o lesiones. Los riñones desempeñan un papel crucial en la homeostasis del cuerpo, regulando el equilibrio de líquidos, electrolitos, y ácidos-base, así como eliminando productos de desecho a través de la producción de orina.
Las alteraciones en la función renal pueden llevar a una serie de trastornos, como la insuficiencia renal aguda o crónica, glomerulopatías, nefritis, entre otros. Estos trastornos no solo afectan el sistema renal, sino que también pueden tener repercusiones sistémicas, impactando otros órganos y sistemas del cuerpo.
El estudio de la fisiopatología renal es fundamental para comprender cómo estas alteraciones contribuyen al desarrollo y la progresión de las enfermedades renales, y cómo pueden ser diagnosticadas y tratadas de manera efectiva para mejorar la calidad de vida de los pacientes.
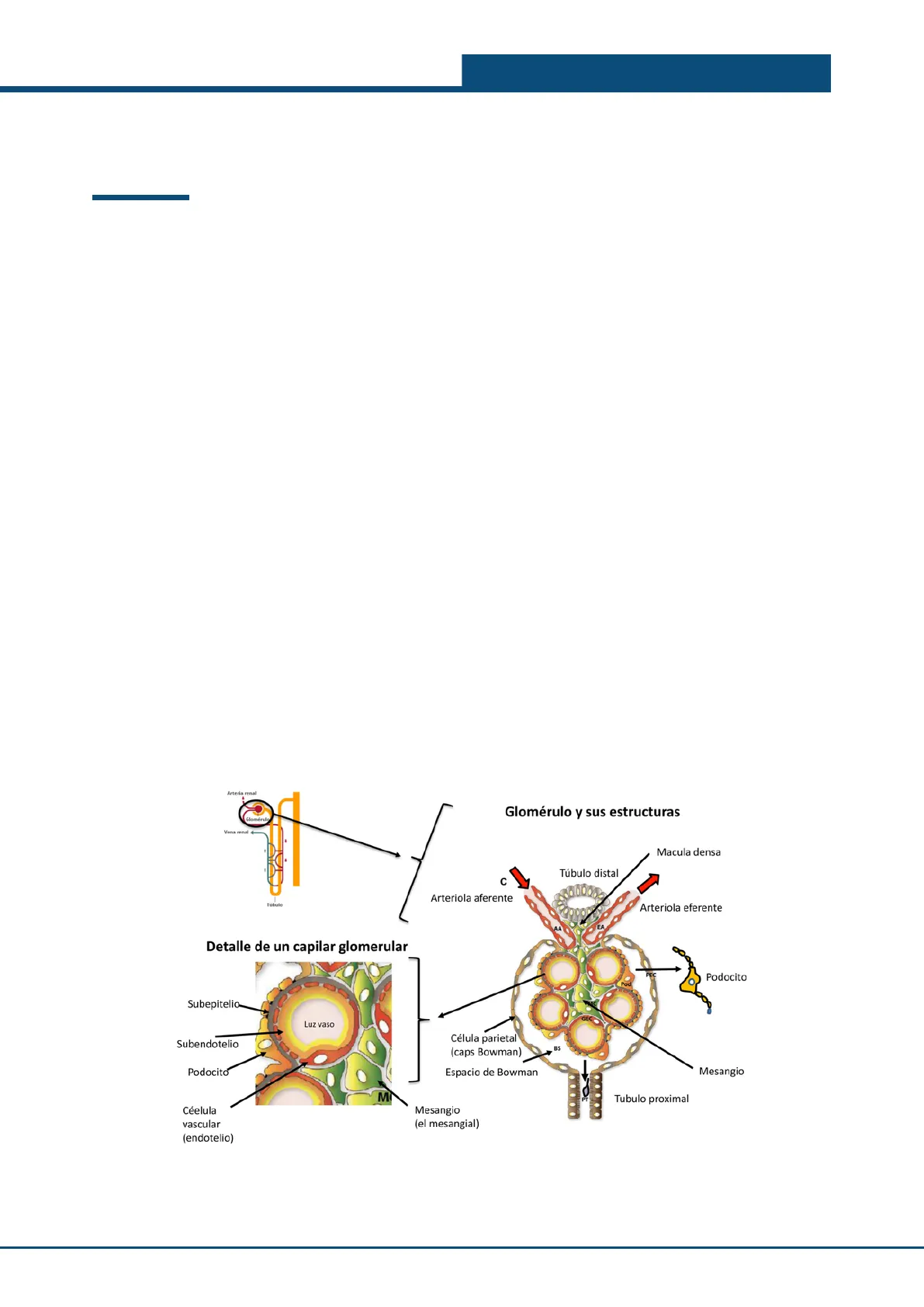
Arteria renal y Glomérulo
Arteria renal Glomerulo y sus estructuras Glomérulo Vena renal + Macula densa Túbulo distal C Arteriola aferente Arteriola eferente EA Detalle de un capilar glomerular Podocito Subepitelio GEC Luz vaso Subendotelio Célula parietal (caps Bowman) BS Podocito Espacio de Bowman Mesangio M Tubulo proximal Céelula vascular (endotelio) Mesangio (el mesangial) Túbulo 02UT14 Fisiopatología renal
TRASTORNOS DEL EQUILIBRIO HIDROELECTROLÍTICO
Los trastornos por exceso o defecto del agua y de los electrolitos son frecuentes en la patología humana. El déficit suele ser combinado, aunque ocasionalmente pueden observarse carencias o excesos puros.
Deshidratación y sobrecarga de agua
Aunque son cambios secundarios al trastorno exclusivo del equilibrio hídrico, en general se traducen en hipernatremia e hiponatremia respectivamente, y en cambios en la osmolaridad (el sodio y los aniones Cl y bicarbonato son los principales elementos osmóticamente activos del espacio extracelular). Los trastornos de la osmolaridad tienen múltiples etiologías, siendo el más frecuente el del metabolismo del agua.
El balance hídrico se regula por la sed y por la ADH, que aumenta la reabsorción de agua en el TCD de la nefrona. En los estados hiperosmolares aparece sed y se segrega ADH (retención de agua) y ocurre lo contrario en las situaciones hipoosmolares. Sin embargo, puede aumentar la liberación de ADH en la disminución del volumen circulante efectivo (volemia), con independencia de la osmolaridad.
Es necesario conocer la osmolaridad para valorar y corregir los cambios del metabolismo del agua y del sodio.
Depleción de volumen
Es la disminución combinada de agua y sodio. Aunque una dieta sin sodio podría producirla, nunca ocurre en el individuo sano. La disminución del volumen es secundaria a pérdidas renales y extrarrenales:
03UT14 Fisiopatología renal
- Entre las pérdidas extrarrenales, destacan las gastrointestinales (diarreas, vómitos, ascitis, etc.) y las dérmicas, por sudoración o por lesión cutánea (p.e .: por quemaduras).
- Pérdidas renales: Secundarias a patología renal, aguda (IRA) o crónica (IRC) Secundarias al uso de diuréticos, a la DM (poliuria), a la hipercalcemia (hipercalciuria) y a la insuficiencia suprarrenal .
Hiponatremia
Es la concentración de sodio plasmático inferior a 135 mEq/l. Para clasificar las hiponatremias es necesario calcular la osmolaridad plasmática. La hiponatremia es un trastorno electrolítico caracterizado por niveles bajos de sodio en la sangre. Dependiendo del volumen del líquido extracelular (LEC), la hiponatremia puede clasificarse en diferentes categorías, cada una con etiologías y mecanismos fisiopatológicos específicos.
- Hiponatremia con osmolaridad normal: (pseudohiponatremia) Aparece en las hiperlipemias e hiperproteinemias
- Hiponatremia con osmolaridad alta: Aparece por acumulación en el espacio extracelular (CEC) de sustancias osmóticamente activas (que no son el sodio), como la glucosa, el manitol o el glicerol, que arrastran agua desde el espacio intracelular (CIC) al CEC.
- Hiponatremia con hipo osmolaridad: Corresponde a la verdadera disminución (depleción) de sodio.
Na Na Hypernatremia Hyponatremia 04UT14 Fisiopatología renal
Hiponatremia con Volumen Extracelular Bajo (Hipovolemia)
- En este caso, el cuerpo ha perdido tanto sodio como agua, pero la pérdida de sodio es mayor, lo que lleva a una disminución en el volumen extracelular.
- Pérdidas renales: La hiponatremia puede deberse a pérdidas de sodio a través de los riñones, como ocurre en el uso de diuréticos, nefropatías o deficiencias de mineralocorticoides. Para confirmar pérdidas renales, se mide el sodio en orina; un valor elevado sugiere una causa renal.
- Pérdidas extrarrenales: Ocurren en situaciones como diarrea, vómitos, o sudoración excesiva. En estos casos, el sodio en orina suele ser bajo, ya que los riñones retienen sodio para compensar la pérdida.
Hiponatremia con Volumen Extracelular Alto (Hipervolemia)
- Aquí, el volumen extracelular está aumentado debido a la retención de agua, lo que provoca un estado edematoso. Sin embargo, la concentración de sodio es baja debido a la dilución.
- Esta forma de hiponatremia se observa en condiciones como insuficiencia cardíaca congestiva, cirrosis hepática y síndrome nefrótico, donde la retención de líquidos es un problema central.
Hiponatremia con Volumen Extracelular Normal (Euvolemia)
- En este tipo, no hay depleción de volumen ni presencia de edemas, y el volumen extracelular se mantiene dentro de los límites normales.
- Las causas comunes incluyen:
- Síndrome de secreción inadecuada de ADH (SIADH): Exceso de la hormona antidiuretica que lleva a la retención de agua sin retención de sodio.
- Hipotiroidismo: Puede alterar el metabolismo del agua y los electrolitos.
- Insuficiencia suprarrenal: La deficiencia de cortisol afecta el equilibrio de sodio y agua.
- Potomanía: Consumo excesivo de agua, lo que diluye los niveles de sodio en sangre.
05UT14 Fisiopatología renal
Clínica y tratamiento de la hiponatremia
Si es grave, la hiponatremia provoca trastornos neuromusculares, y sobre todo disminución del nivel de consciencia (por edema cerebral), con encefalopatía que puede ser mortal.
Si es leve y no produce encefalopatía, además del tratamiento etiológico, se debe realizar restricción de agua, aporte de sal y potasio, y un diurético de asa. Si el sodio es inferior a 115 mEq/l o aparece encefalopatía, se administrará un diurético de asa y se efectuará reposición con soluciones salinas hipertónicas.
Hipernatremia
Es la concentración de sodio plasmático superior a 150 mEq/l. Siempre supone un estado hiperosmolar, que produce sed. La hipernatremia se presenta con más frecuencia en pacientes en coma, en niños, en pacientes psiquiátricos, en pacientes renales o en diabéticos con intensa polidipsia. Debe valorarse el volumen extracelular para para considerar su clasificación:
- Hipernatremias con disminución del volumen extracelular: Son las más frecuentes y se deben a:
- Pérdidas extrarrenales (diarreas, vómitos, sudoración excesiva), que cursan con natriuria inferior a 20 mEq/l.
- Pérdidas renales, que cursan con natriuria superior a 20 mEq/l.
- Hipernatremias con volumen extracelular alto: Suelen ser secundarias a aportes excesivos de sal o soluciones salinas, al hiperaldosteronismo, al "ahogamiento en agua salada", etc.
- Hipernatremias con volumen extracelular normal: Aparecen, por ejemplo, en la diabetes insípida (déficit de vasopresina).
Tratamiento de la hipernatremia
La corrección de la hipernatremia debe hacerse de forma gradual, al menos en 48 horas. Además del tratamiento etiológico, se debe reponer el déficit de agua.
06UT14 Fisiopatología renal
Hiperpotasemia (hiperkaliemia)
Es la concentración plasmática de potasio superior a 5 mEq/l
- Pseudohiperpotasemia.
- Hiperpotasemia por redistribución (paso del CIC al CEC).
- Hiperpotasemia por aportes excesivos de potasio.
- Hiperpotasemia por insuficiencia renal (IR).
- Hipoaldosteronismo.
- Por disfunción tubular primaria con retención de potasio Aparece en el LES, en la anemia falciforme, tras un trasplante renal, etc.
La hiperpotasemia produce síntomas neuromusculares y cardiológicos. La aparición de arritmias graves y bloqueos neuromusculares avanzados marcan la gravedad, más que los niveles plasmáticos de potasio alcanzados.
Tratamiento de la hiperpotasemia grave
El tratamiento de la hiperpotasemia grave consiste en:
- Administración de cloruro cálcico i.v., para estabilizar la membrana celular.
- Administración de bicarbonato sódico i.v., para forzar la entrada de K al CIC.
- Administración de glucosa al 20% con insulina, para forzar la entrada de K al CIC.
- Administración de diuréticos de asa, para eliminar el potasio por vía renal.
- Administración de resinas de intercambio iónico (resincalcio: cambio de Ca por K).
- Se recurrirá a la diálisis (hemodiálisis o diálisis peritoneal) si fracasan estas medidas.
07UT14 Fisiopatología renal
TRASTORNOS DEL EQUILIBRIO ÁCIDO-BASE
Como consecuencia del metabolismo, se produce una gran cantidad de ácido, con aumento de generación de hidrogeniones. Para que la concentración de hidrogeniones (H+) se mantenga estable, el organismo necesita neutralizarlos por medio de tampones (buffers) intra y extracelulares.
Los ácidos se eliminan por el riñón (fijos) y por el pulmón (volátiles). La acidemia y la alcalemia son términos que describen los desequilibrios en el pH de la sangre debido a la concentración de hidrogeniones (H+).
Acidemia
Se refiere a la acumulación excesiva de hidrogeniones en la sangre, lo que resulta en una disminución del pH por debajo del rango normal (7.35-7.45). Este desequilibrio puede ser causado por condiciones como acidosis respiratoria, donde la retención de dióxido de carbono aumenta los niveles de ácido, o acidosis metabólica, que ocurre cuando hay un exceso de ácidos en el cuerpo o una pérdida de bicarbonato.
Alcalemia
Es el término usado cuando hay una disminución en la concentración de hidrogeniones en la sangre, lo que lleva a un aumento del pH por encima del rango normal. Esto puede resultar de alcalosis respiratoria, donde la eliminación excesiva de dióxido de carbono reduce los niveles de ácido, o alcalosis metabólica, que se debe a un exceso de bicarbonato o a una pérdida de ácidos en el cuerpo.
Acidosis y alcalosis definen las situaciones fisiopatológicas que tienden a disminuir o a aumentar el pH, aunque este cambio no llegue a hacerse patente por la existencia de sustancias tampón o por mecanismos de compensación. El sistema tampón más eficaz a nivel plasmático es el ácido carbónico/bicarbonato, que refleja la regulación renal y pulmonar del equilibrio. El pH puede modificarse por variaciones de la presión parcial de CO2 o de la concentración de bicarbonato.
08