Emostasi e coagulazione: processi, bilanciamento e fattori di trombosi
Documento della Dott.ssa Vultaggio Poma su emostasi e coagulazione. Il Pdf esplora i processi di emostasi e coagulazione, distinguendoli e analizzando il loro bilanciamento, con un focus sui meccanismi fisiologici e patologici, utile per studenti universitari di Biologia.
Mostra di più16 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Patologia II e Fisiopatologia, Lezione 5
Dott.ssa Vultaggio Poma
Emostasi e Coagulazione
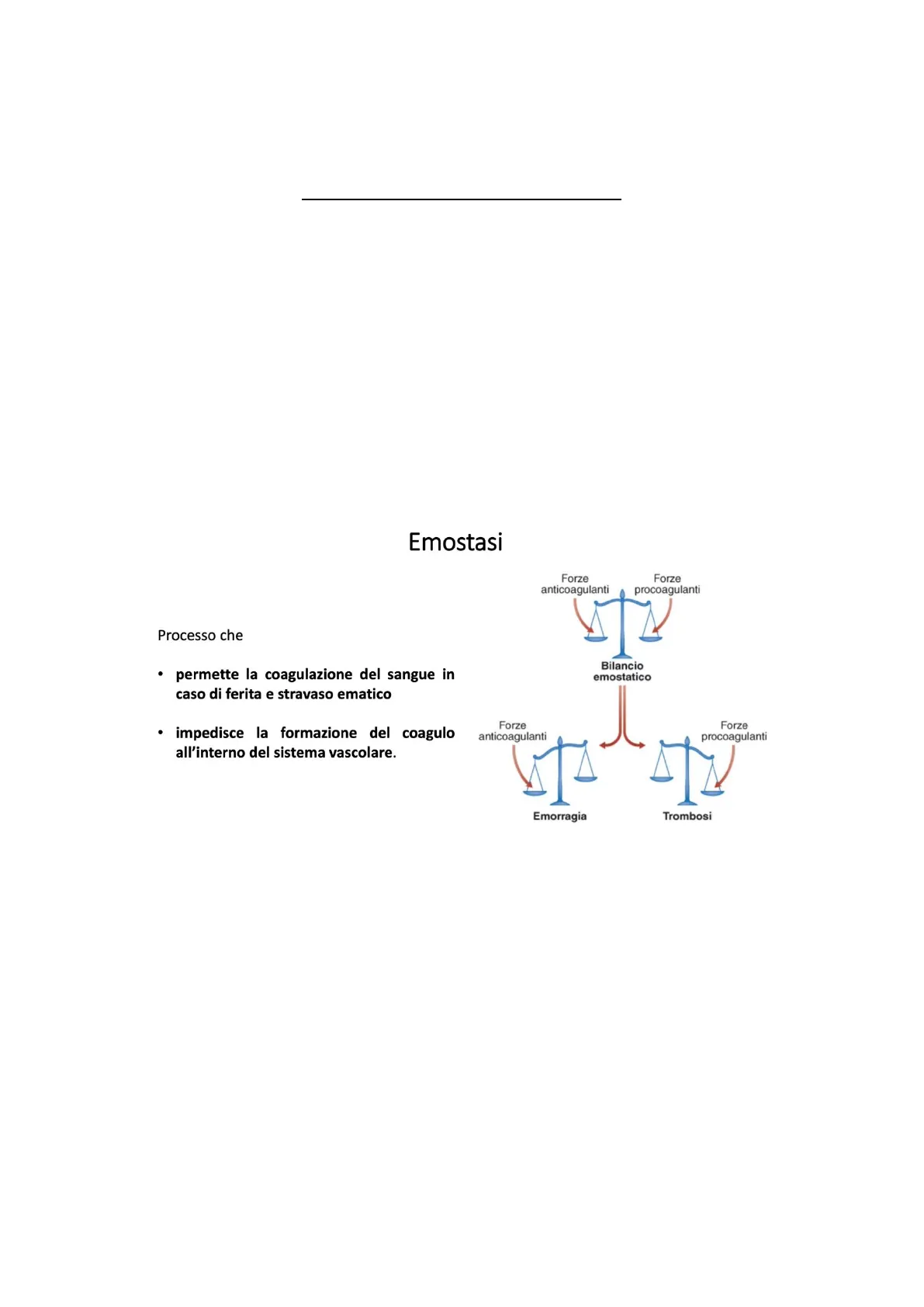
La lezione di oggi è una delle lezioni seminariali, tenuta da una dirigente biologa del laboratorio analisi. La Dott.ssa nella lezione odierna parlerà di emostasi e coagulazione, mentre nella lezione di mercoledì 09/10 tratterà gli esami per lo studio della coagulazione e i farmaci di nuova generazione utilizzati in quest'ambito. La Dott.ssa inizia la lezione chiedendo che cos'è l'emostasi. Spesso si confonde l'emostasi con la coagulazione, ma non sono proprio la stessa cosa. Con il termine emostasi si intende quell'insieme di processi che portano sia alla formazione del coagulo ma anche alla mancata formazione di quest'ultimo; si tratta, quindi, di un fenomeno in cui si ha un bilanciamento tra le forze pro- coagulanti e anti-coagulanti. Un aumento delle forze anti-coagulanti porterà ad un rischio di emorragia, quindi diatesi emorragica, viceversa, uno sbilanciamento verso le forze pro-coagulanti porterà al rischio di trombosi.
Bilancio Emostatico
Emostasi
Forze anticoagulanti
Forze procoagulanti
Processo che
- permette la coagulazione del sangue in caso di ferita e stravaso ematico
Bilancio emostatico
- impedisce la formazione del coagulo all'interno del sistema vascolare.
Forze anticoagulanti
Forze procoagulanti
Emorragia Trombosi
Ci possono essere anche delle forme intermedie, come per esempio la CID (coagulazione intravascolare disseminata), che è uno sbilanciamento dell'emostasi in entrambe le vie: si ha una coagulazione disseminata (ovvero la formazione di microtrombi, che causano un rischio trombotico) e, al contempo, la formazione di microtrombi nel microcircolo causa il consumo degli attori della coagulazione, ovvero di piastrine e dei fattori della coagulazione, determinando quindi un rischio emorragico. Quando la CID ha un'evoluzione di tipo cronico si ha uno sbilanciamento verso il rischio trombotico, mentre se ha un'evoluzione acuta, ossia nel giro di pochi giorni, si ha un rischio emorragico. La CID insorge, per esempio, in seguito a uno shock ed è spesso associata a sepsi (=infezione generalmente da Gram -) oppure ad aborti o parti complicati.
Fasi del Processo di Emostasi
1Il processo di emostasi di divide in 4 fasi: vascolare, piastrinica, coagulativa e fibrinolitica.
A) Fase Vascolare
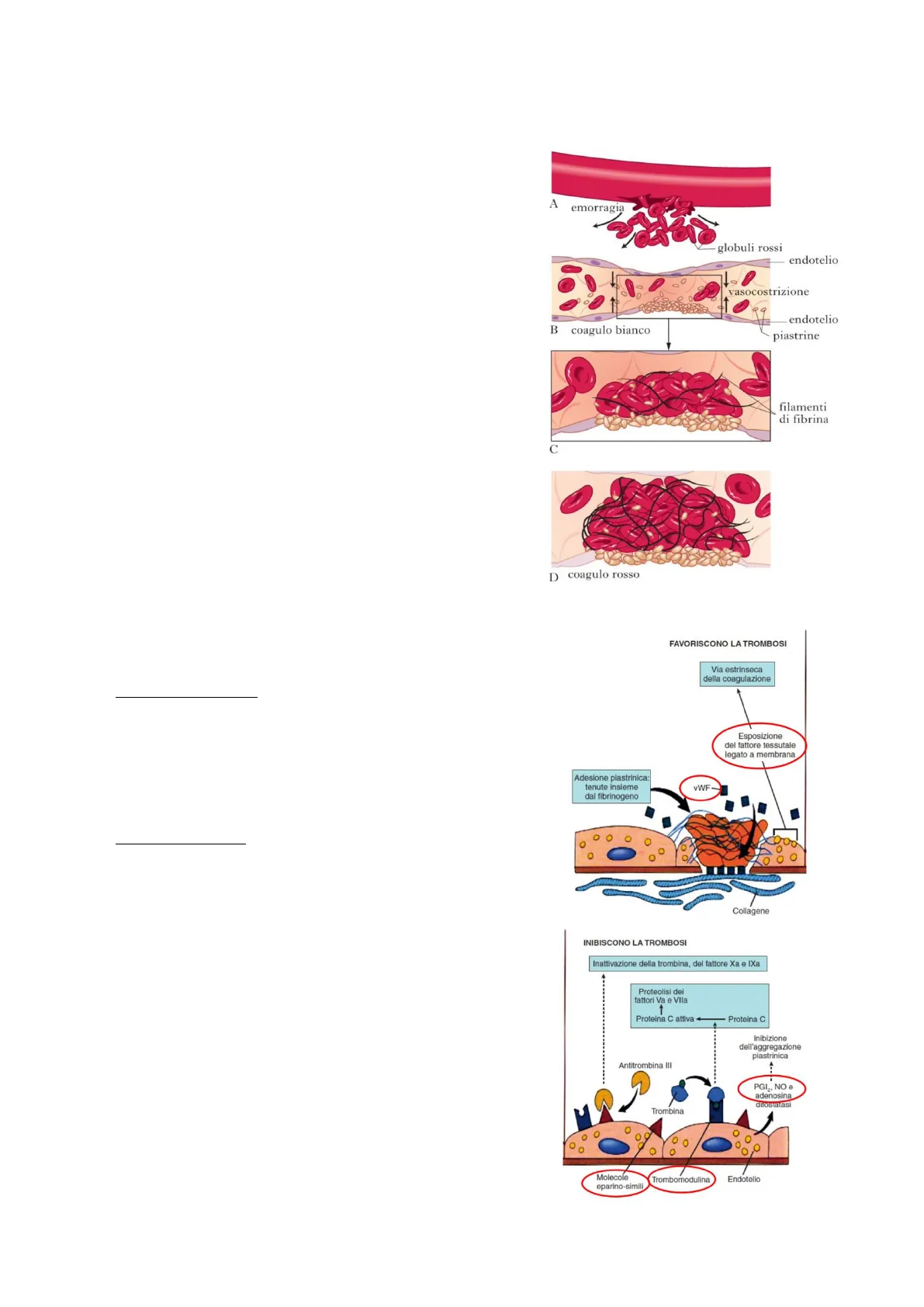
A) FASE VASCOLARE: nell'endotelio del vaso è presente un danno che causa il rilascio di fattori neuronali (nelle slide c'è scritto neuro-umorali), i quali inducono spasmo/vasocostrizione momentanea per ridurre lo stravaso di sangue e per marginare le piastrine e i fattori della coagulazione (cioè, farli accumulare nel sito di danno dove sono necessari). Fino a poco tempo fa si pensava che l'endotelio non avesse un ruolo attivo nell'emostasi, ma che svolgesse un ruolo passivo. La coagulazione viene attivata non solo in presenza di danno da ferita netta ma anche in assenza di tagli e di stravaso ematico, come nel caso dell'aterosclerosi o dell'infiammazione. N.B: l'infiammazione è dappertutto e "va a braccetto" con la coagulazione; fattori della coagulazione stimolano l'infiammazione e viceversa. Quindi, anche in presenza di un evento infiammatorio si ha l'attivazione della coagulazione. L'endotelio svolge un duplice ruolo:
- Favorire la trombosi (in caso di danno da ferita, aterosclerosi o infiammazione): in caso di ferita si ha l'esposizione del collagene e la fuoriuscita del fattore tissutale e del fattore di Von Willebrand, entrambi importantissimi attori nell'attivazione della cascata coagulativa;
- Inibire la trombosi (azione svolta in condizioni fisiologiche, in cui l'endotelio è integro): l'endotelio favorisce l'omeostasi e la fluidità del flusso sanguigno rilasciando prostacicline e ossido nitrico, i quali sono anche mediatori dell'infiammazione e inibiscono la replicazione piastrinica. Sull'endotelio vascolare è espresso l'enzima CD39 che taglia l'ADP in circolo (l'ADP è una molecola che promuove l'aggregazione piastrinica) affinché quest'ultimo non favorisca l'aggregazione piastrinica. La trombodulina lega la trombina (importantissima per la formazione del coagulo), attivando la proteina C e la proteina S, che sono degli anticoagulanti fisiologici. Il legame trombodulina-trombina attiva un pathway di proteine che
A emorragia globuli rossi endotelio
10 vasocostrizione
99 endotelio
B coagulo bianco piastrine filamenti di fibrina
C D coagulo rosso
Meccanismi di Trombosi
FAVORISCONO LA TROMBOSI
Via estrinseca della coagulazione
Esposizione del fattore tessutale legato a membrana
Adesione piastrinica tenute insieme dal fibrinogeno
VWF- Collagene
INIBISCONO LA TROMBOSI
Inattivazione della trombina, del fattore Xa e IXa
Proteolisi dei fattori Va e Villa
- Proteina C attiva Proteina C
Inibizione dell'aggregazione piastrinica
Antitrombina III
PGI2, NO e adenosina difosfatasi
Trombina
Molecole eparino-simili
Trombomodulina
Endotelio
2tagliano i fattori della coagulazione Va e VIIIa (cofattori della cascata coagulativa). Sulle pareti dei vasi ci sono anche delle molecole eparino-simili. L'eparina è un antitrombotico/anticoagulante che lega e aumenta di mille volte l'attività dell'antitrombina, che è il principale anticoagulante fisiologico. In particolare, l'antitrombina agisce tagliando il fattore X e il fattore II (o trombina), ossia i principali fattori della via comune della coagulazione. Quindi l'azione dell'eparina è di aumentare l'attività anticoagulante dell'antitrombina. Le molecole eparino-simili presenti sulla parete vascolare amplificano l'attività anticoagulante dell'antitrombina III. Riassunto della fase vascolare: quando l'endotelio (che normalmente mantiene la fluidità del sangue favorendo l'attività anticoagulante grazie alla presenza delle molecole eparino-simili) viene tagliato/lesionato, si ha vasocostrizione momentanea per marginare la fuoriuscita di sangue accumulando piastrine e fattori della coagulazione nel sito di danno. Vengono inoltre rilasciati fattori come il fattore di Von Willebrand e il fattore tissutale che sono fondamentali per l'avvio della cascata coagulativa.
B) Fase Piastrinica (Emostasi Primaria)
B) FASE PIASTRINICA (o emostasi primaria): si assiste alla formazione del tappo piastrinico (grazie all'accumulo di piastrine nel sito di danno) per marginare la fuoriuscita di sangue.
Le Piastrine
LE PIASTRINE
- Frammenti di megacariociti
- Maturazione: 4-5 giorni
- Tempo in circolo: 10-12 giorni
Le piastrine sono dei frammenti di
- Conta piastrinica: 150.000-400.000/ul megacariociti visibili nello striscio di
- Eliminate dai macrofagi splenici ed epatici sangue (immagine a lato): in particolare, si osservano piastrine più grandi e più piccole, ma anche i globuli rossi e un linfocita. Le piastrine normalmente scorrono nel circolo sanguigno con una forma sferica/rotonda e presentano sulla superficie dei recettori in grado di legare il collagene e il fattore di Von Willebrand che vengono esposti in seguito a un danno dell'endotelio. Il contatto tra il recettore piastrinico e collagene o fattore di Von Willebrand determinerà il cosiddetto rolling piastrinico (ossia le piastrine stesse rallentano e rotolano lungo il sito di danno) che progressivamente porterà le piastrine a fermarsi. I recettori specifici delle piastrine, in particolare glicoproteina 1 e glicoproteina 6, permettono alle stesse piastrine di ancorarsi e fermarsi. Il legame tra la glicoproteina 1b e il fattore di Von Willebrand favorisce la fase di adesione delle piastrine (fase mediata dal legame tra piastrine e fattore di Von Willebrand).
Adesione e Attivazione Piastrinica
3Quando le piastrine si fermano, quindi aderiscono,
O platelets
si ha la loro attivazione: si assiste a un cambio conformazionale per cui da tonde/sferiche assumono una
- GPla/Ila
- GPIIb/Illa
Adesione e Attivazione piastrinica
Subendothelial matrix
Hemostasis
ADP TxA,
WWF
Exposed collagen
GP VI
Serotonin
Endothelial injury
GP Ib-IX-V-
TxA2
Platelet activation
collagene
Granules
fibrinogeno
- GPIb/IX
VWF
pseudopodi cominciano a Fibrinogen ADP_ formarsi). Le piastrine attivate iniziano ad aggregarsi tra loro grazie al legame tra la glicoproteina IIb e il fibrinogeno; quest'ultimo quindi funge da ponte tra le varie piastrine e le aggrega. Quindi, i recettori importanti sono: GPIb per l'adesione (quindi legami con il fattore di Von Willebrand) e GPIIb per l'aggregazione (quindi il legame con il fibrinogeno). Quando si attivano, oltre ad aggregarsi, le piastrine espongono il fattore piastrinico 4 (FP4), costituito da fosfolipidi; è proprio sulla superficie di FP4 che avviene la cascata coagulativa. In seguito, le piastrine rilasciano dei granuli:
- i granuli densi (8) contengono ADP (uno dei principali fattori, assieme al trombossano, che favoriscono l'aggregazione piastrinica), Ca2+ (fondamentale per la coagulazione), ATP e serotonina;
- i granuli a contengono altro fattore di Von Willebrand e altri fattori della coagulazione. Il fattore di Von Willebrand si trova già all'interno dell'endotelio perché viene sintetizzato lì, accumulato nei corpi di Weibel-Palade e rilasciato quando avviene il danno. A questo punto vi è la fase di aggregazione, con formazione di un tappo piastrinico reversibile (non saldo), garantita dal fibrinogeno. Riassunto della fase piastrinica: adesione, attivazione, rilascio dei mediatori con granuli, aggregazione.
C) Fase Coagulativa (Emostasi Secondaria)
C) FASE COAGULATIVA (o emostasi secondaria): come detto all'inizio della lezione, la coagulazione corrisponde alla cascata coagulativa (e non all'emostasi) e avviene sui fosfolipidi della piastrine (FP4) e prevede l'attivazione di tutti quei fattori inattivati che circolano nei granuli di zimogeno e poi a cascata si attivano a vicenda, fino ad arrivare alla formazione della fibrina dal fibrinogeno, che porta alla stabilizzazione del tappo piastrinico (ossia alla vera e propria formazione del coagulo).
2 Modificazioni di forma
4 Reclutamento
3 Rilascio di granuli (ADP, TXA2)
1 Adesione piastrinica
Aggregazione (tappo VWF 5 emostatico)
Endotelio
Membrana basale
Collagene
4 GP Ilb/Illa 4 ActivationLa coagulazione avviene su FP4 per mezzo del calcio, che media il legame ponte tra i fosfolipidi e il gruppo carbossilico dei fattori della coagulazione.
2 Espressione del complesso fosfolipidico 3 Attivazione della trombina
4 Polimerizzazione della fibrina
1 Fattore tessutale
Fattore tessutale
1 Fibrina
Test di Coagulazione
Che provetta si usa per l'emocromo? Quella col tappo viola, contenente anticoagulante EDTA, ossia un chelante del calcio (fondamentale per l'attivazione dei fattori della coagulazione) che sottrae il calcio stesso per impedire l'inizio della cascata coagulativa. I test della coagulazione vera e propria in quale provetta vengono fatti? In quella col tappo azzurro, contenente sodio citrato (anch'esso un chelante del calcio ma più facilmente reversibile) che impedisce la coagulazione fino a quando non è il momento di effettuare il test della coagulazione; a questo punto viene aggiunto il calcio in eccesso che permette di bypassare l'azione del sodio citrato. Il calcio è fondamentale nella coagulazione perché è importante per il legame dei fattori di coagulazione con il fattore piastrinico 4 e quindi per l'attivazione della cascata. Il gruppo carbossilico dei fattori di coagulazione svolge un'azione fondamentale e si forma a partire dalla vitamina K (la quale è un cofattore importante per l'enzima epatico, proprio per la formazione del gruppo carbossilico sui fattori della coagulazione). Se si inibisce la produzione di vitamina K, non si forma il gruppo carbossilico e quindi non avviene il legame tra i fattori della coagulazione con FP4 e con conseguente mancata attivazione della cascata coagulativa.
Fattore della coagulazione
coo-
+
Ca
+
PO-
Fosfolipidi carichi negativamente
Un esempio di inibitore della vitamina K è il Warfarin, un farmaco anticoagulante cumarinico. La maggior parte dei fattori della coagulazione sono sintetizzati nel fegato e molti di essi sono vitamina K dipendenti, ad esempio la Protrombina o Fattore II.
5