Aterosclerosi: patogenesi, fattori di rischio e ruolo delle lipoproteine
Slide da Università su Aterosclerosi. Il Pdf, utile per studenti universitari di Biologia, descrive l'aterosclerosi, analizzando la patogenesi, i fattori di rischio come ipertensione e iperlipidemie, e il ruolo delle lipoproteine.
Mostra di più16 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Aterosclerosi: Definizione e Istipatologia
Aterosclerosi
- L'aterosclerosi è una lesione degenarativa cronica della arterie con base eziologica multifattoriale
- Diversi fattori di rischio sono coinvolti nell'insorgenza di questa patologia
- Istipatologia: formazione di ateromi localizzati nella tonaca intima delle arterie
- Ateroma: ispessimento della parete arteriosa provocato dall'accumulo di cellule muscolari, marofagi lipidi, colesterolo, matrice connettivale
- Ateroma: tendenza a degenerare provocando restringimento ed occlusione del vaso e fibrosi della tonanca intima dovuta ad eccessiva deposizione di matrice connettivale
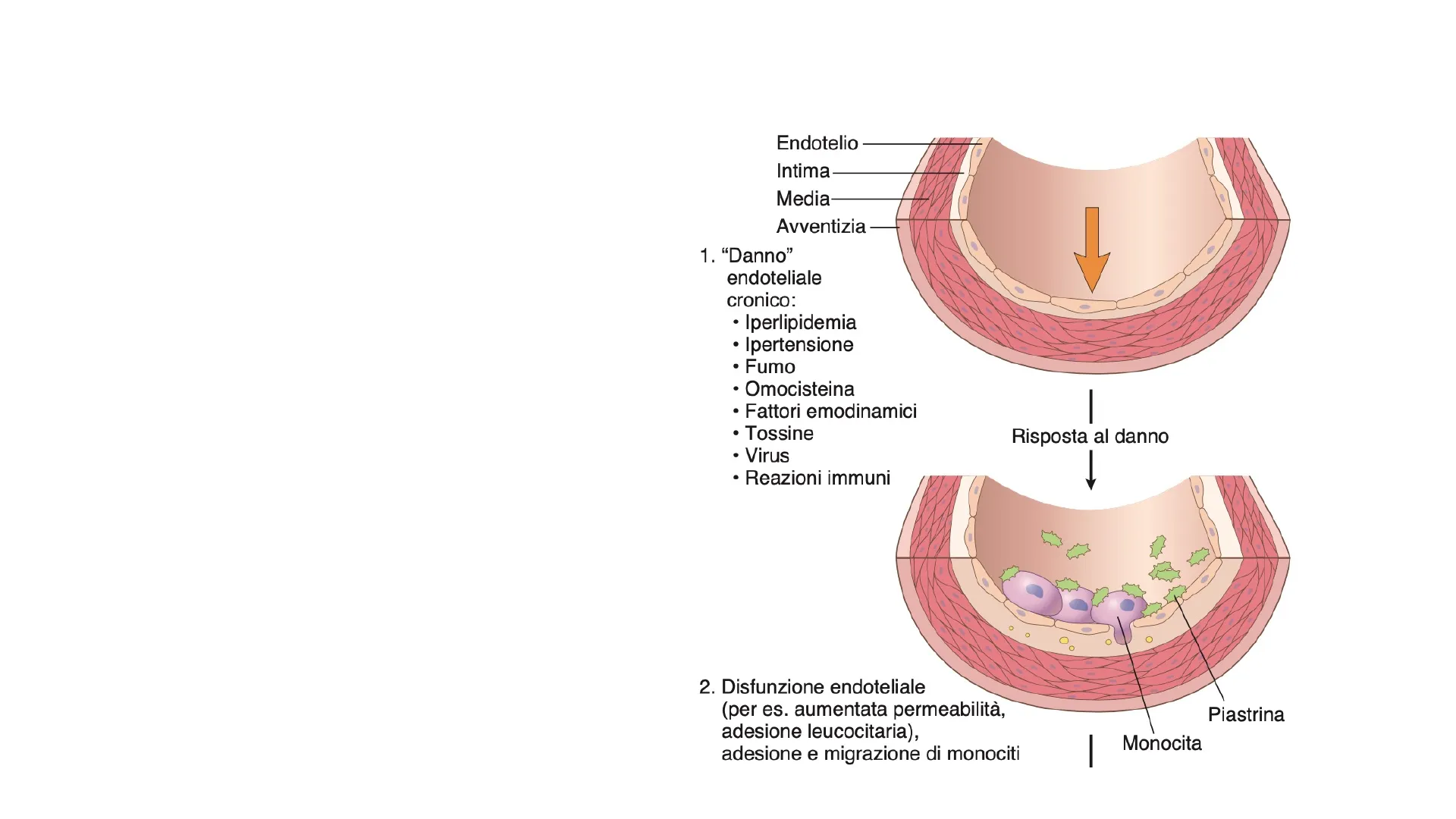
Patogenesi dell'Aterosclerosi: Formazione dell'Ateroma e Ipotesi della Reazione al Danno
- Disfunzione endoteliale dovuta a diverse cause, tra le principali si annoverano: alterazione emodinamiche, iperlipidemia ed infiammazione
- Disfunzione endoteliale si associa con aumentata permeabilità dell'endotelio, aumentata espressione di molecole di adesione per leucociti, migrazione nell'intima del vaso di monociti che differenziano in macrofagi
Endotelio Intima Media Avventizia
1. "Danno" endoteliale cronico: · Iperlipidemia · Ipertensione · Fumo · Omocisteina · Fattori emodinamici I Risposta al danno · Tossine · Virus · Reazioni immuni Piastrina
2. Disfunzione endoteliale (per es. aumentata permeabilità, adesione leucocitaria), adesione e migrazione di monociti Monocita
- All'interno dell'intima i macrofagi innescano un processo flogistico che richiama cellule muscolari dalla tonaca media, inoltre all'interno della lesione si accumulano lipidi in seguito alla captazione delle LDL-OX da parte delle cellule endoteliali
- I macrofagi e le cellule muscolari liscie fagocitano I lipidi presenti nella lesione trasfomandosi in cellule schiumose. Sono presenti nella lesione anche cellule linfoidi (STRIE LIPIDICHE)
1
3. Attivazione dei macrofagi, reclutamento delle cellule muscolari lisce Cellula muscolare liscia Stria lipidica 58
4. I macrofagi e le cellule muscolari lisce "inghiottono" i lipidi Linfocita T
- La tonaca media e la tonaca intima si inspessisce in seguito alla proliferazione delle cellule muscolari lisce inoltre aumenta la quantità di tessuto fibroso dopo aumentata sintesi di tessuto connettivale sempre mediato dalle cellule muscolari. Aumentano inoltre I lipidi exprecellulari in seguito al rilascio da parte delle cellule fibrose (placche fibrose)
- Ateroma: presenza di formazioni necrotiche nella lesione, friabilità con possibilità di rottura.
5. Proliferazione delle cellule muscolari lisce, deposizione di matrice extracellulare, lipidi extracellulari Ateroma fibroadiposo DOS 900 Detriti lipidici Linfocita T Collagene
Struttura dell'Ateroma
ATEROMA CAPPUCCIO FIBROSO (cellule muscolari lisce, macrofagi, cellule schiumose, linfociti, collagene, elastina, proteoglicani, neovascolarizzazione) CORE CENTRALE NECROTICO (detriti cellulari, cristalli di colesterolo, cellule schiumose, calcio) MEDIA
Sequenza di Interazioni Cellulari e Molecolari nell'Aterosclerosi
Sequenza di interazioni cellulari e molecolari nell'aterosclerosi Iperlipidemia, ipertensione, fumo, tossine, fattori emodinamici, reazioni immuni, virus Danno/disfunzione endoteliale Adesione di monociti e migrazione nell'intima Efflusso di colesterolo tramite HDL Lume Sintesi di matrice extracellulare LDL Macrofago Endotelio LDL Cellule schiumose Citochine (per es. IL-1, MCP-1) + Captazione dei lipidi Intima Fattori di crescita Lipidi extracellulari e cellule necrotiche Membrana elastica interna Reclutamento e migrazione delle cellule muscolari liscie Media Cellule muscolari lisce Vaso normale Sviluppo progressivo della placca aterosclerotica Proliferazione di cellule muscolari lisce > LDL ossidate Linfo- cita T -> Citochine (per es. interferone-y)
Localizzazione e Componenti delle Placche Aterosclerotiche
Aterosclerosi I vasi maggiormente coinvolti sono:
- prozione distale dell'aorta addominale
- Arterie iliache
- Arterie coronarie (infarto del miocardio)
- Carotidi interne
- Cerebrale media (infarto cerebrale)
Componenti principali delle placche atrosclerotiche:
- Cellule muscolari lisce
- Macrofagi e linfociti T
- Componenti della matrice extracellulare
- lipidi extracellulari e intracellulari
- Calcificazioni delle placche nello stadio avanzato
Lesioni Complicanti e Progressione della Placca
Lesioni Complicanti (avanzate) Deposizioni di Sali di calcio Neoformazione di nuovi vasi con possibili emorragie all'interno della placca Ulcerazione della placca Rottura della placca (per necrose delle cellule endoteliali): trombosi ed embolia Stenosi: angina pectoris (endotelina -1 rilasciata dall'endotelio che induce vasocostrizione e proliferazione delle cellule muscolari)
PROGRESSIONE DELLA PLACCA EVENTI IMPROVVISI RISULTATI Cappuccio sottile Rottura della placca Morte cardiaca improvvisa Normale Stria lipidica Ispessimento patologico dell'intima Espansione della placca Erosione e trombosi Cappuccio spesso Lume . -C
Fattori di Rischio e Sviluppo della Placca
Fattori di rischio: Disfunzione endoteliale Adesione/emigrazione dei monociti Migrazione cellule muscolari lisce nell'intima Elaborazione della matrice extracellulare Accumulo di lipidi Espansione della parete esterna per mantenere il diametro interno A circa il 40% di stenosi, il diametro interno inizia a restringersi Placca fibrotica Placca fibrocalcifica Stenosi critica
Eziologia Multifattoriale e Fattori di Rischio
Eziologia multifattoriale dovuta a componenti ambientali e componenti genetiche: Fattori di rischio
Tabella 11.3 Principali Fattori di Rischio di Aterosclerosi
Tabella 11.3 Principali fattori di rischio di aterosclerosi Non modificabili (costitutivi) Anomalie genetiche Storia familiare Aumento dell'età Sesso maschile Modificabili Iperlipidemia Ipertensione Fumo di sigaretta Diabete Infiammazione
Ipertensione e Aterosclerosi
IPERTENSIONE Il ruolo dell'ipertensione nella patologia aterosclerotica è stato evidenziato da diverse indagini epidemiologiche e molecolari:
- Localizzazione delle placche in siti vascolari soggette a forti turbolenze emodinamiche
- Assenza di manifestazione patologica nelle vene, compare in vene utilizzate come bypass (bypass aortocoronarico)
- Arterie polmonari non vanno incontro a lesione aterosclerotica (bassa pressione sanguigna rispetto all'aorta)
- Trascrizione di geni protettivi l'aterosclerosi in seguito a presenza di flusso laminare
- Trascizione di geni infiammatori ed aterogeni in seguito a flussi turbolenti (inizio lesione)
Iperlipidemie e Ruolo degli Acidi Grassi
IPERLIPIDEMIE e ruolo degli acidi grassi Indagini epidemiologiche hanno evidenziatop come l'iperlipidemia sia uno dei principali fattori di rischio della patologia aterosclerotica
Lipoproteine: Complessi Molecolari
LIPROPROTEINE Complessi molecolari formati da lipidi e apoproteine Ruolo delle apoproteine: stabilizzare I complessi proteici, attivare enzimi coinvolti nel metabolismo lipidico, trasferire lipidi tra lipoproteine. Le lipoproteine trasportano I lipidi attraverso il torrente circolatorio: trigliceridi e colesterolo sono presenti "all'interno" mentre I fosolipidi all'esterno. Appartengono alla classe delle alfa e beta globuline. Colesterolo libero Proteine Fosfolipide Colesterolo esterificato Trigliceridi E Ó E Ó E Ó E Q E E
Sezione Parziale di una Lipoproteina Plasmatica
FIGURA 29.5 Sezione parziale di una lipoproteina plasmatica, nella quale un singolo strato (monolayer) di componenti portanti gruppi idrofilici (proteine, fosfolipidi, colesterolo libero) racchiude una massa di lipidi completamente idrofobici (trigliceridi, colesterolo esterificato). Le proteine (apoproteine) presentano la porzione idrofilica affacciata all'esterno, quella idrofo- bica all'interno. (Da Siliprandi e Tettamanti, Biochimica medica, 2013, Piccin Nuova Libraria).
Tipi di Apolipoproteine
TABELLA 29.1. Apolipoproteine, Peso Molecolare e Lipoproteine di Appartenenza
TABELLA 29.1. Apolipoproteine(*), loro peso molecolare e lipoproteine in cui sono presenti APOLIPOPROTEINE PESO MOLECOLARE IN DALTON LIPOPROTEINE DI CUI FANNO PARTE Apo A-I 28.000 Chilomicroni, HDL Apo A-II 17.000 HDL Apo A-IV 46.000 Chilomicroni, VLDL, HDL Apo B100 54.900 VLDL, LDL Apo B48 26.500 Chilomicroni Apo C-I 6.500 Chilomicroni, VLDL, HDL Apo C-II 8.500 Chilomicroni, VLDL, HDL Apo CIII 8.750 Chilomicroni, VLDL, HDL Apo D 22.000 HDL Apo E 35.000-39.000 VLDL, HDL (*) Sono indicate con lettere maiuscole; i polipeptidi costitutivi con numeri romani e le forme polimofe con numeri arabi.
Classificazione delle Lipoproteine
Lipoproteine Sono divise in diverse classi in base alla loro densità e velocità elettroforetica che sono inversamente proporzionali al contenuto lipidico. Le lipoproteine in base al contenuto lipidico vengono divise in diverse diverse classi : Chilomicroni
TABELLA 29.2. Principali Classi di Lipoproteine Plasmatiche e Contenuto
TABELLA 29.2. Principali classi di lipoproteine plasmatiche e loro contenuto in proteine e lipidi CLASSI DENSITÀ (g/ml) PESO MOLECOLARE IN DALTON CONTENUTO IN PROTEINE E LIPIDI (%) Chilomicroni <0,95 109-1010 Colesterolo 2 Colesterolo est. 3 Trigliceridi 86 Fosfolipidi 7 Proteine 2 VLDL 0,95-1,006 1,80 x 106 Colesterolo 7 (Very Low Density Lipopro- teins) Colesterolo est. 12 Trigliceridi 55 (L. a molto bassa densità) Fosfolipidi 18 Proteine 8 LDL 1,020- 2,3-3,9 x 106 Colesterolo 8 (Low Density Lipoproteins) (L. a bassa densità) 1,0633 Colesterolo est. 42 Trigliceridi 6 Fosfolipidi 22 Proteine 22 HDL (High Density Lipoproteins) (L. ad elevata densità) 1,063- 1,7-3,6 x 105 Colesterolo 5 Colesterolo est. 15 Trigliceridi 4 Fosfolipidi 50 Proteine 50 VLDL LDL IDL HDL Remnants (residui di chilomicroni) 1,210
Metabolismo degli Acidi Grassi Esogeni
Acidi grassi esogeni HDL AIV TG Recettori A/ TG CE CI E CE B 48 B 48 LPL Chilomicroni remnants Intestino Chilomicroni Capillari Fegato LPL è presente a livello delle cellule endoteliali del tessuto adiposo e muscolare Fosfolipidi e apolipoproteine in eccesso sono trasferite alle HDL HDL trasferisce ai remnants le apoE > remnants è formato da B48 ed E Remnants grazie ad apoE vengono captati dal fegato che li metabolizza Acidi grassi non esterificati vengono legati all'albulina che li trasportano al fegato
Metabolismo degli Acidi Grassi Endogeni
Acidi grassi endogeni Recettori LDL IDL Fegato Ghiandole endocrine ed Epatociti (recettori B100) B100 E E CE TG CE CI TG CE E LDL B 100 B 100 LPL TGLE VLDL Capillari IDL Cellule muscolari lisce e fibroblasti(recettori apoB100) Apolipoproteine sono sitetizzate dal reticolo endoplasmatico ruvido Lipidi sono sintetizzati nel reticolo endoplasmatico liscio TGLE: trifliceridolipasi LDL: contengono un'alta quota di colesterolo L'espressione di B100 si riduce con l'età e con l'ipercolesterolemia (Feedback negative) >>> LDL-Ox>>> ateroma HDL contengono fosfolipidi ed ApoA1 (sintetizzate da fegato ed intestino) HDL legano colesterolo da spazi interstiziale dove è depositato ed anche dale cellule come macrofagi e fibroblasti Nelle HDL il colesterolo è estrificato dall'enzima LCAT che utilizza apoA1 come cofattore Ricca di colesterolo le HDL acquisiscono ApoC ed Apo E che viene poi legata e reclutata dal fegato