Fisiopatologia respiratoria: anatomia, funzione e patologie
Documento sulla fisiopatologia respiratoria, analizzando l'anatomia e la funzione dell'apparato respiratorio. Il Pdf, adatto per l'università, esplora i meccanismi di scambio gassoso, le alterazioni della perfusione polmonare e le patologie ematologiche, includendo una classificazione dell'insufficienza respiratoria.
Mostra di più13 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Fisiopatologia Respiratoria: Introduzione
Lezione nº23 di Patologia II Sbobinatori: Francesca Castiglione Morelli, Letizia Carollo, Claudia Autolitano, Mariantonietta Costanzo Docente: Prof.ssa Marella Maroder Argomento: fisiopatologia respiratoria
Fisiopatologia respiratoria
In questa lezione sulla fisiopatologia generale respiratoria si parlerà di alcuni meccanismi patogenetici di malattie dell'apparato respiratorio.
L'apparato respiratorio è l'insieme degli organi delle strutture che consentono gli scambi gassosi tra l'ambiente circostante, carico di ossigeno, e l'organismo umano, il cui sangue è carico di anidride carbonica.
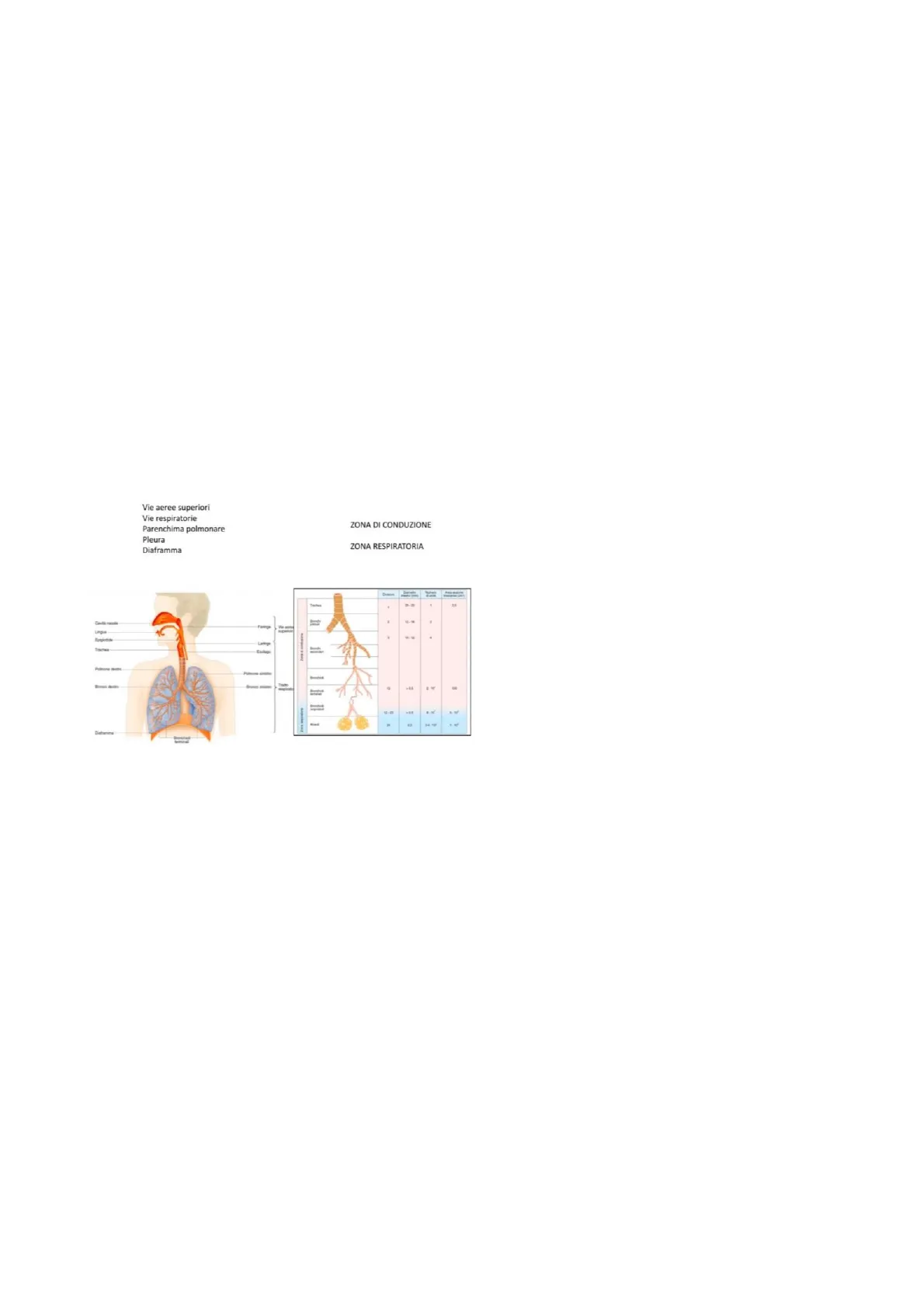
Componenti dell'Apparato Respiratorio
- Vie aeree superiori
- Vie respiratorie
- Parenchima polmonare
- Pleura
- Diaframma
ZONA DI CONDUZIONE ZONA RESPIRATORIA = - Lagua . -- - ..
L'apparato respiratorio è costituito da diversi organi che hanno sede nel capo, nel collo e nella gabbia toracica. Strutturalmente consiste di diverse parti: le vie aeree superiori (naso, bocca e faringe), le vie aeree inferiori o vie respiratorie (laringe, trachea, bronchi primari, secondari e terziali, bronchioli e bronchioli terminali).
Zona di Conduzione
Le vie respiratorie rappresentano la cosiddetta zona di conduzione: la trachea si ramifica nei due bronchi primari che a loro volta si diramano ripetutamente, fino a 12 divisioni, in bronchi più corti, stretti e più numerosi.
Le prime vie aeree che non contengono più cartilagine prendono il nome di bronchioli le cui pareti presentano solo muscolatura liscia che può contrarsi o rilassarsi alterando il diametro delle vie aeree. I bronchioli si ramificano ulteriormente fino a 23 volte per formare i bronchioli terminali che costituiscono le strutture più piccole della zona di conduzione.
Nella zona di conduzione, che inizia con la trachea e termina con i bronchioli terminali, l'aria inspirata si muove in un condotto il cui il diametro diminuisce progressivamente mentre aumenta enormemente l'aria della superficie trasversa.
A causa dello spessore dell'epitelio respiratorio e della ridotta vascolarizzazione, nella zona di conduzione non si ha alcuno scambio di gas. Per questo motivo, le vie aeree superiori e la zona di conduzione costituiscono il cosiddetto spazio morto anatomico che non partecipa alla respirazione ma semplicemente costituisce la via di passaggio dell'area che entra ed esce dalla zona respiratoria.
Zona Respiratoria e Alveoli
1La zona respiratoria è rappresentata dal parenchima polmonare che ha un'organizzazione lobulare i cui elementi essenziali sono gli alveoli polmonari.
Ogni polmone, inoltre, è rivestito da una membrana sierosa, la pleura, formata da due foglietti, uno addossato al polmone stesso, l'altro alla parete toracica.
Nello spazio fra i due foglietti è presente un velo di liquido ed esiste una pressione negativa che permette ai polmoni di espandersi durante l'inspirazione ed è connessa al funzionamento del sistema circolatorio.
La fase di espirazione, invece, è garantita dal diaframma.
L'apparato respiratorio, come detto precedentemente, è predisposto allo scambio di gas respiratori tra l'atmosfera e il sangue.
Scambio di Gas Respiratori
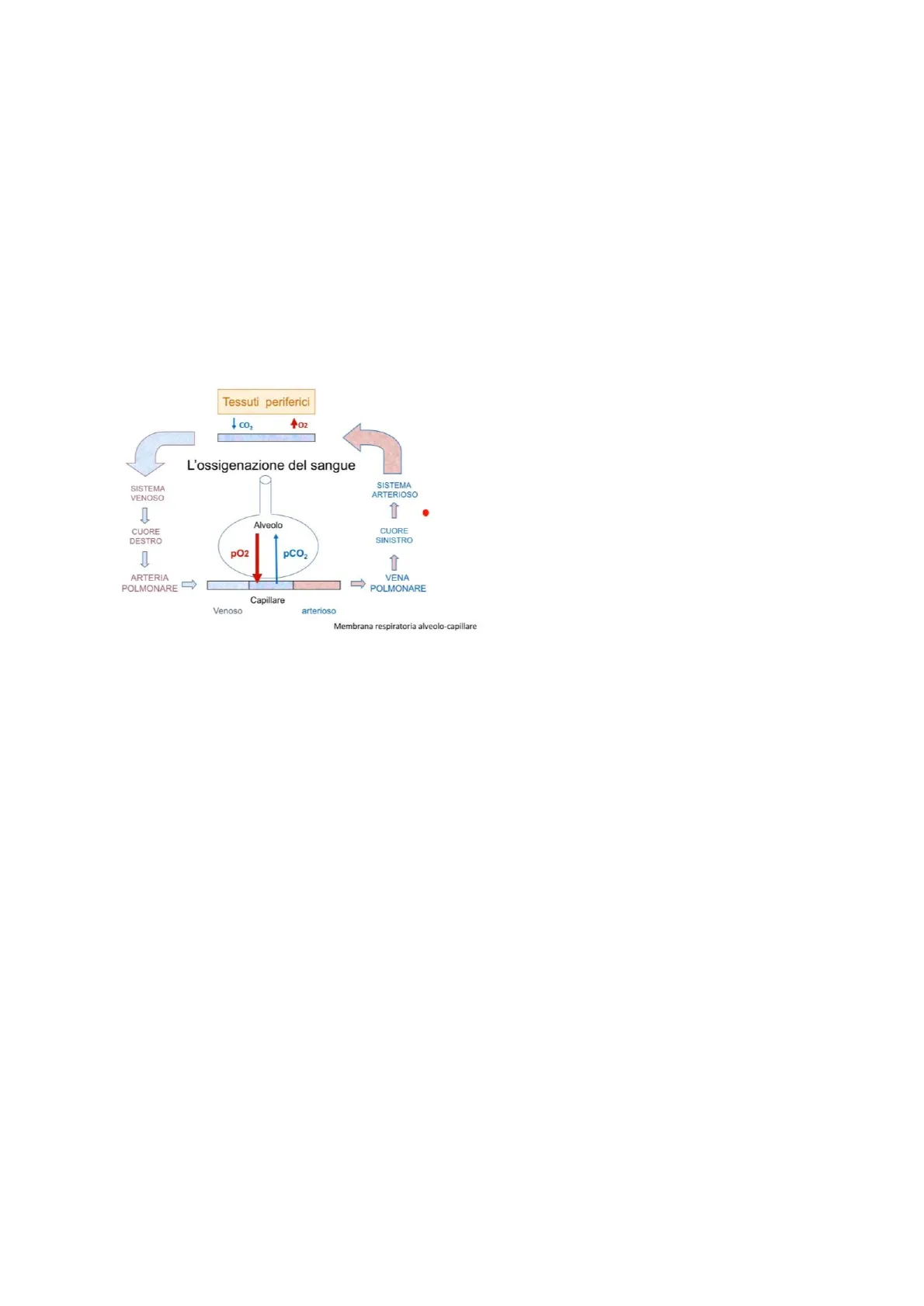
Tessuti periferici Į co2 +02 L'ossigenazione del sangue SISTEMA VENOSO SISTEMA ARTERIOSO Alveolo CUORE DESTRO CUORE SINISTRO pO2 pCO2 ARTERIA POLMONARE VENA POLMONARE Capillare Venoso arterioso Membrana respiratoria alveolo-capillare
Il sangue pompato dal cuore sinistro, circa 5L/m, arriva attraverso il circolo arterioso al letto capillare dei tessuti periferici dove rilascia ossigeno, circa 250g, ed assume anidride carbonica, circa 200g.
Successivamente, il sangue venoso attraverso il cuore destro e poi l'arteria polmonare viene liberato dall'anidride carbonica e di nuovo saturato di ossigeno. Questa funzione di scambio tra sangue ed atmosfera è svolta dai polmoni, in particolare dalla superficie interna degli alveoli polmonari.
La vascolarizzazione dei polmoni, sia quella arteriosa che venosa, è caratterizzata da una fitta rete di capillari che sono a stretto contatto con gli alveoli per mezzo della membrana respiratoria alveolo- capillare, zona in cui avviene l'interscambio dei gas respiratori.
L'arteria polmonare penetra nei polmoni con i suoi rami che seguono le diramazioni bronchiali fino ad arrivare a livello degli alveoli dove si dividono in un'intricata trama di capillari.
Le vene polmonari, invece, hanno un percorso inverso per riportare il sangue ossigenato al cuore, da dove verrà poi convogliato in tutti i distretti dell'organismo.
Gli scambi gassosi avvengono a livello dei globuli rossi circolanti attraverso l'emoglobina.
Anatomia della Zona Respiratoria
2ZONA RESPIRATORIA Bronchiol Bronchiala Arterinin Polmonare Venula Palmanare BRONCHIOLI E ALVEOLI Abvedl Sacche Alveolari Troms Copillore Abreskore Branchiolo terminale Venule Pelmestre Arterinie Polmonare 300 milioni di alveoli 70-100 mq di superficie
La zona respiratoria è costituita dai bronchioli respiratori che si ramificano ulteriormente per dar luogo ai dotti alveolari e ai sacchi alveolari. La principale caratteristica di queste vie aeree è l'enorme superficie formata dagli alveoli che sono raggruppati a grappolo attorno ai dotti alveolari. Si stimano circa 300 milioni di alveoli nei polmoni che coprono un'area totale tra i 70 e i 100 mq. L'alveolo è la vera e propria unità funzionale dell'apparato respiratorio a livello del quale avvengono gli scambi gassosi. Sulla parete alveolare è presente un liquido a composizione di tipo proteica, il surfactante, che impedisce l'adesione delle pareti alveolari e il collasso dell'alveolo stesso.
Struttura dell'Alveolo Polmonare
Struttura dell'alveolo polmonare e della membrana respiratoria Capillare Membrana basale Endotelio Pneumocita | Pneumocita II Corpo -lamellare Spazio interstiziale: Collagene ed elastina Fibroblasto -cellule tipo I : piatte ed allungate, appoggiate su una lamina basale (rapida diffusione dei gas). -cellule tipo II: più spesse, parzialmente ciliate, sintetizzano e secernono surfactante, una sostanza lipo- proteica che si mescola con il liquido di rivestimento alveolare e facilita l'espansione polmonare durante la ventilazione (riduce la tensione superficiale) -macrofagi, eliminano le sostanze estranee dalla superficie alveolare.
Nell'alveolo polmonare si possono distinguere due tipi cellulari:
- Pneumociti di tipo I: cellule piatte allungate e appoggiate sulla lamina basale; rivestono gli alveoli ricoprendo circa il 95% della superficie alveolare e permettono una rapida diffusione dei gas.
- Pneumociti di tipo II o pneumociti granulari: cellule più spesse, parzialmente ciliate, sintetizzano e secernono il surfactante.
Il surfactante, dall'acronimo inglese surface active agent, è un agente tensioattivo formato da lipidi e proteine che impedisce il collasso degli alveoli riducendo il dispendio energetico necessario alla dilatazione dell'alveolo e mantenendo la struttura polmonare in un equilibrio dinamico.
Il surfactante si dispone sulla superficie alveolare con la parte idrofila immersa nella fase liquida e la parte idrofoba verso la fase gassosa.
Funzione Immunitaria del Surfactante
3La funzione immunitaria del surfactante viene attribuita principalmente a due proteine, la SPA e la SPB, che possono legarsi a zuccheri presenti sulla superficie dei patogeni causandone l'opsonizzazione e facilitandone la successiva fagocitosi.
Il surfactante regola le risposte infiammatorie e interagisce con la risposta immune-adattativa. La sua degradazione o inattivazione può contribuire ad una maggiore suscettibilità alle infezioni e l'infiammazione polmonare.
A livello dell'alveolo polmonare sono presenti anche macrofagi che eliminano sostanze estranee sulla superficie alveolare.
Membrana Respiratoria e Scambio di Gas
MEMBRANA RESPIRATORIA Aria atuncitiritas CO, eprata Aula alveolare Diffusione di O, Diffusione di CO, polmonare polmonare Capillari polmonari Cellula endoteliale del capillare - Lamina basale del capillare · Tessuto connettivo Alveolo - Lamina basale dell'epitelio Cellula alveolare Fluido alveolare con surfactante Cellule dei tessuti sistemici P= 40 mmHg P= = 45 mmHg ventilazione perfusione membrana alveolo-capillare trasporto ematico gas respiratori · Insufficienza respiratoria
Lo scambio dei gas respiratori, ossigeno e anidride carbonica, avviene mediante una semplice diffusione, attraverso la membrana respiratoria, secondo gradiente di concentrazione.
Il mantenimento del gradiente, quindi del flusso di anidride carbonica ed ossigeno, è mantenuto da:
- una corretta ventilazione, che determina il ricambio dell'aria nell'alveolo;
- una corretta perfusione che determina l'afflusso ai capillari di sangue ricco di anidride carbonica e l'efflusso di sangue ricco di ossigeno;
- delle corrette caratteristiche della superficie di scambio alveolo capillare;
- un corretto trasporto ematico dei gas respiratori.
Le modificazioni patologiche della ventilazione e della perfusione polmonare, le modificazioni delle caratteristiche della membrana respiratoria e del corretto trasporto di gas nel sangue comportano l'alterazione degli scambi gassosi a livello dell'alveolo fino a compromettere la capacità del polmonedi ossigenare il sangue e di eliminare l'anidride carbonica. La conseguenza di ciò è l'insufficienza respiratoria, una situazione comune a molte malattie respiratorie.
Ventilazione Alveolare e Gas Sanguigni
Po2 e Pco2 alveolare in funzione della ventilazione alveolare La ventilazione alveolare condiziona fortemente il contenuto di gas all'interno dell'alveolo. Aumentando la ventilazione (iperventilazione) aumenta la quantità di O2 e si riduce la quantità di CO2. In regime di ipoventilazione la situazione si inverte. 120 Pa, Alveolare 100 100mmHg 80 60 40mmHg Pon, Alveolare 20 0 To Ventil. alveolare (1/m) Normale ipoventilazione iperventilazione
Vediamo ora come variano la pO2 e la pCO2 alveolare a seguito di alterazioni della ventilazione polmonare, ovvero in situazioni di iperventilazione o ipoventilazione. Queste situazioni possono 4dipendere, rispettivamente, da un aumento o da una diminuzione della frequenza e dell'ampiezza degli atti respiratori e incidono sul contenuto di gas all'interno dell'alveolo.
Effetti dell'Iperventilazione
Aumentando la ventilazione, quindi in caso di iperventilazione, aumenta la quantità di O2 e si riduce la quantità di CO2. Le conseguenze di questa situazione sugli scambi gassosi sono molto differenti.
L'emoglobina, infatti, in condizioni normali è completamente saturata dall'O2; per questo motivo l'aumento della pO2 dell'alveolo, e quindi la sua velocità di diffusione, non comporta un rilevante aumento della concentrazione di O2 a livello del sangue.
Invece, le conseguenze sulla diffusione della CO2 dal sangue verso l'alveolo sono molto più consistenti, in quanto la diffusione di CO2 avviene secondo un piccolo gradiente di concentrazione.
A fronte della diminuzione della CO2 alveolare si ha, quindi, un aumento elevato della diminuzione della CO2. Questo comporta una diminuzione di anidride carbonica nel sangue con conseguente ipocapnia, ovvero si ha un aumento del pH sanguigno, dovuto a uno spostamento verso l'alcalinità del tampone bicarbonato contenuto nel sangue.
Effetti dell'Ipoventilazione
In caso di ipoventilazione si ha un basso ricambio di aria nell'alveolo. Questo comporta un aumento della pCO2 alveolare e una diminuzione della pO2.
Variazione di CO2 e Tampone Acido Carbonico/Bicarbonato
Quali sono le conseguenze della variazione di CO2 nello spostamento del tampone Acido Carbonico/Bicarbonato nel sangue a seguito di iperventilazione o ipoventilazione?
- In caso di iperventilazione polmonare (aumento dell'eliminazione di CO2 e conseguente diminuzione della pCO2 nel sangue), si ha una riduzione dell'acido carbonico, e quindi degli ioni H+, con un aumento del pH ematico che comporta una alcalosi respiratoria.
- In caso di ipoventilazione polmonare (ritenzione di CO2) si avrà un aumento della pCO2 alveolare, aumento di acido carbonico (e quindi di H+) con conseguente abbassamento del pH ematico che comporta acidosi respiratoria.
Alcalosi Respiratoria
Alcalosi respiratoria
Patogenesi dell'Alcalosi Respiratoria
PATOGENESI DELL'ALCALOSI RESPIRATORIA L'alcalosi respiratoria è dovuta a iper-ventilazione acuta o cronica che abbassa la pCO2
Cause di Alcalosi Respiratoria
CAUSE DI ALCALOSI RESPIRATORIA
- Ipossia
- acuta (polmonite, asma, edema polmonare, ipotensione)
- cronica (fibrosi polmonare, malattie cardiache che provocano cianosi, elevate altitudini, anemia)
- Stimolazione del centro della respirazione
- ansia
- malattie cerebrali (tumori, encefalite, ecc.)
- febbre
- cirrosi epatica
- sepsi da Gram-negativi
- gravidanza
- intossicazione da salicilati
- dopo correzione dell'acidosi metabolica
- Eccessiva ventilazione assistita
5 (Dal minuto 16.08 al 18.55 l'audio del file caricato dalla professoressa non si sentiva)