Insufficienza Cardiaca e Shock: Meccanismi Regolatori e Fisiopatogenetici
Documento di Università sull'insufficienza cardiaca. Il Pdf esplora i meccanismi regolatori e fisiopatogenetici della funzione cardiaca, la classificazione dell'insufficienza cardiaca e la patogenesi dell'edema, utile per lo studio della Biologia.
Mostra di più18 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
INSUFFICIENZA CARDIACA
L'IC è una sindrome complessa, che rappresenta una delle condizioni più comuni nel paziente in età adulta che fa un ricovero ospedaliero (prima causa di ricovero nel paziente over 65, prima causa di morte nei paesi industrializzati). Rappresenta il quadro evolutivo terminale di tutte le cardiopatie. La funzione cardiaca è la funzione di una pompa premente di tipo volumetrico, che ha la capacità di variare la propria gittata in funzione delle necessità dell'organismo (aumento di richiesta funzionale da parte del muscolo scheletrico, aumento del ritorno venoso).
Nell'IC la funzionalità cardiaca viene compromessa in modo progressivo e ingravescente e, attraverso il coinvolgimento di complessi e integrati meccanismi adattativi emodinamici, renali e neuro-ormonali, si arriva a una condizione caratterizzata da manifestazioni sempre più gravi legate a ridotta funzionalità cardiaca e ritenzione idrico salina (aumento della volemia), le quali compromettono la sopravvivenza dell'individuo.
In ogni fase dell'IC il ventricolo (destro e sinistro) è incapace di aumentare la propria gittata in risposta a un aumento delle richieste. Gli aggettivi, posti accanto alla sigla IC, ne caratterizzano la gravità e gli aspetti clinici (lieve, grave, compensata, congestizia ecc ... ).
L'IC è da distinguere da:
- Insufficienza miocardica: difetto della contrattilità miocardica; è un "sottotipo" dell'insufficienza cardiaca
- Insufficienza circolatoria: inadeguato supporto circolatorio ai tessuti periferici causato dall'alterazione di una componente del sistema (vasi, cuore, sangue, ossigenazione Hb ... )
MECCANISMI REGOLATORI DELLA FUNZIONE CARDIACA
L'attività cardiaca è riassumibile in due tipi di attività:
- Elettrica: sistema specifico di generazione e conduzione dell'impulso eccitatorio
- Meccanica: tessuto contrattile
I meccanismi di regolazione della funzione cardiaca sono estremamente complessi:
- Intrinseci:
- Rapidi: Meccanismo di Frank- Starling: la risposta contrattile della fibrocellula muscolare cardiaca aumenta all'aumentare dello stiramento della stessa, quindi un aumento del volume telediastolico produce un aumento del volume di eiezione ventricolare Aumento della contrattilità
Relazione lunghezza-tensione, legge di Frank-Starling
Forza: indicata dalla gittata 200 sistolica (mL) Valor normali a riposo 100 70 0 100 135 200 300 400 Allungamento: indicato dal volume ventricolare telediastolico (ml) Volume di eiezione ventricolare (ml) 2 Un incremento dell'EDV ... 2 induce un aumento del volume di eiezione ventricolare 1 Volume telediastolico (EDV) (ml)
Curve di funzione ventricolare
Aumento della contrattilità DOB Normale Gittata A Diminuzione della contrattilità CoE Volume telediastolico Curve di funzione ventricolare di Frank-Starling che correlano la gittata pulsatoria (lavoro pulsatorio) ed il volume telediastolico in tre diversi stati di contrattilità miocardica, La gittata si sposta lungo un'unica curva (ad esempio da A a B oppure do A a C) quando il volume telediastolico viene modificato dal ritorno venoso. La gittata può anche essere modificata dallo spostamento da una curva all'altra (ad esempio da A a D oppure da A a E) quando viene modificato lo stato contrattile del ventricolo. L'aumento dello contrattilità può essere causato da fattori ormonali oppure dall'effetto di farmaci, mentre la Figura 6 252· Aumento dell'attivazione dei tensio-barocettori con effetto di abbassamento dell'attività ortosimpatica (anche nei vasi periferici) · Aumento di produzione di ANP/BNP
- Lenti:
- Ipertrofia
- Dilatazione
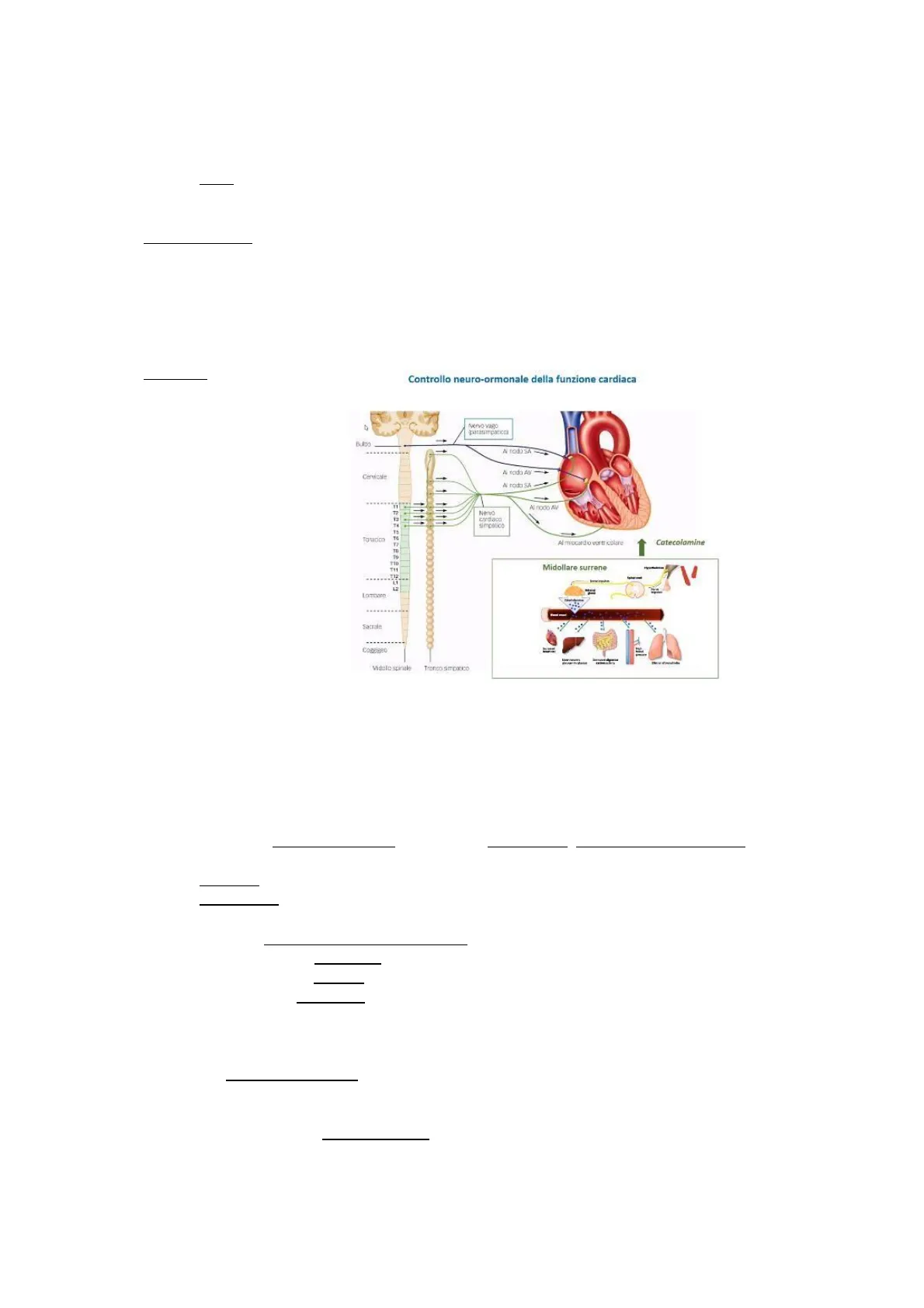
- Neurovegetativi: sistema ortosimpatico e parasimpatico. Sull'attività cardiaca, a riposo, prevale il tono vagale: il neurotrasmettitore è l'acetilcolina che, legandosi ai recettori colinergici (i quali scambiano ioni Ca2+/K+) abbassa la FC; all' opposto funziona l'attività ortosimpatica: l'adrenalina, legando i recettori beta-adrenergici (che scambiano ioni Na+/Ca2+) aumenta la FC. Il sistema parasimpatico innerva i punti di genesi dell'impulso elettrico (nodi SA e AV e il tessuto di conduzione dell'atrio destro), l'ortosimpatico in particolare il miocardio ventricolare. Va ricordato il ruolo delle catecolammine, prodotte dalla midollare surrenale, innervata dall'ortosimpatico.
- Ormonali:
- Adrenergici
- Sistema RAA
- ADH
- ANP/BNP
Controllo neuro-ormonale della funzione cardiaca
Nervo vago D A nadaSA- Cervicale N nada AV A nada SA 11 Al nodo AV Nervo simpatico TO Al miocardio ventricolare 1 Catecolamine TID 111 Midollare surrene T12 Lombare Sacrale Copzigeo Vidalo spiele Tronco simpatico Tutti questi meccanismi, sebbene all'inizio compensino la mancata funzionalità cardiaca, smettono gradualmente di funzionare, diventando la causa dell'aggravamento dello scompenso.
MECCANISMI FISIOPATOGENETICI DELL'IC
Ci sono 4 diversi meccanismi che inducono l'insufficienza cardiaca:
- Depressione della funzione sistolica (e diastolica) ventricolare: insufficienza miocardica.
Le forme di IC miocardica sono:
- Primitive: miocardiopatie (ipertrofica, dilatativa ... )
- Secondarie: più frequenti, dipendono da disfunzioni prodotte da fenomeni ischemici (trombosi, aterosclerosi ... ).
- Alterazione nella dinamica e/o nella meccanica cardiaca
- Sovraccarichi di pressione: aumento del post carico
- Sovraccarichi di volume: aumento del precarico
- Patologie del pericardio: possono coinvolgere la componente fibrosa del muscolo cardiaco, può esserci un substrato infiammatorio, dei versamenti, un aumento del connettivo che rende il tessuto meno elastico. Danneggiano in particolare la fase di diastole, in quanto rendono il riempimento diastolico difficoltoso.
- Alterazione dell'attività elettrica cardiaca:
- Alterazioni del ritmo
- Alterazioni della conduzione
- Patologie primitivamente extra-cardiache che comportano un aumento della richiesta funzionale al miocardio, in situazioni sfavorevoli (ipertiroidismo, iperpiressia, anemia, insufficienza respiratoria ... ). In questo caso le richieste periferiche eccedono la capacità di compensazione del cuore. 253 T4E' importante ricordare che spesso coesistono, nello stesso paziente, più di due condizioni e, generalmente, si realizza una compromissione della funzione e della struttura del miocardio.
MIOCARDIOPATIA
Consiste nell' insufficienza dell'attività contrattile del miocardio ed è la causa più frequente di IC. Alcuni esempi sono:
- Miocardite: è una patologia a base infiammatoria, in cui c'è una riduzione della compliance della parete cardiaca (a volte anche delle camere), quindi la parete non si distende come dovrebbe
- Miocardiopatia ipertrofica: ispessimento delle pareti cardiache che interessa soprattutto il ventricolo sinistro e il setto (questo comporta la compromissione delle camere sia destra che sinistra) con riduzione del volume delle camere.
- Miocardiopatia dilatativa: la parete si assottiglia, più frequentemente nel ventricolo sinistro (perché è questo che svolge la gran parte del lavoro pressorio), con aumento del volume della camera.
Miocardiopatie
Heart Muscle Diseases Myocarditis Inflammation of heart muscle Scarsa compliance della paroce, anche se dimensioni della camora cardiaca normali Hypertrophic cardiomyopathy Dilated cardiomyopathy e Thickened heart muscle Weakened heart muscle Enlarged ventricle
Regolazione della gittata cardiaca
La gittata (o portata) cardiaca è data dalla gittata sistolica moltiplicata per FC. FC dipende dai sistemi ortosimpatico e parasimpatico, la gittata sistolica è influenzata da FC, precarico, postcarico, dalla contrattilità, dalla sinergia di contrazione del ventricolo sinistro, dall'integrità del miocardio e dalla normale funzione valvolare.
Regolazione della Gittata cardiaca
4 GC = Gittata sistolica (Gs) x Frequenza cardiaca (Fc) relazione tra lunghezza tti fibre ventricolari felediastolica e gitata sistolica Volume ematico pompato da ciascun ventricolo in 1 minuto 5/5,5 l/min a riposo Corve di funzione ventricolare Grafici con diverse possibil variabili esprimenti Legge El Ssarfing Lunghezza teleitamelica nodo nhne Procanco Forza richiesta per afungree le fibre mocandkofer GITTATA CARDIACA A. Forza di comnizione Stimolazione simpatica con Adr e NoiA mediata dia recentori pa Farmácı 1.Gittata sistolica (70 ml) Comratiltà Palooppe Ipertrofia Fattori determinanti capacita cachaca ci marentare la comunità e riprismet In gitata siszolca, quando nummenta & postcarico Autoregolazione omecinetica Raggo ventricolare B. Posicarico Pressione Adrien Volume Teintfiastolien Volume ventricolin de fine diastole Diferenza vra Volume vormicolare di fie-sistolu Voksne Telesetnico 2 (Frequenza cardiaca (70 bpm) 254 Inspessimento della parete, con riduzione del volume della camera cardiaca Indebolimento del mincolo cardiacr. com ampliamento della cantora cardiaca Autoregolazione eteromenica a Legge di Staring spiega equilibrio tra grata di entrambi i veninicoliContrattilità Pre-Carico Post-Carico Gittata Sistolica Sinergia di contrazione VS Integrità miocardio Normale funzione valvolare Frequenza cardiaca Portata Cardiaca GITTATA SISTOLICA: quantità di sangue espulsa ad ogni sistole PORTATA CARDIACA: gettata sistolica x frequenza cardiaca FRAZIONE D'EIEZIONE: percentuale di sangue espulso durante la sistole sul totale di sangue contenuto in ventricolo al termine della diastole (50-70%) PRE-CARICO (preload): volume di riempimento ventricolare in telediastole POST-CARICO (afterload): insieme delle resistenze che il ventricolo deve superare per espellere il sangue; equivale allo stress di parete o sforzo di parete (forza per unità di superficie trasversa della parete)
Frazione di eiezione
La FE (FE= (GS/EDV)x100) è la percentuale di sangue che viene espulsa dal ventricolo durante la sistole rapportata al volume di sangue contenuto al termine della diastole (60-70%). Su questo parametro si basa la valutazione della gravità dell'IC. Una FE normale varia tra il 50 e il 70%, ovvero quando il cuore espelle il 50- 70% del volume telediastolico. La FE è influenzata dal ritorno venoso, dall' attività dell'ortosimpatico, dall'adrenalina, dal volume telediastolico, dalla contrattilità ventricolare e dalla pressione arteriosa.
Fattori che influenzano il volume di eiezione ventricolare
+ Ritorno venoso + Attività del simpatico o adrenalina Ventricolo + Volume telediastolico Contrattilità 1 ventricolare Į Pressione arteriosa (postcarico) - Volume di eiezione ventricolare F = (GS/EDV ) x100 F : frazione di elezione; GS : gittata sistolica ; EDV : volume tele-diastolico 255