Regolazione Estrinseca Velocità di Filtrazione e Baroriflesso Renale
Documento da Fisiologia I su Regolazione Estrinseca Velocità di Filtrazione. Il Pdf, utile per lo studio universitario di Biologia, esplora il baroriflesso e i meccanismi di riassorbimento e secrezione a livello renale, fornendo un quadro chiaro dei processi fisiologici che regolano la funzione renale e cardiovascolare.
Mostra di più21 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Regolazione Estrinseca Velocità di Filtrazione
Fisiologia I, Lezione 30, 10/05/2024
Prof. Veronesi
REGOLAZIONE ESTRINSECA VELOCITÀ DI FILTRAZIONE
L'argomento trattato oggi è la regolazione estrinseca della velocità di filtrazione. Per trattare l'argomento è
necessario riprendere la regolazione del baroriflesso.
La volemia è uno degli stimoli principali che va a legare la risposta del
baroriflesso con il sistema renale dato che tra i determinanti della pressione
arteriosa quello che collega la risposta veloce con la risposta lenta è la volemia.
La volemia è uno dei determinanti della pressione arteriosa, ed è regolata a livello
renale e non dal sistema cardiocircolatorio. Una diminuzione della volemia
questa porterà ad una diminuzione della pressione venosa e di ritorno venoso.
Infatti, per la legge di Starling, se diminuisce il precarico (ovvero il ritorno
venoso) si avrà una diminuzione di gittata cardiaca e la gittata cardiaca è uno dei
principali determinanti della pressione arteriosa; quindi, avremo la risposta del
baroriflesso sia ad alta, che a bassa pressione.
I barocettori sono dei meccanocettori localizzati a livello dell'arco aortico e a
livello della biforcazione delle carotidi. I barocettori carotidei sono importanti
poiché consentono di controllare la pressione diretta della circolazione sistemica,
e con il controllo a livello delle carotidi si va a controllare direttamente la
pressione diretta dell'encefalo, che risulta esser importante come variabile regolata.
FI
Emorragia,
sudorazione
Volume ematico
Pressione venosa
fle
Ritorno venoso
1
Gittata cardiaca
MAP L
Barocettori venosi
e cardiaci
Barocettori
arteriosi
Feedback
negativo
Attività
simpatica
+
Attività dei nervi +
simpatici renali
Feedback
negativo
Effetto
diretto
Muscolatura liscia
nelle arteriole afferenti
ed efferenti
MAP +
Attività contrattile
Resistenza vascolare renale
Resistenza +
periferica
totale
Perdita
di liquido
Flusso 4
urinario
VFG
Il baroriflesso è dato quindi dai barocettori localizzati a livello dell'arco aortico e delle carotidi, questi sono
barocettori ad alta pressione, perché localizzati in un comparto ad alta pressione e vanno a rilevare lo stato
della pressione arteriosa. Abbiamo anche dei barocettori a bassa pressione localizzati principalmente, ma non
solo, a livello della parete atriale di destra. Questi vanno a rilevare una distensione della parete atriale in
rapporto al tono venoso e quindi al riempimento del sistema atrioventricolare durate la fase di diastole
atrioventricolare. Più elevato è il tono venoso e più sembra distendere la parete atriale. Inoltre, i barocettori
a bassa pressione sono coinvolti insieme ai meccanocettori anche nel determinare lo stato di contrazione
dell'atrio durante la sistole atriale.
Risposta dei Barocettori a Bassa Pressione
Quello che ci interessa è la risposta dei barocettori a bassa pressione poiché sono fondamentali nel legame tra
la regolazione del sistema cardiocircolatorio e la funzione renale. Questo perché i barocettori a bassa pressione
non rilevano la pressione arteriosa, ma essendo localizzati in un comparto a bassa pressione, quella che vanno
a rilevare è la pressione venosa, ovvero la pressione di ritorno venoso di riempimento dell'atrio di destra.
1I barocettori a bassa pressione danno una risposta che si integra, in parte, a quella ad alta pressione a livello
bulbare.
A livello bulbare avremo una risposta che vedrà coinvolti il sistema parasimpatico e il sistema simpatico.
Studiando un sistema a feedback si deve considerare qual è la variabile che ha generato il segnale, che in
questo caso è la variazione di volemia e la variazione di pressione (arteriosa e venosa). In questo tipo di risposta
quello che viene valutato è principalmente la variazione di pressione arteriosa, perché è questa che deve essere
compensata. Le compensazioni delle risposte dei barocettori a bassa pressione sono più lente.
Il barocettore a bassa pressione va a stimolare, con una serie di proiezioni dirette a livello ipotalamico, il
rilascio dell'adh (ormone antidiuretico anche chiamato vasopressina), ma una parte delle proiezioni si
integrano a livello bulbare per dare la risposta del baroriflesso per la regolazione della pressione arteriosa
media. In condizioni di diminuzione di pressione, questa va compensata con un innalzamento della pressione
arteriosa tramite l'azione del sistema simpatico. L'attivazione dei barocettori ad alta pressione porta a una
scarica inferiore che viene condotta a livello bulbare, questa scarica inferiore va a stimolare a livello inferiore
il centro del parasimpatico ma stimola a livello inferiore anche il centro inibitore a localizzato nel bulbare e
quindi verrà stimolato in maniera maggiore il centro vasomotore bulbare discendente a livello delle corna
laterali del midollo spinale dove sono localizzati i neuroni pregangliari o del sistema simpatico che andranno
a innervare cuore, le resistenze (?) e la muscolatura liscia che avvolge le vene. Quindi andranno a influenzare
la gittata cardiaca, la resistenza circolatoria e il tono vascolare, in maniera da modificare la compliance venosa.
(Il prof consiglia di studiare in maniera integrata).
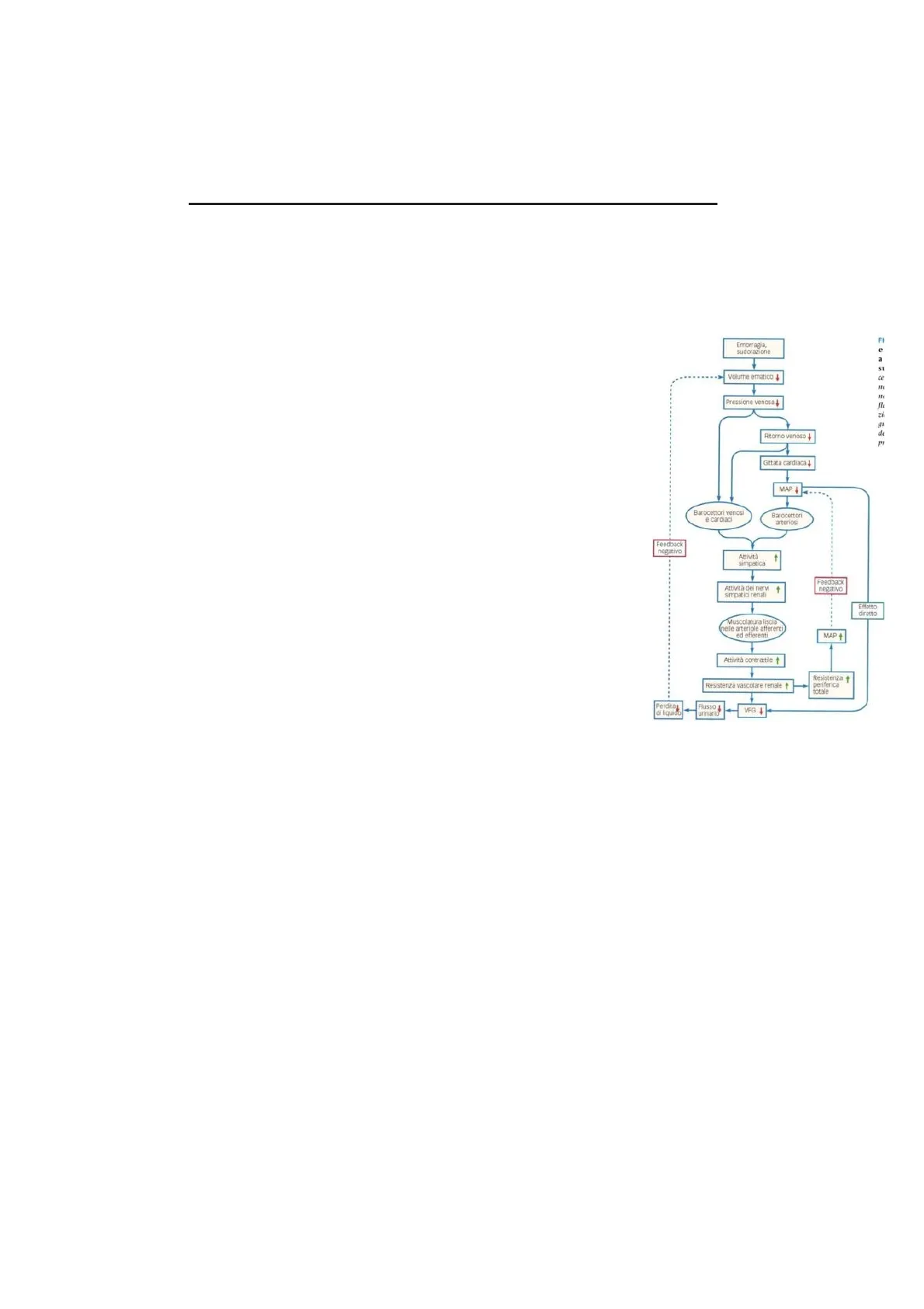
Quello che ci interessa dal punto di vista renale è la regolazione estrinseca della resistenza circolatoria renale
che rientra nel controllo globale della resistenza circolatoria. Una parte di questo meccanismo di
autoregolazione è quello che avviene in tutta la resistenza circolatoria nonché una proprietà intrinseca di tutta
la resistenza e della muscolatura liscia che coinvolge. Durante la risposta estrinseca, l'attività simpatica
aumenta (per i motivi già citati a livello bulbare) e porterà a una maggiore contrazione della muscolatura che
avvolge le resistenze circolatorie. Di conseguenza aumenta la resistenza circolatoria totale e, aumentando la
resistenza periferica, andiamo ad effettuare un feedback negativo sulla pressione arteriosa media.
Quando aumenta la resistenza aumenta la pressione arteriosa a monte. Di fatto i meccanismi di vasocostrizione
servono proprio per sostenere la pressione arteriosa media, ma l'attività del simpatico porta anche ad un
maggior stato di contrazione della resistenza renale e quindi va ad effettuare una vasocostrizione a livello
dell'arteriola afferente portando quindi a una diminuzione del flusso attraverso la resistenza, di conseguenza
diminuisce il flusso che arriva al corpuscolo e diminuisce anche la pressione di filtrazione a livello del
corpuscolo. In generale abbiamo una diminuzione della velocità di filtrazione che si tradurrà in una
diminuzione del flusso urinario, ovvero di escrezione a livello renale e di conseguenza andiamo a diminuire,
a limitare il volume ematico. Questo è un concetto fondamentale della funzione renale: i reni non creano acqua,
i reni conservano acqua, tutto nei limiti di riuscire ad effettuare l'escrezione di soluti. Pertanto, andiamo a
2diminuire il flusso per diminuire la perdita di acqua che deve comunque garantire l'escrezione di soluti. Perché
i reni non possono creare acqua e quindi portare ad un aumento di volemia? Se andiamo ad aumentare il più
possibile il riassorbimento di acqua a livello renale perché non riusciamo ad aumentare la volemia? Perché il
liquido che viene assorbito, e in parte escreto come urina, è liquido circolante: ciò vuol dire che quella che noi
chiamiamo "volemia" di fatto è quella che sta passando nei reni, e che quindi verrà sottratta dalla quantità di
acqua che deve essere escreta con l'escrezione di soluti. Pertanto, se la volemia è diminuita in partenza noi
non possiamo farla aumentare semplicemente perché aumentiamo il riassorbimento di acqua a livello renale,
ma la volemia rimarrà al limite quasi uguale; quindi, non si può scendere al di sotto di un certo livello,
altrimenti non si starebbe effettuando escrezione dei soluti, dunque verrebbe meno la funzionalità renale, e
questo si tradurrebbe in uno stato patologico dei reni.
Meccanismi Tubulari
MECCANISMI TUBULARI
Andiamo ora a descrivere i processi di assorbimento e secrezione a livello del nefrone del sistema tubulare
andando ad analizzare tratto per tratto come è organizzato il sistema tubulare e i meccanismi che avvengono
poiché sono diversi man mano che ci spostiamo lungo il nefrone.
Dobbiamo notare l'andamento, il percorso del sistema
Corticale
Midollare
RIASSORBIMENTO
SECREZIONE
attivo
attiva
pussivo
tubulare. Il tubulo contorto prossimale decorre a livello
passiva
Na
Glucosio
K+
(Diffusione
non ionica)
Chinino
Aminoacidi
Vitamine
H
Creatinina
Catabol.
ormonali
della corticale, l'ansa discende a livello della midollare.
Tubulo
contorto
Ac. ippurico
PA
prossimale
H,O
(isoosmotica)
HPO; HYPO
Urea
Salicilasi
HCO;
Ca2+ Mg2+
Tracce proteine
Molto in profondità ci sono i nefroni iuxtamidollari. Si
Barbiturici
Diodrasto
risale poi con un tratto ascendente dell'ansa fino alla
Antibiotici
Prodotti del
1
metab. interm.
Suijamidici
corticale dove inizia il sistema del tubulo contorto distale
Ansa
11
di
Na+ CF
-
Urea
-
-
Henle
III
-
-
11,0
-
IV
che decorre nella corticale e poi con il sistema del tubulo
Na
CT
-
collettore ritorniamo a percorrere tutta la profondità della
Tubulo
HCO;
Na
(aldosterone
dipendente)
contorto
distale
midollare. Abbiamo quindi due sistemi che entrano nella
(aldosterone
Ca2+ Mg2+
dipendente)
(aldosterone
dipendente)
midollare: il sistema dell'ansa e il sistema del dotto
NH
Tubulo
H2O (ADH-dip)
collettore
collettore. Questi due sistemi sono sottoposti ad un
Dotto
H,O (ADH-dip)
Una
collettore
ambiente interstiziale che è diverso tra la corticale e la
midollare in termini di osmolarità, ossia di concentrazioni di soluti. L'osmolarità è più bassa tra l'ambiente
della corticale e quello della midollare. A livello della corticale il liquido interstiziale è isoosmotico al plasma;
quindi, l'osmolarità si aggira attorno ai 300 mmol, mentre a livello della midollare abbiamo un gradiente di
osmolarità crescente. Pertanto, al confine con la corticale siamo a 300 mmol mentre in profondità si
raggiungono i 1400 mmol.
Il fatto che abbiamo due porzioni del sistema tubulare che attraversano la midollare vuol dire che queste
porzioni sono sottoposte a questo gradiente di osmolarità crescente.
3