Vitamina D e memoria: ciclo, funzioni e disturbi, Umg
Documento da Umg sulla Vitamina D e la memoria. Il Pdf, un appunto di Biologia di livello universitario, esplora il ciclo e le funzioni della vitamina D, analizzando anche i tipi di memoria, i loro disturbi e i metodi di valutazione.
See more50 Pages

Unlock the full PDF for free
Sign up to get full access to the document and start transforming it with AI.
Preview
Vitamina D: Supplementazione e Farmaco
Sentiamo spesso parlare di supplementazione di vitamina D, in realtà parliamo di supplementazione, anche se, teoricamente, la vitamina D viene poi considerata come un vero e proprio farmaco. Dobbiamo però ribadire il concetto di supplementazione, perché non è il farmaco per l'osteoporosi; la vitamina D è il farmaco per chi ha un'ipovitaminosi D, quindi una diminuzione dello status di vitamina D. Solitamente è molto utile nei soggetti osteopenici, quindi quella fetta di pazienti che non sono ancora osteoporotici, ma che potrebbero diventarlo, che quindi, con vitamina D, calcio e altri micronutrienti, con l'esercizio terapeutico, dobbiamo provare a risolvere.
Nota Ministeriale 96 sulla Vitamina D
Esiste un'altra nota ministeriale, ancora più complessa, la Nota 96 per la vitamina D; perché per anni si è un po' abusato dell'utilizzo di vitamina D, soprattutto da vari colleghi specialisti e non. È la nota per la rimborsabilità della vitamina D, che fondamentalmente va a chiedere una determinazione, quindi un esame della vitamina D stessa. Hanno messo dei cut-off che sono completamente diversi da quelli delle linee guida. L'hanno fatta non basandosi su quelli che sono i reali parametri. Teoricamente in un soggetto normale, normo-vitaminosico D, ci dovrebbero essere i valori di 30 nanogrammi/millilitro almeno (30-100ng/ml); ma secondo alcune linee guida il cut off di risulta essere 20ng/ml. Quindi la nuova nota si basa sui 20, però se il soggetto è anziano, osteopenico, se ha una patologia di natura endocrinologica, è comunque preferibile tenerlo sopra i 30. Se siamo al di sotto, parliamo di ipovitaminosi D, se abbiamo una diminuzione ancora maggiore, cioè tra i 20 e i 30 parliamo di insufficienza, tra i 10 e i 20 di carenza, al di sotto dei 10 nanogrammi di grave carenza. Non bisogna trascurarla, ma nemmeno abusarne, perché anche se non si può parlare di vera e propria tossicità della vitamina D, comunque non bisogna arrivare sopra i 60-70 ng/ml.
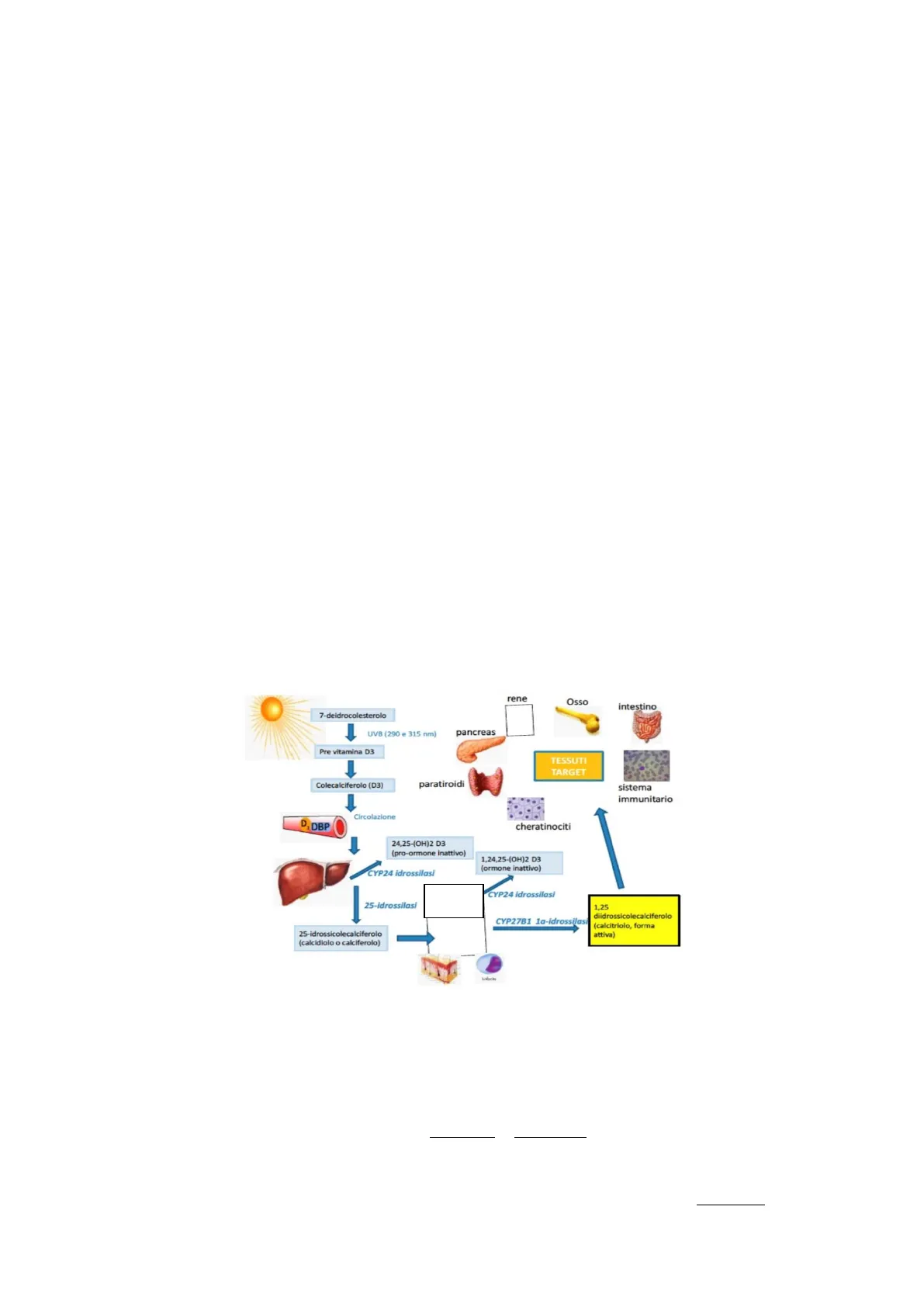
Ciclo della Vitamina D
CICLO DELLA VITAMINA D rene Osso intestino 7-deidrocolesterolo UVB (290 e 315 nm) pancreas Pre vitamina D3 TESSUTI TARGET Colecalciferolo (D3) paratiroidi sistema immunitario Circolazione DA DBP cheratinociti 24,25-(OH)2 D3 (pro-ormone inattivo) 1,24,25-(OH)2 D3 (ormone inattivo) CYP24 idrossilasi CYP24 idrossilasi 25-idrossilasi RENE CYP27B1 1a-idrossilasi 1.25 diidrossicolecalciferolo (calcitriolo, forma attiva) 25-idrossicolecalciferolo (calcidiolo o calciferolo) Il ciclo della vitamina D parte dall'esposizione solare, se non c'è un'adeguata esposizione solare, non si può attivare tutto il ciclo. Nel nostro organismo abbiamo una molecola, il 7-deidrocolesterolo, che grazie ai raggi ultravioletti, in particolar modo gli UVB, diventa Pre Vitamina D3, per poi diventare vitamina D3 o anche detta Colecalciferolo (D3). Il colecalciferolo va in circolo, arriva a livello epatico, e qui farà la sua prima idrossilazione e diventa 25-idrossicolecalciferolo (anche detta calcidiolo o calciferolo), quindi è un ormone, una vitamina D che ha un'idrossilazione, che poi è quello che viene misurato dagli esami del sangue (25-OH-vitamina D). C'è poi una seconda idrossilazione, a livello del rene, dove diventerà a questo punto la forma attiva, ovvero, sarà 1,25-diidrossicolecalciferolo, quindi idrossilato sul punto 1 e sul punto 25, anche detta calcitriolo, che sarebbe la vitamina D attiva.È importante conoscere queste fasi, perché noi abbiamo diverse tipologie di supplementazione:
- Colecalciferolo: più utilizzata è il (si fa a gocce oppure a flaconcini, da assumere sempre su una mollica di pane, perché la vitamina D non può essere bevuta, non può essere messa assolutamente nell'acqua).
- Calciferolo: (gocce o capsule), quindi si è già fatto il primo passaggio, e si usa per esempio, con pazienti che hanno problemi epatici o nei pazienti nei quali vogliamo recuperare il prima possibile i dosaggi di vitamina.
- Calcitriolo: la forma totalmente attiva con doppia idrossilazione, che è in commercio solo per i pazienti con insufficienza renale, perché ovviamente non potrebbero fare il passaggio.
- Alfacalcidiolo, si usa pochissimo giusto per il rachitismo
La forma ideale da somministrare rimane il colecalciferolo, perché siamo in alto nel ciclo e permette di fare i passaggi in maniera naturale.
Funzioni della Vitamina D
FUNZIONI VITAMINA D La vitamina D si dice che è ubiquitaria, o meglio il suo recettore (VDR) è ubiquitario, è posto in vari tessuti (a livello muscolare, a livello dell'osso, a livello del tessuto adiposo cutaneo, intestino, rene, paratiroide). Infatti le azioni della vitamina D sono molteplici, perché se il recettore è su vari tessuti, di conseguenza possiamo agire in vari punti.
- Omeostasi minerale ossea, quindi la densità minerale ossea
" Azione a livello del muscolo, sia in termini di massa e di funzione (forza e performance). Infatti i criteri per stabilire la Sarcopenia sono tre: 1. riduzione della massa muscolare, perché dal greco sarcopenia: carenza di carne; 2. riduzione della forza; 3. riduzione della performance, che si va a valutare con vari outcome. La massa si va a valutare con la DEXA o MOC, o con la bio-impedenziometria; la forza con l'hand grip strenght test e l'SPPB per valutare la performance muscolare, che è una batteria di test in tre sub-item, probabilmente la utilizzate, soprattutto di natura geriatrica, perchè comunque la sarcopenia nasce proprio concettualmente dalla geriatria.
- Sintesi proteica,
- Risposta infiammatoria,
- Funzione antinfettiva, considerate che all'inizio, quando c'era il Covid, durante la prima ondata, si somministravano alti dosaggi di vitamina D, ma talvolta anche per influenza e via dicendo. Perché il sistema immunitario è fondamentale e la vitamina D può agire anche a quel livello. C'è una stretta CORRELAZIONE OSSO-MUSCOLO, si parla di cross-talk osso-muscolo: spesso il paziente osteopenico o osteoporotico è un paziente anche sarcopenico e viceversa; considerate che, tendenzialmente, la vitamina D è considerata un ormone piuttosto che una vera e propria vitamina, cioè il termine vitamina, teoricamente è improprio. A livello muscolare la Vitamina D può agire in due modi:
- Risposta rapida, agisce sulla contrazione muscolare;
- Risposta a lungo termine, agisce su trofismo, forza e performance muscolare, quindi comunque sul concetto di sarcopenia.
L'ipovitaminosi D comunque è in grande aumento, e come dicevamo, noi possiamo fare a recuperare la vitamina D in tre modi: con l'alimentazione corretta, con un'adeguata esposizione solare (abbiamo visto che è molto importante, perché è il primum movens di tutto) o, laddove non ci si riesce, con la supplementazione.Non essendoci il sole è più frequente che l'ipovitaminosi D sia al Nord Italia, per esempio, rispetto al Sud. Pazienti che magari non fanno vitamina D, ma che mangiano acciughe, alici, che qui sono anche più frequenti, hanno una vitamina D anche dall'alimentazione, dal sole, quindi ci sono anche dei modi per evitare la supplementazione, evitare il farmaco.
Alimenti Ricchi di Vitamina D
Per l'alimentazione gli alimenti principali sono: il tonno, la trota, le aringhe, le acciughe/alici, che hanno dei dosaggi di vitamina D altissimi (infatti poi tendenzialmente un tempo si parlava anche del cosiddetto olio di fegato di merluzzo, che era fondamentalmente la vitamina e gli omega 3), poi alcune tipologie di latte, di formaggi più o meno stagionati, funghi. Quindi vi rendete conto di come questi alimenti li potete anche suggerire, consigliare ad un soggetto a rischio, perché è una dose di vitamina D abbastanza importante. Pensate che le aringhe fanno 30 microgrammi di vitamina D su 100 grammi, che è quasi un dosaggio farmacologico, paradossalmente.
Esposizione Solare e Vitamina D
Per l'esposizione solare, in teoria, se noi prendessimo il sole 5-15 minuti tra le 10:00 e le 15:00, quindi le ore più calde, basterebbero per stare a posto con la vitamina D dal punto di vista giornaliero. I dermatologi ovviamente sarebbero un po' più scontenti di questo suggerimento, però teoricamente è stato fatto uno studio in cui si è visto questo (Holick, lo studio è vecchio del 2005, è uno dei padri fondatori degli studi sulla vitamina D); in teoria, ovviamente c'è il rischio eventualmente di melanoma e via dicendo, quindi non è da consigliare. Una volta abbiamo fatto uno studio in cui abbiamo visto nell'ambito dello sport, la vitamina D, più o meno come era frequente, e una cosa paradossale è che i surfisti avevano ipovitaminosi D. Perché con la muta praticamente la loro esposizione era limitata parzialmente al volto, ma stando spesso con la testa abbassata fondamentalmente, nonostante lo sport outdoor e non indoor, avevano ipovitaminosi.
Supplementazione del Calcio
SUPPLEMENTAZIONE DEL CALCIO Altra supplementazione importante per l'osteoporosi è sicuramente la supplementazione col calcio, in particolar modo il calcio carbonato, che è migliore rispetto al calcio citrato e soprattutto perché si può somministrare durante i pasti. Il calcio talvolta è un po' più difficoltoso farlo assumere al paziente, è un po' più pesantino tendenzialmente da sopportare, infatti tramite la vitamina D, comunque noi aumentiamo l'assorbimento di calcio. Laddove il paziente lo tolleri, laddove è necessario, va fatto.
Soggetti a Rischio di Deficit di Calcio
- donne in post-menopausa;
- donne in allattamento;
- soggetti con intolleranza al lattosio;
- vegetariani e vegani.
Sicuramente è fondamentale, quindi, un'adeguata supplementazione con micronutrienti in questi soggetti sarcopenici e/o fratturati e nell'ambito di supplementazione, soprattutto per il concetto di sarcopenia e/o di prevenzione delle cadute, eventualmente la supplementazione proteica, che se fatta a dosaggi adeguati, non da problematiche a livello renale. Questo è efficacie soprattutto se abbinato all'esercizio fisico.
Prevenzione delle Cadute
PREVENZIONE DELLE CADUTE-> Perché se il paziente non cade, ha meno possibilità di fratturarsi. Nell'ambito delle cadute, si è visto un progetto fatto qualche annetto fa, dove avevamo valutato 753 donne in post menopausa a livello nazionale, studio multicentrico. Siamo andati a vedere il loro rischio di caduta, abbinato ai vari outcome e abbiamo utilizzato un test che si chiama Elderly Falls Screening Test (EFST), che fondamentalmente va a stabilire se il paziente è più o meno a rischio di caduta.
Elderly Falls Screening Test (EFST)
Elderly Falls Screening Test (EFST) . Quante volte è caduto nell'ultimo anno? · 0-1 caduta: 0 · >1 caduta: 1 . Si è fatto male in seguito alla caduta? 3 gruppi: · No cadute o infortuni: 0 · Qualsiasi infortunio (escoriazioni, ematomi, fratture): 1 · EFST 0-1: basso rischio di caduta . Quante volte è successo che era sul punto di cadere, ma non è caduto, trovando appoggio e evitando la caduta? · Mai o raramente: 0 · Occasionalmente/ frequentemente: 1 · EFST 4-5: alto rischio di caduta . Tempo impiegato a percorrere 5 metri: · < 10 sec. : 0 . > 10 sec : 1 · Andatura: · Regolare, sicura, alza entrambi i piedi: 0 · Incerta, non stabile, strascicante, a base allargata: 1 test è abbastanza semplice. Sono cinque domande. La terza domanda "quante volte è successo che era sul punto di cadere?" è un aspetto molto importante, cosiddette Near Falls, cioè il paziente che sta per cadere e che non cade, è comunque un bel campanello d'allarme. · EFST 2-3: moderato rischio di caduta le L'abbiamo rapportato a vari test che abbiamo eseguito su questi pazienti (numero di cadute nell'ultimo anno, Unipedal stance test, 4-meter gait speed) e siamo andati a vedere come ci fosse una correlazione forte in tutti i soggetti che erano a rischio di caduta, in quanto avevano una scarsa performance muscolare. Quindi il concetto è che laddove noi miglioriamo la performance, possiamo andare a migliorare eventualmente anche il rischio di cadute e viceversa.