Aparato Urogenital II: Genital Masculino, Vniversidad Salamanca
Diapositivas de Vniversidad Salamanca sobre Aparato Urogenital II: Genital Masculino. El Pdf explora la anatomía del aparato urogenital masculino, incluyendo órganos externos e internos, glándulas auxiliares y su inervación. Este material de Biología de nivel universitario, con ilustraciones detalladas, es útil para el estudio autónomo.
Ver más16 páginas
Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
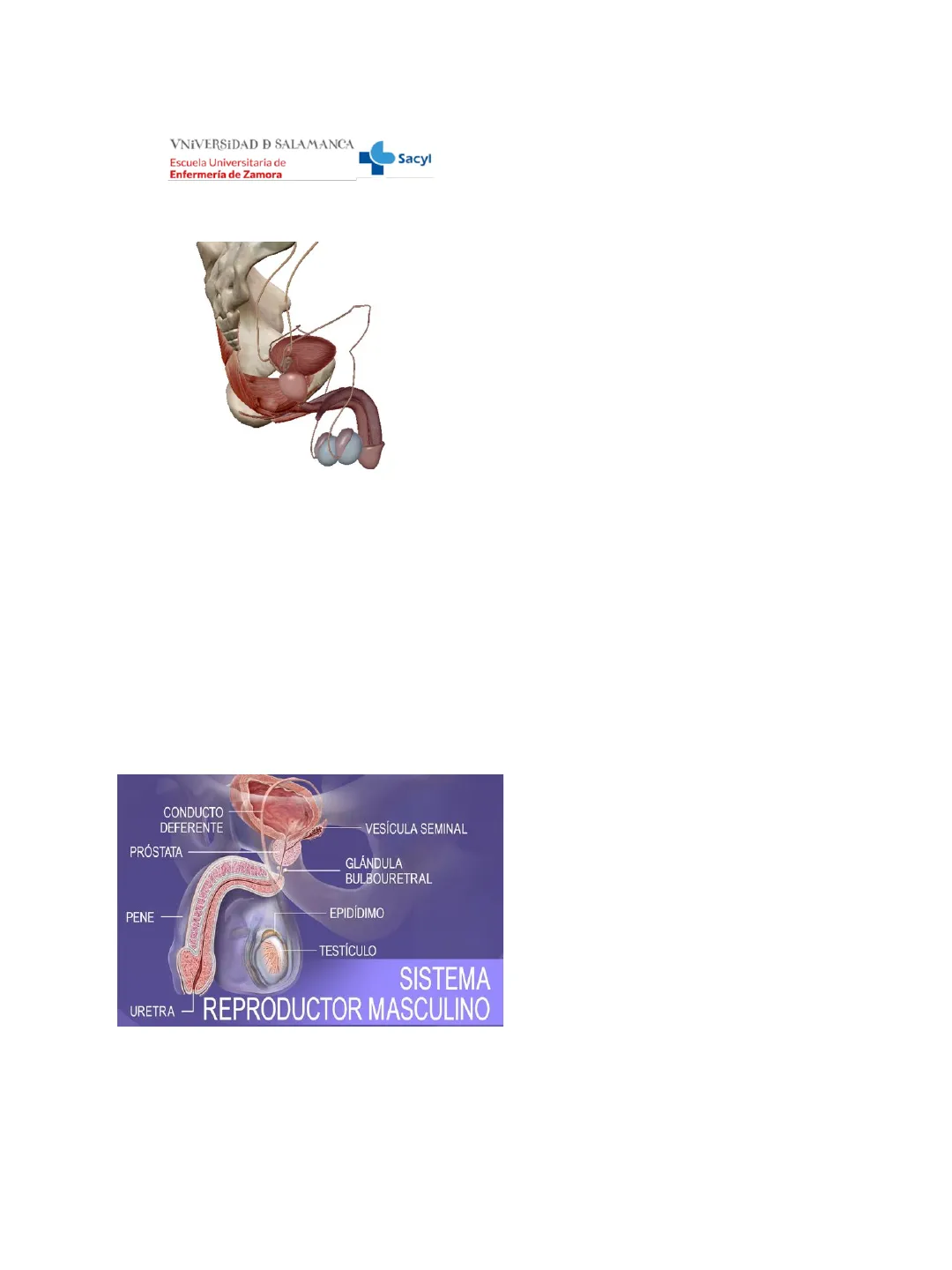
Sistema Reproductor Masculino
14/10/2024
VNIVERSIDAD D SALAMANCA
Escuela Universitaria de
Enfermería de Zamora
Sacyl
8 .- Aparato urogenital II. Genital masculino.
Profesora Dña: María Carmen Villar Bustos
1
CONDUCTO
DEFERENTE
VESÍCULA SEMINAL
PRÓSTATA
GLÁNDULA
BULBOURETRAL
PENE
EPIDÍDIMO
TESTÍCULO
SISTEMA
REPRODUCTOR MASCULINO
URETRA
Órganos Genitales Externos e Internos
Órganos genitales externos (exterior de la pelvis)
testículos (Gónadas)
escroto
Pene
Órganos genitales internos
conductos deferentes
vesículas seminales
conductos eyaculadores
Glándulas genitales auxiliares
próstata
glándulas bulbouretrales
2
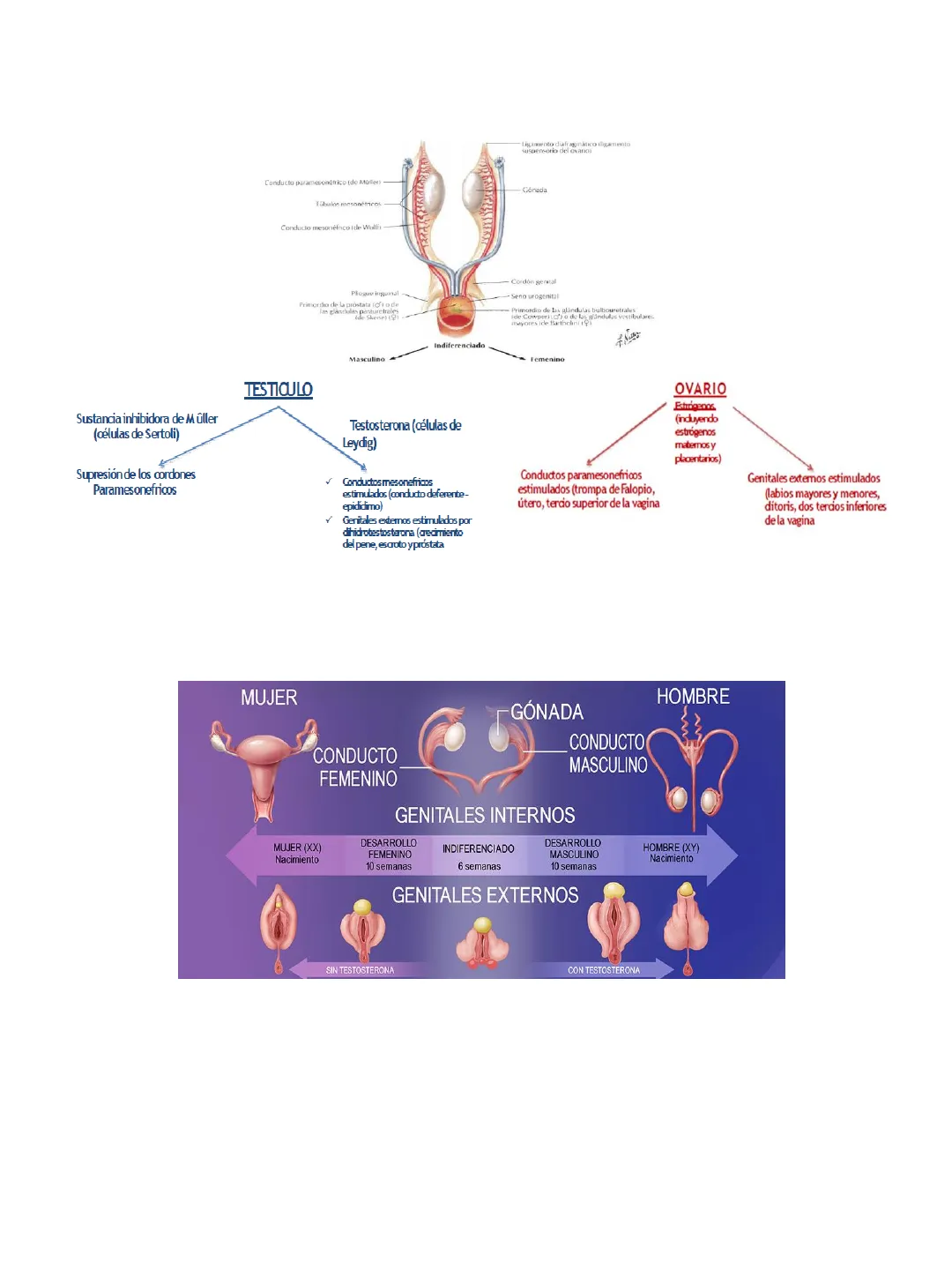
Desarrollo del Sistema Reproductor
114/10/2024
igamento diafragmático (ligamento
suspensorio del ovario)
Conducto paramesonéfrico (de Müller)
Gónada
Túbulos mesonétricos
Conducto mesonéfnco (de Wolff)
Cordón genital
Pliegue inguinal
Seno urogenital
Primordio de la próstata (O' To de
las glándulas parauretrales
(de Skene) (?)
Primordio de las Glándulas Bulbouretrales
Primordio de las glândulas bulbouretrales
(de Cowper to') o de las glándulas vestibulares
mayores ide Bartholini (9)
Indiferenciado
Masculino
Femenino
TESTICULO
OVARIO
Sustancia inhibidora de Mûller
(células de Sertoli)
Testosterona (células de
Leydig)
Estirigenos
(incluyendo
estrógenos
maternos y
placentarios)
Supresión de los cordones
Paramesonefricos
v Conductos mesonefricos
estimulados (conducto deferente-
epididimo)
Conductos paramesonefricos
estimulados (trompa de Falopio,
útero, tercio superior de la vagina
Genitales externos estimulados
(labios mayores y menores,
ditoris, dos tercios inferiores
de la vagina
v Genitales externos estimulados por
dihidrotestosterona (crecimiento
del pene, escroto y próstata
3
Desarrollo Femenino y Masculino
MUJER
HOMBRE
GÓNADA
CONDUCTO
FEMENINO
CONDUCTO
MASCULINO
GENITALES INTERNOS
MUJER (XX)
Nacimiento
DESARROLLO
FEMENINO
10 semanas
INDIFERENCIADO
6 semanas
DESARROLLO
MASCULINO
10 semanas
HOMBRE (XY)
Nacimiento
GENITALES EXTERNOS
SIN TESTOSTERONA
CON TESTOSTERONA
- Gen diferenciador SRY (sex-determining region Y) >>Celulas Sertoli secretan hormona
inhibidora de los conductos de Müller (AMH) - Células intersticiales de Leydig primitivas del tejido de las gónadas inician la secreción
de testosterona durante la octava semana de gestación. - Luego estimula el desarrollo de los conductos mesonefricos de modo que se formen el
epidídimo, conducto deferente, conducto eyaculador y vesícula seminal en cada lado.
4
Desarrollo Gonadal y Ductos
214/10/2024
Gonet
Paramimonephric-
Undifferentiated
Vesicula seminal
:
Bladder
Utriculo prostático
Gonad
Túbulos
epigenitales
Cordones
testiculares
Mal
duct
Seminal
vesicle
Túnica
albuginea
Apéndice testicular
Túbulos
paragenitales
Conducto
deferente
Cordón testicular
Conducto
mesonétrico
Rete testis
(red de
Haller)
Epididimo
Tubérculo paramesonéfrico
Paradídimo
A
B
TESTICULO
Sustancia inhibidora de Mûller
(células de Sertoli)
Testosterona (células de
Leydig)
Supresión de los cordones
Paramesonefricos
Conductos mesonefricos
estimulados (conducto deferente-
epididimo)
Genitales externos estimulados por
dihidrotestosterona (crecimiento
del pene, escroto y próstata
5
Desarrollo de Genitales Externos
Glans area
Urethral folds
Genital tubercle
Urethral groove
Labioscrotal swelling
Urogenital sinus
Perineum
Anu
Undifferentiated stage (about five-week embryo)
MALE DEVELOPMENT
FEMALE DEVELOPMENT
Urogeretal
MALE DEVELOPMENT
FEMALE DEVELOPMENT
Glans penis
Clitori
Urethral folds
Labioscrotal
swelling
Perineum
Anus
Ten-week embryo
External
urethral orifice
Glans penis
Clitoris
Ponis
Labia minora
Extemal
urethral
orifice
Vestibule
Scrotum
Vaginal orifice
Anus
Prostate
Uterine -
(halopian) tube
Bubouretval
Remnant of
(Couper's) gland
Near birth
Epididymis
Efterent duct
En embriones del género masculino, una
parte de la testosterona se convierte en otro
andrógeno, la dihidrotestosterona (DHT).
Esta induce el desarrollo de la uretra,
próstata y órganos genitales externos.
Mesonephros-
Gondds
Paramesoneghne
(Mudartan; duet
Mesomepric
(Woilan) duct
Efterert
Det
Uterine
(aloplan)
Epididymis
Paramesonghvie
(Modurian) doct
degangrating
Masonapihiç
(Woltand) dud
degenerating
Fused parameson
(mariar) duchi
Mesonephele
(Weitsan) dud
Urogenital
Prostate
Seventy-oghith week
Eighth-rinth week
Somnul
Ductus (vat)
deferens
10 WEEKS
12 WEEKS
34 WEEKS
WEEKS
오
A falta de la DHT, el tubérculo genital se convierte en
el clítoris del embrión femenino. Los pliegues uretrales
permanecen abiertos y son el origen de los labios
menores, al tiempo que las protuberancias labio-
escrotales originan los labios mayores.
El surco uretral se desarrolla como vestíbulo.
6
Anomalías del Desarrollo Genital
3
Prostate
Male
Conductillos
eferentes
Apéndice
del epididimo
33.833
Rete testis
(red de Haller)
Labia majora14/10/2024
hermafroditismo
hipospadias del glande y cuerpo del pene
B
C
D
E
F
hipospadias escrotogeneano
7
Testículos: Gónadas Masculinas
ÓRGANOS GENITALES EXTERNOS:
TESTÍCULOS
Piel del pene
-Fascia superficial del
pene (fascia de Colles)
Anillo inguinal
superficial
- Fascia profunda
del pene (de Buck)
-Arteria testicular
Fascia espermática
externa
Conducto deferente
Arteria del conducto deferente
Músculo y fascia
cremastéricos
- Ramo genital del nervio
genitofemoral
-Plexo (venoso) pampiniforme
Tabique escrotal
(formado por la
fascia dartos)
~Epididimo
- Apéndice del epididimo
Fascia superficial
del escroto
(dartos)
Apéndice del testículo
Piel del escroto
- Testículo (cubierto por la lámina
visceral de la túnica vaginal)
-Lámina parietal de la túnica vaginal
Constituyen las gónadas masculinas y tienen el
mismo origen embriológico que los ovarios o
gónadas femeninas.
Son dos glándulas ovoides, una a cada lado del
pene, de unos 5 cm de largo y 2,5 cm de
diámetro y con un peso de 10-15 gramos, que
están suspendidas dentro del escroto por el
cordón espermático.
Producen las células germinales masculinas o
espermatozoides y las hormonas sexuales
masculinas o андrógenos; están suspendidos
en el escroto por los cordones espermáticos.
En un período temprano de la vida fetal, los
testículos están contenidos en la cavidad
abdominal, detrás del peritoneo. Antes del
nacimiento, descienden al canal inguinal, a lo
largo del cual pasan con el cordón espermático
y, emergiendo en el anillo inguinal subcutáneo,
descienden al escroto.
8
Estructura Glandular de los Testículos
414/10/2024
ÓRGANOS GENITALES EXTERNOS:
TESTÍCULOS
La estructura glandular de los testículos consta
de numerosos lóbulos con forma cónica y
consta de uno a tres, o más, tubos contorneados
túbulos seminíferos.
Los
túbulos
están
soportados por tejido conectivo laxo que contiene
grupos de "células intersticiales" con gránulos de
pigmento amarillo.
En
el
interior
de
testículo,
cada
los
espermatozoides se forman en varios cientos de
túbulos seminíferos que se unen para formar una
red de canales que recibe el nombre de rete
testis (Red de Haller). Pequeños conductos
(conos eferentes) conectan la rete testis con el
epidídimo.
Conducto deferente
Ligamento, resto
del proceso vaginal
Cabeza del epididimo
Túbulo recto
Conductillos eferentes
Túbulo seminifero
Rete Testis=Red de Haller
Cuerpo del epididimo
Túnica
vaginal
Capa parietal -
Cavidad
Capa visceral
Cápsula
(túnica albugínea)
U
Cola del epididimo
9
Células de los Túbulos Seminíferos
Los túbulos seminíferos contienen varios tipos de células:
las células espermatogénicas, germinales o espermatogonias, que darán lugar a los espermatozoides
las células de Sertoli encargadas del mantenimiento del proceso de formación de espermatozoides o espermatogénesis,
proporcionan un soporte mecánico y metabólico a los espermatozoides .
Corte esquemático de un túbulo seminífero
túbulos (o canaliculos) seminiferos
Pequeños conductos que recorren el testicu-
lo agrupados en varios lóbulos, en cuyo
interior se realiza la espermatogénesis, o
producción de espermatozoides. Estos túbu-
los se van agrupando entre si para desem
bocar en los conductos rectos y eferentes
que acaban en el conducto del epididimo.
epitelio del tubulo seminifero
ESPERMATOZOIDES
Capa externa de tejido conjuntivo
que recubre externamente a los
túbulos o canaliculos seminiferos.
Células sexuales masculinas. Están
generadas por los testiculos y
constan de una cabeza, un cuello
y una larga cola, o flagelo, que les
ayuda a impulsarse. Una vez
macurados en la región germinati
va, llegan a la luz del túbulo semi-
nifero y pasın al epididimo, y de
ahi al conducto deferente, que los
llevará a las vesículas seminales,
donde se almacenarin hasta el
momento de la eyaculación.
región (o zona) germinativa
Zona o capa periférica del
túbulo seminifero, situada
inmediatamente por debajo
del epitelio externo, donde se
agrupan las espermatogonias,
es decir, las células a partir
de las cuales se forman
los espermatozoides.
luz del tubulo seminifero
Conducto central del túbulo semi-
nifero, donde desembocan los
espermatozoides en la fase final
de maduración. Desde alli llega-
rân hasta el epididimo, donde
completarán su maduración.
células de Sértoli
Células que proliferan en la región germinativa del
túbulo seminifero. Son esenciales para el proceso
de maduración de los espermatozoides, o esperma-
togénesis, a través de la secreción de estrógenos
y otras hormonas. La acción hormonal de estas
células se completa con la de las células de Leydig.
que están fuera del túbulo seminifero y segregan
testosterona, otra hormona masculina.
Megillant
Mogullast
10
Espermatogénesis y Espermatozoide
Etapas de la Espermatogénesis
514/10/2024
Espermatogénesis
Etapas
Célula de Sertoli
Células de Leydig
Es permatogonia
Germinal
cell (diploid)
2n
Mitosis
Replicación celula
Zn
- Primary
spermaocyte
(diploid
MEIOSSI
Secondary
spermatocytes
(haploid)
n
MEIOSIS#
Spermaids-
Melosit
División reduccional
Spermatozoa
Espermiogénesis
Diferenciación celular
Sección transversal de un
tú bulo seminífero
http:/www.sciencetomasson.comv/2012.02.01 achvelstm
La espermatogénesis o formación de los espermatozoides,
tiene lugar en los túbulos seminíferos de los testículos en
donde se encuentran las células germinales en diversas
fases de desarrollo.
- Las células germinales son células indiferenciadas
llamadas espermatogonias que se multiplican por mitosis
y contienen 46 cromosomas. - Cada espermatogonia aumenta de tamaño y se convierte
en un espermatocito primario que sigue teniendo 46
cromosomas. - Al dividirse el espermatocito primario da lugar a dos
espermatocitos secundarios cada uno de los cuales tiene
ya 23 cromosomas, es decir, la mitad de la dotación
genética de una célula normal. - De cada espermatocito secundario se originan dos células
hijas llamadas espermátides que también contienen 23
cromosomas. - Por último, se produce la transformación de cada una de
las espermatides en un espermatozoide.
En el tejido conjuntivo situado entre los túbulos seminíferos se encuentran las células de Leydig que son las
encargadas de secretar la hormona testosterona, el andrógeno más importante.
11
Morfología del Espermatozoide Humano
Espermatozoide
Acrosoma
Cabeza (s um)
Núcleo
Cuello
Centriolo
o cuerpo
basal
Pieza
intermedia
Mitocondrias
Axonema
Parte
principal
Cola
(55 pm)
Parte final
El espermatozoide humano maduro es una célula alargada
(de unas 60 micras de largo) y delgada y consiste en una
cabeza y una cola. En la cabeza se encuentra el núcleo,
que contiene 23 cromosomas, es decir la mitad de la dotación
cromosomica completa de una célula normal, con un
citoplasma y una membrana citoplasmática muy delgada a su
alrededor.
Sobre el exterior de los 2/3 anteriores de la cabeza se
encuentra un capuchón grueso, el acrosoma, que contiene
numerosos enzimas que ayudan al espermatozoide a penetrar
en el ovocito secundario y así conseguir la fecundación.
La cola es móvil con una gran cantidad de mitocondrias en
la parte proximal, y la parte restante es, en realidad, un largo
flagelo que contiene microtúbulos con una estructura similar a
la de los cilios, que sirven para que el espermatozoide pueda
avanzar, lo que realiza por medio de un movimiento flagelar
de la cola a una velocidad de 1-4 mm/min.
Una vez producida la eyaculación, la mayoría de los
espermatozoides no sobreviven más de 48 horas dentro del
sistema reproductor femenino.
12
6