Apparato genitale femminile: anatomia, fecondazione e segmentazione
Slide sull'apparato genitale femminile che esplora anatomia, fecondazione e segmentazione. Il Pdf, pensato per l'università e la materia di Biologia, offre una panoramica dettagliata con diagrammi esplicativi per supportare l'apprendimento della biologia riproduttiva.
Mostra di più19 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Apparato Genitale Femminile: Biologia e Anatomia
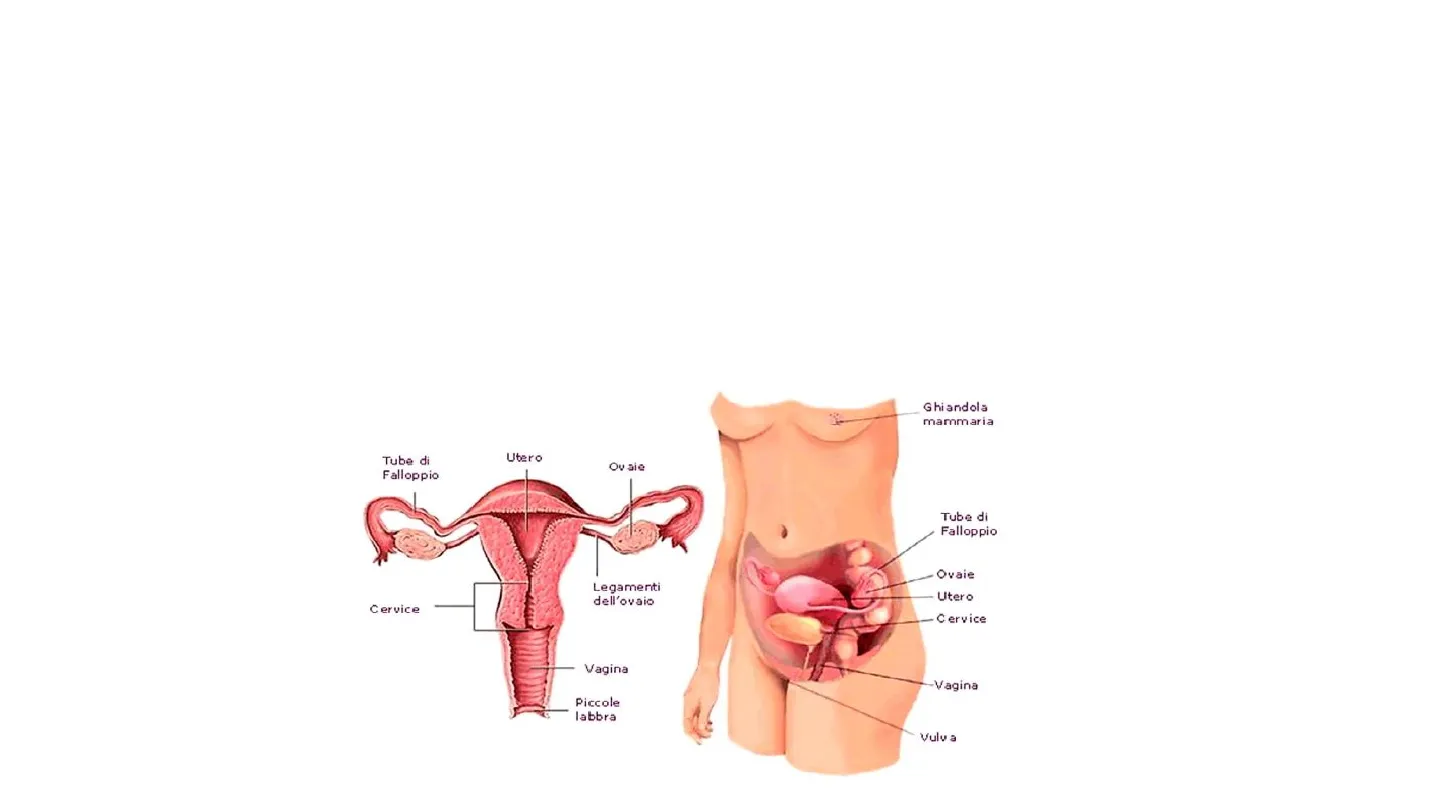
- Apparato genitale femminile Biologia- Anatomia app. genitale femminile L'apparato genitale femminile è così organizzato: -> gonadi: ovaie; -> vie genitali: tube di Falloppio, utero, vagina; -> genitali esterni: grandi labbra e piccole labbra. Ghiandola mammaria Utero Tube di Falloppio Ov ale Tube di Falloppio Ovaie Legamenti dell'ovaio Utero Cervice Cervice Vagina Vagina Piccole labbra Vulva- Ovaio
Struttura e Funzione dell'Ovaio
L'ovaio è un corpo ovoidale situato in cavità addominale che contiene all'interno i follicoli ovarici. La struttura di questi si modifica in relazione alla fase del ciclo ovarico in cui essi si trovano, fino ad arrivare all'ovulazione (ovocita cresce e matura fino ad assere rilasciato dall'ovaio all'interno della tuba). Nello stato iniziale il follicolo ovarico è costituito dall'oocita primario circondato da un solo strato di cellule, dette cellule della granulosa, deputate alla produzione degli estrogeni. Durante la maturazione ciclica dei follicoli si realizza il processo di gametogenesi (formazione dell'ovocita o cellula uovo). L'ovaio non è direttamente connesso alla fimbria della tuba ovarica, ma attraverso un legamento è in continuità con la parete uterina. tuba ovarica legamento sospensorio dell'ovaia ovocita follicolo maturo follicolo primario (ovocita e strato di cellule follicolari) infundibulo utero fimbria follicoli primordiali ovocita espulso con l'ovulazione ovaia corpo albicante corpo luteo- Il corpo luteo
Il Corpo Luteo: Ghiandola Endocrina Provvisoria
Il corpo luteo è una ghiandola endocrina provvisoria che presiede la produzione di progesterone ed estrogeni e ha lo scopo di creare i presupposti per la preparazione della mucosa all'impianto di un ovocita fecondato. Il progesterone prodotto, in questo senso, ha lo scopo sia di consentire il corretto sviluppo follicolare, sia di permettere il mantenimento di una gravidanza. Il nome utilizzato, corpo luteo, in questo caso è correlato alla sua struttura che da un'analisi al microscopio permette di rilevare una grande quantità di striature e granulazioni gialle (dal latino lutes, che significa appunto giallo -> corpo giallo). Da dove origina? dopo l'ovulazione, il follicolo si trasforma in corpo emorragico e poi in corpo luteo. La sua formazione è regolata dal cosiddetto ormone luteinizzante (LH). Disfacimento del corpo luteo Corpo luteo Formazione del corpo luteo da ciò che rimane del follicolo Espulsione dell'ovulo (ovulazione) Follicoli e ovociti Folicolo in maturazione Follicolo maturo TEMPO- Tube di Fallopio
Tube di Falloppio: Funzione e Fecondazione
Le tube uterine o tube di Falloppio sono due canali con due estremità, una è connessa al fondo dell'utero, l'altra è aperta all'interno della cavità addominale. In particolare quest'ultima presenta delle estroflessioni, chiamate fimbrie, la cui funzione è di "catturare" la cellula uovo dopo la sua espulsione dall'ovaio. Le tube di Falloppio inoltre, sono il luogo in cui si verifica la fecondazione, dal momento che la cellula uovo staziona al suo interno e viene qui raggiunta dagli spermatozoi. Tuba di Falloppio Utero Fondo dell'utero Tuba di Falloppio Ovaio Endometrio Fimbrie Miometrio Vagina Cervice- Utero
Utero: Organo Cavo e Strati della Parete
L'utero è un organo cavo, dotato di una spessa parete muscolare, deputato ad accogliere l'embrione. Esso ha la capacità di dilatarsi notevolmente per adattarsi alla crescita del feto. La porzione più profonda è in collegamento con le tube di Falloppio, mentre la più superficiale si continua nella cervice uterina, struttura che segna il confine tra utero e vagina. Nello spessore della parete uterina descriviamo tre strati: -> endometrio: è lo strato interno di mucosa che va incontro a cicli di sfaldamento e ispessimento in relazione al momento del ciclo uterino; - miometrio: è lo strato intermedio costituito da uno strato muscolare: spesso -> perimetrio: è il rivestimento epiteliale esterno. Utero Ovaia Tube di Falloppio Cervice Vagina Piccole labbra Endometrio -Miometrio Perimetro- Vagina
Vagina: Anatomia e Organi Esterni
La vagina è un canale la cui estremità superficiale è chiusa da una sottile membrana mucosa chiamata imene, fino al primo rapporto sessuale. Al termine della vagina troviamo il collo dell'utero, anche detto cervice uterina. Anteriormente decorre il canale dell'uretra, che permetterà l'espulsione dell'urina, mentre posteriormente alla vagina decorre il retto. A livello invece esterno la vagina termina con le piccole e le grandi labbra, che ne proteggono l'apertura verso lo spazio esterno. Superiormente all'apertura della vagina è possibile identificare lo sbocco uretrale. Il clitoride è una piccola sporgenza di tessuto erettile nella vulva (insieme degli organi genitali esterni femminili). Ricorda che in sezione trasversale la vagina si colloca posteriormente rispetto all'uretra e alla vescica ma anteriormente rispetto a retto e ano. Clitoride Grandi labbra Orifizio uretrale Piccole labbra Apertura vaginale Imene Uretere Tube di Folloppio Ovaio - Utero Cervice Vescica Vagina Osso pubico Clitoride Retto Uretra Piccole labbra Ano Grandi labbra Sistema genito-urinario femminile- Oogenesi
Oogenesi: Formazione dei Gameti Femminili
L'ovogenesi è il processo mediante il quale si formano i gameti femminili, detti anche ovuli o ovociti o cellule uovo. Alla nascita le due ovaie contengono circa 400mila ovociti e rappresentano una riserva non rinnovabile. 1ª cellula) oogonio (2n): è la cellula staminale diploide dell'individuo di sesso femminile. A differenza dello spermatogonio, dotato di capacità di autorinnovamento, gli oogoni durante la vita fetale della donna vanno incontro ad una divisione mitotica differenziandosi tutti in oociti primari. Queste cellule germinali sono tutte quelle che l'individuo ha a disposizione (non c'è autorinnovamento!). Oogonium 2n Primary oocyte XXXX 2n Meiosis I Secondary oocyte × × × × Primary polar body n n Meiosis II 11 11 Secondary polar body n n n n 1 1 1 3 polar bodies Ovum- Oogenesi
Fasi dell'Oogenesi: Oocita Primario, Secondario e Cellula Uovo Matura
2ª cellula) oocita primario (2n): è la cellula che ritroviamo all'interno dei follicoli ovarici che non sono ancora andati incontro al processo di maturazione. Essa è ferma alla profase I della prima divisione meiotica. A partire dalla pubertà gli oociti riprendono lo sviluppo grazie alla stimolazione ormonale. L'oocita primario completa la meiosi I dando un oocita secondario e un globulo polare primario che degenera (in base a quale riceve più citoplasma). 3ª cellula) oocita secondario (n): è la cellula aploide che andrà incontro al processo di ovulazione e viene espulsa dall'ovaio. Mentre si trova nella tuba essa è ferma alla metafase II della seconda divisione meiotica. 4ª cellula) cellula uovo matura (n): La meiosi II verrà completata solo in caso di fecondazione. Il risultato sarà da un lato la cellula uovo matura dall'altra un globulo polare secondario che degenera. Oogonium 2n Primary oocyte XXXX 2n Meiosis I Secondary oocyte × × × × Primary polar body n n Meiosis II 11 11 Secondary polar body n n 1 1 1 n n Ovum 3 polar bodies- Cicli femminili
Cicli Femminili: Ovarico e Uterino
I "cicli femminill" sono due e sono il riflesso di particolari stimolazioni ormonali in punti diversi dell'organismo: -> Ciclo ovarico Ciclo uterino Entrambi hanno una durata complessiva di 28 giorni, al termine dei quali gli stimoli si ripetono e il ciclo ricomincia.- Ciclo uterino
Ciclo Uterino: Strati dell'Endometrio e Fasi
L'endometrio (strato più interno della mucosa uterina) è composto da: ->Strato basale (è quello che non cambia durante il ciclo uterino), include il fondo delle ghiandole endometriali e le arterie rette (che nutrono lo strato basale stesso); -Strato funzionale (è quello che cambia durante il ciclo uterino), include lo sviluppo in lunghezza delle ghiandole endometriali e le arterie spirali (che nutrono lo strato funzionale stesso). Le ghiandole endometriali hanno la funzione di favorire la rigenerazione dell'epitelio dopo il ciclo mestruale e dopo la gravidanza. Le modificazioni a cui va incontro la mucosa uterina possono essere riconducibili a tre fasi: ->Fase mestruale (circa 5/7 gg), che inizia dal primo giorno in cui la donna ha le mestruazioni; ->Fase proliferativa (pre-ovulazione, circa 10 gg); ->Fase secretiva (post-ovulazione, circa 14 gg). Strato funzionale Strato basale Miometrio Giorni 1 14 28 Fase follicolare Fase luteinica Vasi sanguigni Mestruazione Ghiandola endometriale \ Spessore dell'endo- metrio Fase mestruale Fase proliferativa Fase secretoria Giorni 5 14 28- Ciclo uterino
Dinamiche del Ciclo Uterino: Mestruale, Proliferativa e Secretiva
Nella fase mestruale si sfalda lo strato funzionale dell'endometrio (rimane, quindi, solamente lo strato basale). Nella fase proliferativa c'è proliferazione delle ghiandole endometriali; ciò fa sì che l'endometrio aumenti di volume. Questa fase avviene grazie all'azione degli estrogeni prodotti dall'ovaio. Nella fase secretiva invece comincia la secrezione delle ghiandole endometriali, sotto lo stimolo del progesterone prodotto dall'ovaio. L'endometrio quindi si arricchisce di sostanze nutritive e si prepara all'impianto della cellula uovo fecondata. Se la cellula uovo non viene fecondata, l'ovaio cessa la produzione di progesterone ed estrogeni, provocando lo sfaldamento dello strato funzionale dell'endometrio e ri-inizia un'altra fase mestruale. Giorni 1 14 28 Fase follicolare Fase luteinica Vasi sanguigni Mestruazione Ghiandola endometriale Spessore dell'endo- metrio Fase mestruale Fase proliferativa Fase secretoria Giorni 5 14 28- Ciclo ovarico
Ciclo Ovarico: Fasi Follicolare e Luteinica
I primi 14 giorni costituiscono la fase follicolare, mentre i 14 giorni successivi rappresentano la fase luteinica. Nei primi 14 un gruppo di follicoli primitivi (max 12) viene selezionato e questi cominciano ad accrescere sotto lo stimolo dell'FSH (ormone follicolo stimolante) producendo estrogeni. Il 14º giorno il follicolo "più forte" va incontro all'ovulazione grazie ad un picco di LH (ormone luteinizzante), generato da un feedback positivo. L'oocita secondario viene espulso e ciò che rimane del follicolo dà origine al corpo luteo, che aumenta la produzione di progesterone. Il progesterone stimola la proliferazione dell'endometrio, quando il corpo luteo degenera la mucosa si sfalda e si ha il flusso mestruale. IPOTALAMO GnRH IPOFISI ANTERIORE 1. FSH LH PICCO DELL'LH A META' CICLO CHE STIMOLA L'OVULAZIONE FSH LH 2. OVULAZIONE FSH LH LH 3. CICLO OVARICO OVAIO CRESCITA DEL FOLLICOLO CORPO LUTEO ESTROGENO PROGESTERONE ESTROGENO ESTROGENO PROGESTERONE CICLO DEGLI ORMONI SESSUALI ENDOMETRIO DELL'UTERO PROGESTERONE ESTROGENO MESTRUAZIONE 5. FASE FOLLICOLARE FASE LUTEALE OVULAZIONE GIORNI 9:10 4 15 18 19 20 CICLO DELL'ENDOMETRIO (UTERINO) VARIAZIONI ORMONALI DURANTE UN CICLO MESTRUALE DI 28 GIORNI CICLO DEGLI ORMONI DELL'IPOFISI 4. ESTROGENO