Evaluación de soporte vital básico y reanimación cardiopulmonar de alta calidad
Documento de American Heart Association sobre Evaluación de SVB. El Pdf aborda conceptos fundamentales de RCP de alta calidad, manejo de emergencias por opiáceos y paro cardíaco en el embarazo, útil para estudiantes universitarios.
Ver más40 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Evaluación de SVB para profesionales de la salud
La evaluación de SVB es un enfoque sistemático del SVB para los profesionales de la salud con entrenamiento. Este enfoque se basa principalmente en la RCP temprana con manejo básico de la vía aérea y desfibrilación, pero no en técnicas avanzadas para la vía aérea ni en la administración de medicamentos. Mediante el uso de esta evaluación, cualquier profesional de la salud puede prestar soporte o restaurar la oxigenación, la ventilación y la circulación eficaces hasta que el paciente alcance el RCE o hasta que intervengan los proveedores avanzados. La realización de la evaluación de soporte vital básico mejora notablemente la probabilidad de supervivencia de un paciente y de obtener un buen resultado neurológico.
Conceptos fundamentales de RCP de alta calidad
Para realizar RCP de alta calidad, los reanimadores deben:
- Comprimir el tórax con fuerza y rapidez, al menos, 5 cm (2 pulgadas) a una velocidad de 100 a 120/min (30:2 u otro protocolo avanzado que maximice la FCT).
- Deje que el tórax se expanda por completo después de cada compresión.
- Cambiar de compresores cada 2 minutos o antes si se fatigan. El cambio debe tardar solo unos 5 segundos.
- Reducir al minimo las interrupciones de las compresiones a 10 segundos o menos (FCT alta).
- Evitar una ventilación excesiva.
Recuerde evaluar primero y después realizar la acción apropiada.
Aunque la evaluación de soporte vital básico no requiere equipos avanzados, puede utilizar suministros que estén a su disposición, como un dispositivo de ventilación bolsa mascarilla. En la medida de lo posible, coloque al paciente boca arriba en una superficie firme y plana para aumentar la eficacia de las compresiones torácicas. En la Tabla 2, se describe la evaluación de soporte vital básico y, desde la Figura 8 hasta la Figura 12, se ilustran los pasos necesarios para llevarla a cabo.
Tabla 2. Evaluación de SVB
Evaluación Técnica de evaluación y acción Imagen de apoyo
Compruebe si responde
- Golpear ligeramente y preguntar en voz alta: "¿Está bien?".
Figura 8. Compruebe si la víctima responde.
Pida ayuda en voz alta/active el sistema de respuesta a emergencias y consiga el DEA/desfibrilador
- Pedir ayuda en voz alta a las personas que se encuentren cerca.
- Activar el sistema de respuesta a emergencias.
- Conseguir un DEA si hay alguno disponible, o pedir a alguien que active el sistema de respuesta a emergencias y obtenga un DEA o un desfibrilador manual.
Figura 9. Pida ayuda en voz alta/active el sistema de respuesta a emergencias/consiga un DEA.
Compruebe la ventilación y el pulso
- Para comprobar si no hay ventilación o si es anormal (el paciente no ventila o solo jadea), observe si el tórax del paciente se eleva y desciende durante un mínimo de 5 segundos y un máximo de 10 segundos.
Figura 10. Comprobar la ventilación y el pulso simultaneamente.
- Sienta el pulso durante 5 segundos como mínimo, pero no más de 10.
- Compruebe el pulso al mismo tiempo que comprueba la ventilación en un plazo de 10 segundos para minimizar el retraso de la RCP.
Figura 11. Compruebe el pulso carotídeo.
- Si no detecta ventilación ni pulso al cabo de 10 segundos, inicie la RCP, comenzando con las compresiones torácicas.
- Si hay pulso, inicie la ventilación de rescate con 1 ventilación cada 6 segundos. Compruebe el pulso aproximadamente cada 2 minutos.
Desfibrile
- Si no detecta pulso, compruebe el ritmo desfibrilable con un DEA o un desfibrilador manual tan pronto como disponga de uno.
Figura 12. Desfibrilación.
18· Administre descargas como se le indique.
- Cada descarga debe ir acompañada de inmediato por una RCP, empezando con compresiones.
Precaución: Profundidad de la compresión torácica
Las compresiones torácicas casi siempre son demasiado superficiales, más que demasiado profundas. Sin embargo, las investigaciones realizadas revelan que comprimir con una profundidad superior a 6 cm (2,4 pulgadas) en adultos podría no ser lo más indicada para asegurar la supervivencia al paro cardíaco y podría ocasionar lesiones. * Si dispone de un dispositivo de retroalimentación de la calidad de la RCP, fije una profundidad de las compresiones de entre 5 y 6 cm (2 y 2,4 pulgadas).
Adaptación de la respuesta
Los reanimadores que se encuentren solos pueden adaptar la secuencia de las acciones de rescate a la causa más probable del paro cardíaco. Por ejemplo, un profesional de la salud que ve a un adolescente sufrir un colapso súbito (p. ej., después de un golpe en el pecho) puede suponer que el paciente ha sufrido un paro cardíaco súbito. En este caso, el reanimador debe activar el sistema de respuesta a emergencias a través de un dispositivo móvil, conseguir un DEA si hay alguno cerca, volver al paciente para aplicar el DEA y, a continuación, administrar la RCP. Sin embargo, si el reanimador cree que la causa del paro cardíaco es la hipoxia (como en una víctima de ahogamiento), puede realizar alrededor de 2 minutos de RCP, incluidas las ventilaciones, antes de activar el sistema de respuesta a emergencias.
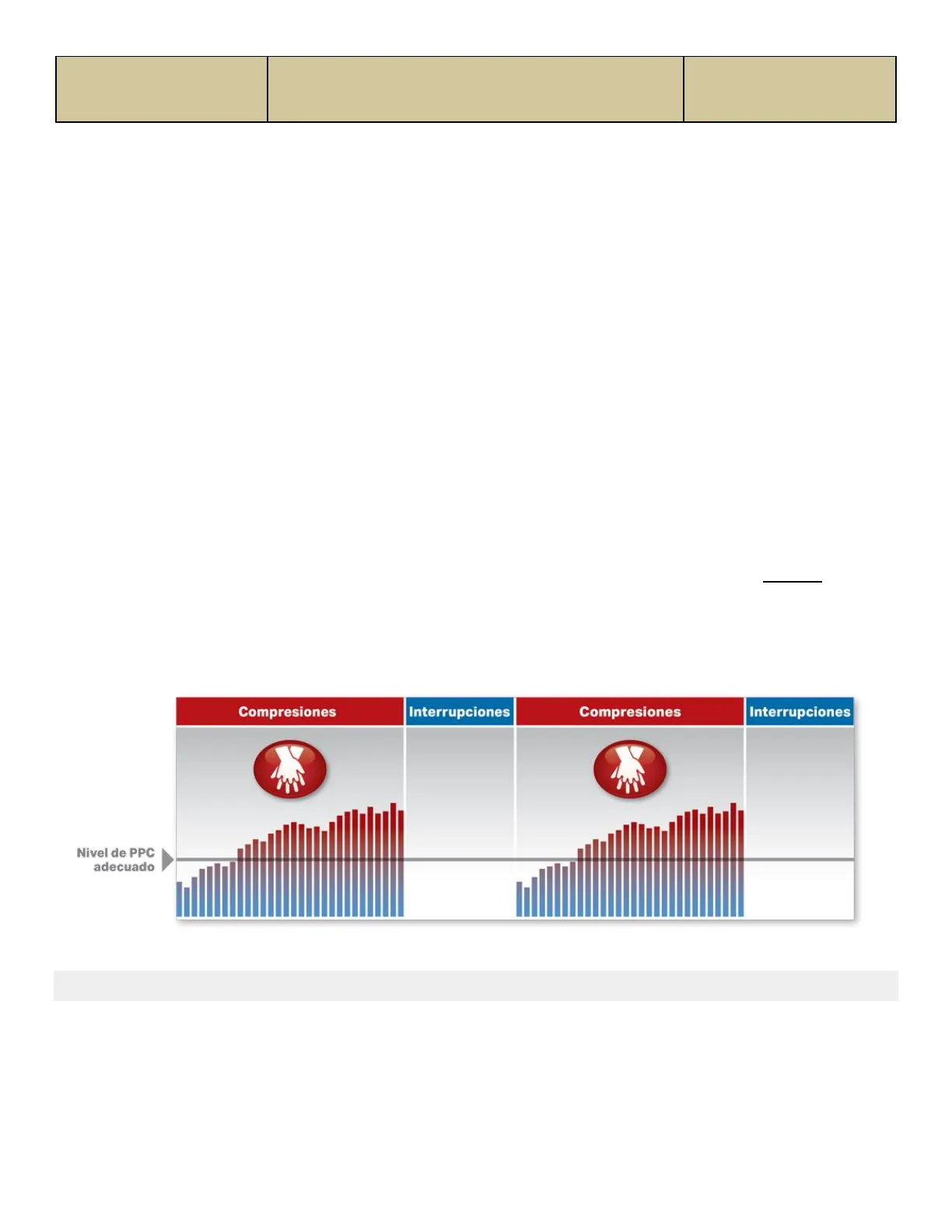
Conceptos fundamentales: Minimización de las interrupciones de las compresiones torácicas
Cuando se detienen las compresiones torácicas, el flujo de sangre hacia el cerebro y el corazón se detiene, por lo que se debe minimizar la cantidad de interrupciones. Además, intente limitar la duración de las interrupciones para la desfibrilación o el análisis del ritmo a un máximo de 10 segundos, a menos que esté moviendo al paciente de un entorno peligroso. Consulte la Figura 13.
Evite interrupciones
- Análisis prolongados del ritmo
- Comprobaciones de pulso frecuentes o inapropiadas
- Ventilación prolongada
- Movimiento innecesario del paciente
Compresiones Interrupciones Compresiones Interrupciones Nivel de PPC adecuado
Figura 13. Relación entre RCP de calidad y presión de perfusión coronaria (PPC) que demuestra la necesidad de minimizar las interrupciones entre compresiones.
La presión de perfusión coronaria (PPC) es la presión (diastólica) de relajación aórtica menos la presión (diastólica) de relajación auricular derecha. Durante la RCP, la PPC se correlaciona con el flujo sanguíneo miocardico y el RCE. En un estudio humano, el RCE no se produjo hasta que se alcanzó una PPC ≥ 15 mm Hg durante la RCP. Debido a que el ETCO2 está relacionado con el gasto cardíaco con compresiones torácicas durante el paro cardíaco, el RCE es igualmente improbable con un ETCO2 persistente de menos de 10 mm Hg.
19Inicio de la RCP cuando no esté seguro de si hay pulso
Si no está seguro de si detecta pulso, inicie la RCP. Es mejor realizar compresiones innecesarias que ninguna compresión en un paciente sin pulso, además, el retraso de la RCP reduce las posibilidades de supervivencia.
Respiraciones agónicas
Es posible que vea respiraciones agónicas en los primeros minutos después de un paro cardíaco súbito, pero las respiraciones agónicas no son una forma normal de ventilación. Son un signo de paro cardíaco. Puede parecer que una persona que jadea toma aire muy rápido. Puede que la boca esté abierta, y la mandíbula, la cabeza o el cuello se muevan con las respiraciones agónicas. Estos jadeos pueden parecer respiraciones forzadas o débiles, y podría pasar un tiempo entre una y otra, ya que suelen darse con una frecuencia baja e irregular. Las respiraciones agónicas pueden sonar como un resoplido, ronquido o gemido. Si identifica respiraciones agónicas, comience las compresiones torácicas sin demora.
Precaución: Respiraciones agónicas
- Las respiraciones agónicas pueden presentarse en los primeros minutos posteriores a un paro cardíaco súbito.
- Las respiraciones agónicas no son una forma normal de ventilación.
Los jadeos pueden sonar como un resoplido, ronquido o gemido. Los jadeos son un signo de paro cardíaco.
Evaluación primaria
En la evaluación primaria, continúe evaluando al paciente y actuando de la forma apropiada hasta que el paciente pase al siguiente nivel de atención. A menudo, los miembros de un equipo de alto rendimiento llevan a cabo las evaluaciones y las acciones de soporte vital básico de forma simultánea.
En el caso de los pacientes inconscientes con un paro (cardíaco o respiratorio), complete la evaluación de soporte vital básico antes de la evaluación primaria. En el caso de los pacientes conscientes que pueden necesitar una evaluación y un tratamiento más avanzados, primero realice la evaluación primaria. En la Tabla 3 se ofrece una descripción general de la evaluación primaria.
Tabla 3. Evaluación primaria
Evaluación Acción
Vía aérea
- ¿La vía aérea del paciente es permeable?
- Mantenga la vía aérea abierta en pacientes inconscientes mediante el uso de la maniobra de extensión de la cabeza y elevación del mentón, una cánula orofaríngea o una cánula nasofaríngea.
- En caso necesario, recurra a un dispositivo avanzado para la vía aérea (p. ej., mascarilla laríngea, tubo laríngeo o tubo endotraqueal).
- ¿Ha confirmado la correcta colocación del dispositivo para la vía aérea?
- -Considere los beneficios de colocar un dispositivo avanzado para la vía aérea contra los efectos adversos de interrumpir las compresiones torácicas. Si la ventilación con bolsa mascarilla es adecuada, la inserción de un dispositivo de manejo avanzado de la vía aérea puede aplazarse hasta que el paciente deje de responder a la RCP inicial y a la desfibrilación, o hasta el RCE. Mientras continúa con las compresiones torácicas, se puede colocar un dispositivo de manejo avanzado de la vía aérea, como una mascarilla laríngea, un tubo laríngeo o un tubo combinado esófago-traqueal.
- ¿Se ha fijado el tubo y se comprueba con frecuencia su colocación y cada vez que se mueve al paciente?
- -Si utiliza un dispositivo de manejo avanzado de la vía aérea, realice lo
siguiente:
- Confirme que exista una integración correcta de la RCP y la ventilación
- Confirme la colocación correcta del dispositivo de manejo avanzado de la vía aérea mediante un examen físico y capnografía cuantitativa
- Fije correctamente el dispositivo para evitar que se mueva
- Monitoree la ubicación del dispositivo, la eficacia de la RCP y el RCE con capnografía cuantitativa continua
Buena ventilación
- ¿Son adecuadas la ventilación y la oxigenación?
- Administre oxígeno cuando esté indicado.
- -En pacientes con paro cardíaco, administre oxígeno al 100%.
- -En otros pacientes, ajuste la administración de oxígeno para lograr una saturación del 95% a un 98% mediante pulsioximetría (90% para SCA, y 92% a 98% para la atención posparo cardíaco).
20
- ¿Está indicado el uso de un dispositivo de manejo avanzado de la vía aérea?