Sistema reproductor femenino: anatomía, funciones y cuerpo lúteo
Diapositivas sobre el sistema reproductor femenino. El Pdf detalla los ovarios, oviductos, útero y la formación del cuerpo lúteo, con imágenes anatómicas e histológicas. Este material de Biología, apto para Universidad, ofrece una visión clara de la producción de gametos y la función hormonal, siendo un recurso didáctico útil y bien estructurado.
Ver más51 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Sistema reproductor femenino
Ovarios y gametos
22 .- Sistema reproductor femenino· Ovarios · Producción de gametos (oocitos) · Oviductos · Útero · Ambiente para fertilización Mantenimiento del embrión · Vagina · Genitales externos
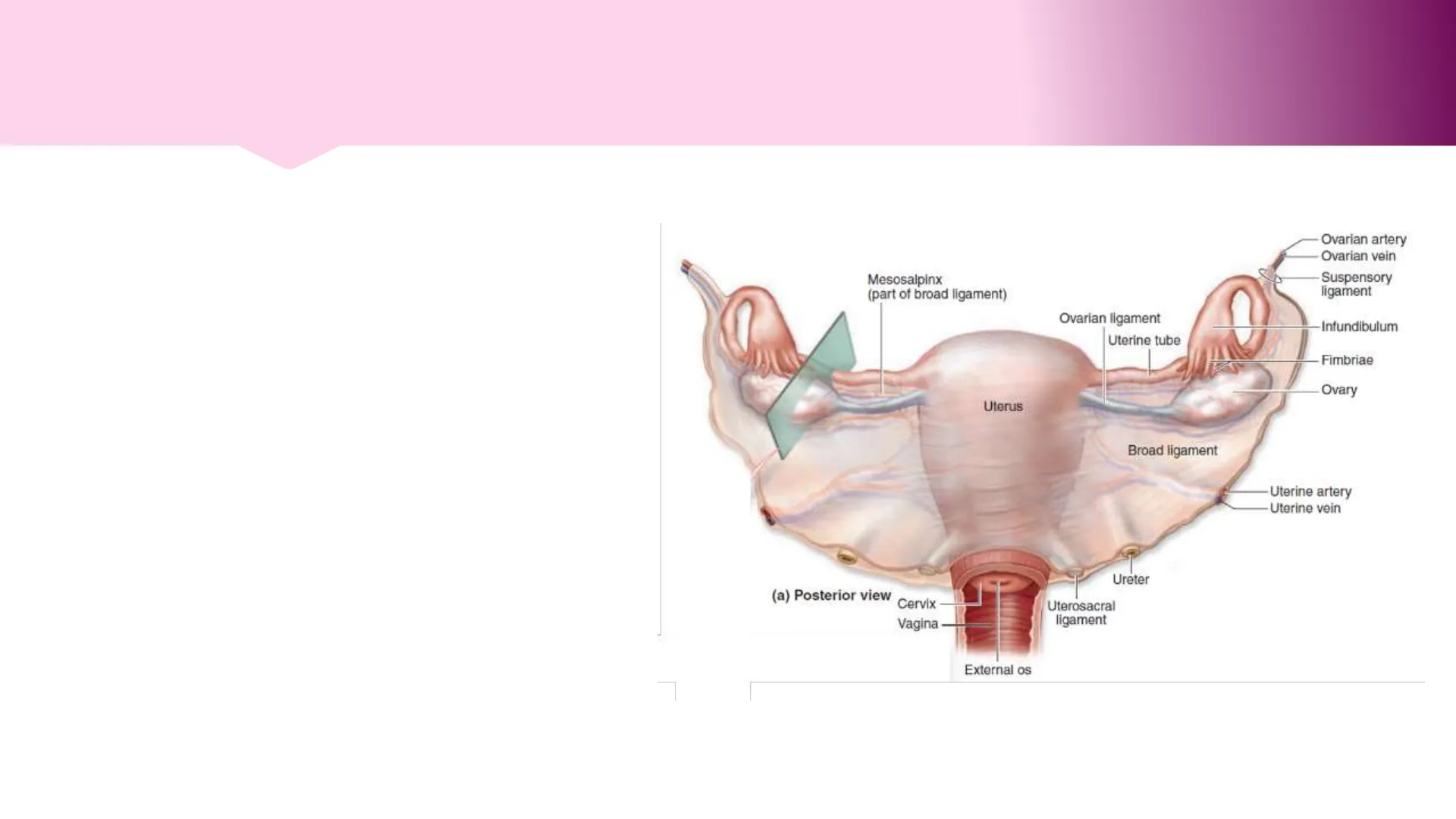
Ovarian artery Ovarian vein Mesosalpinx (part of broad ligament) Suspensory ligament Ovarian ligament Uterine tube Infundibulum Fimbriae Ovary Uterus Broad ligament Uterine artery Uterine vein Ureter (a) Posterior view Cervix Vagina Uterosacral ligament External os
Ovario y oocitos primarios
Ovario· Oocitos primarios · Originados de células germinales primordiales del saco vitelino " Se encuentran en arresto meiótico = 600,000 a 800,000 al nacimiento, 400,000 a 500,000 permanecen en la pubertad, el resto se pierde por un proceso degenerativo llamado atresia
Desarrollo embrionario del ovario
A EARLY EMBRYO (FIFTH WEEK) Yolk sac Heart Foregut Hindgut Primordial germ cells Allantois C INDIFFERENT OR PRIMORDIAL GONAD Sympathetic ganglion Aorta Suprarenal cortex Suprarenal medulla Mesonephric tubule Migrating primordial germ cells Meso- nephric (wolffian) duct Cortex Cortex Medulla Medulla Urogenital ridge Parameso- nephric (müllerian) duct Gonadal Hindgut ridge Urogenital Primary mesentery sex cords Coelom E DEVELOPING OVARY D DEVELOPING TESTIS Mesonephros Rete testis Medulla Rudimentary tunica albuginea Mesonephros Cortex Secondary sex cords Tunica albuginea Primitive sex cords hollow out and form seminiferous tubules. B MIGRATION OF GERM CELLS TO GONADAL RIDGES Gonadal ridge Hindgut Gonadal ridge
Folículo ovárico
Folículo ovárico · Folículo primordial · Localizados en la corteza superficial · Ovocito primario cubierto por una sola capa de células foliculares planas · Folículo primario · Unilaminar - Las células foliculares adoptan una forma cuboidal · Multilaminar - Las células foliculares proliferan y se estratifican formando la granulosa - Zona pelúcida: capa entre ovocito y células de la granulosa, tiene receptores (ZP3 y ZP4) especiales para los espermatozoides · Folículo secundario (folículo antral) Formación del antro (cavidad llena de líquido folicular) · Folículo maduro (de Graaf)
Estructura del folículo ovárico
Primordial follicles Primary oocyte Follic colls Primordial follicle Oocyte Stromal cells Follicular cell Unilaminar primary follicle Basal lamina Zona pellucida forming 500x (b) Primordial follicles Multilaminar primary follicle Granulosa cells Theca interna Medi Primordial follicles Tunica albuginea Surface epithelium Secondary or antral follicle Antrum Theca interna - Theca externa Ovarian ligament Corpus al (a) Cross section of ovar] Corpus albicans 80% (g) Corpus albicans Zona pellucida Iry Corona radiata Follicle Antrum cells 50% indary or antral follicle Isory ligament of ovary Graafian follicle Antrum Secondary oocyte Zona pellucida lata ida icondary oocyte Mature or Graafian follicle - Theca externa - Theca interna Antrum Granulosa cells Corona radiata Cumulus oophorus 100x or Graafian follicle Corona Zona Secondary m radiata pellucida oocyte Granulosa cells Zona pellucida
Corteza y médula ovárica
Médula Corteza
Folículos primordiales y primarios
Folículos primordiales 400 um
Folículo primario unilaminar 50 um
Zona pelúcida Células de la granulosa Teca folicular Folículo primario multilaminar Ovocito 70 um@
Teca interna y externa
Teca interna Secreta androstenediona, convertido en estradiol por las células de la granulosa (enzima aromatasa) Teca externa Antro 100 μm TT
Cumulus oophorus y corona radiada
Cumulus oophorus Corona radiada Células de la granulosa que rodean la zona pelúcida, acompañan al ovocito en la ovulación 100 um
Desarrollo folicular y atresia
Durante un ciclo menstrual típico, un folículo se vuelve dominante y se desarrolla más que los demás. El folículo dominante generalmente alcanza la etapa más desarrollada de crecimiento folicular y experimenta la ovulación, mientras que los otros folículos primarios y antrales experimentan atresia..
Meiosis del ovocito
Durante la infancia el ovocito permanece en arresto en profase I · Antes de la ovulación el ovocito termina su primera división meiótica · Inmediatamente el ovocito inicia su segunda división meiótica pero sufre arresto en metafase II y nunca completa meiosis (a menos que sea fertilizado)
Oogénesis y desarrollo folicular
Before birth (embryonic and fetal period) Oogonia are diploid cells (containing 23 pairs of chromosomes, or 46 total) that are the origin of oocytes. Mitotic divisions of oogonia produce primary oocytes, which are diploid cells. Primary oocytes start the process of meiosis but are arrested in prophase I. Childhood Ovary is inactive. It houses primordial follicles. Some atresia of primordial follicles occurs. Monthly, from puberty to menopause Up to approximately 20 primordial follicles mature into primary follicles every month. Some primary follicles mature into secondary follicles. Primary follicles that do not mature undergo atresia. Typically only one secondary follicle matures into a vesicular follicle, where the primary oocyte completes the first meiotic division to produce a polar body and a secondary oocyte. The secondary oocyte is a haploid cell (containing 23 chromosomes only) that is arrested in the second meiotic metaphase. If the secondary oocyte is fertilized, it completes the second meiotic division and becomes an ovum. If the secondary oocyte is not fertilized, it degenerates.
46 Oogonium Mitosis Oocyte Follicle cells 46 -Primary oocyte (arrested in prophase I) Primordial follicle Meiosis I arrested Primary follicle - -Primary oocyte - (arrested in prophase I) Meiosis II arrested Secondary follicle Mature follicle 23 23 Secondary oocyte- (arrested in metaphase II) First polar body (degenerates) Ovulation Ovulated secondary oocyte Sperm 23 23% Meiosis II completed (if fertilization occurs) Corpus luteum 23 23 g Ovum Second polar body (degenerates) Corpus albicans Oogenesis (development of oocytes) Follicle development
Regulación hormonal del desarrollo folicular
Regulación hormonal · El desarrollo folicular depende de la hormona FSH · En la fase folicular inicialmente la secreción de GnRH es inhibida por pequeños niveles de estrógeno e inhibina · En la fase tardía se grandes cantidades de estrógeno estimulan la producción de GnRH -> LH · El incremento de LH causa: · Finalización de meiosis I · Aumento en el líquido folicular " Adelgazamiento de la pared ovárica · Contracción de músculo liso de la teca externa Ovocito Inh est (lov M Se pr (W hy Estigma
Cuerpo lúteo
Cuerpo lúteo · Después de la ovulación las células de la granulosa, teca interna y teca externa se reorganizan para formar el cuerpo lúteo (cuerpo amarillo), estructura especializada en la producción de progesterona · En ausencia de un embarazo secreta progesterona por 10 a 12 días . Si hay embarazo el cuerpo lúteo se mantiene por acción de hCG (gonadotropina coriónica humana) corpus luteum granulosa lutein human ovary medulla cortex corpus albicans ca ca
Coágulo y cuerpo lúteo hemorrágico
Coágulo de fibrina y sangre Cuerpo lúteo hemorrágico
Células luteinizadas
G Células de la granulosa luteinizada · 80% del cuerpo lúteo · Localización central, citoplasma eosinofílico abundante · Secretan progesterona y convierten androstenediona en estradiol Células de la teca luteinizada · Agregados en la pared del cuerpo lúteo · Derivados de la teca interna · Secretan androstenediona y progesterona 3000 um
Corpus albicans
Corpus albicans (cuerpo blanco) · Cicatriz de tejido conectivo denso, depositado por fibroblastos en sustitución de las células apoptóticas 3000 um
Oviductos
Partes del oviducto
Oviductos• Infundíbulo · Apertura con fimbrias · Ámpula · Porción más larga · Sitio donde ocurre la fertilización (normalmente) · Istmo · Porción angosta cerca del útero · Porción intramural (uterina) · Porción intrauterina
Anatomía del oviducto y útero
uterine (fallopian) tube ampulla fundus isthmus intra- mural infundibulum ovarian medulla endometrium body of uterus fimbriae myometrium cervix ovarian cortex mesovarium mesosalpinx broad ligament of uterus ovary mesometrium round ligament of uterus vagina uterosacral ligament @ 2012 Encyclopaedia Britannica, Inc. suspensory ligament of ovary ligament of ovary
Capas del oviducto
Mucosa Muscular Serosa 600 umn
Células ciliadas y secretoras
Célula ciliada Mueven líquido hacia el útero Célula secretora Secreta un moco que cubre el epitelio, nutrientes y factores de capacitación 50 μm
Pasos de la fertilización
Pasos de la fertilización · Reacción acrosómica " Inicia al contacto con la corona radiada · Liberación de hialuronidasa · Unión a receptores ZP3, ZP4 -> activación de acrosina (degrada la zona pelúcida) · Fusión del primer espermatozoide con el plasmalema del ovocito -> liberación de Ca2+ -> onda de calcio > zona perivitelina · Finalización de la meiosis II · Fusión de los pronúcleos y formación del zigoto · Viaje del sitio de fecundación al útero (5 días)
Útero
Componentes principales del útero
útero Componentes principales · Fondo · Cuerpo · Istmo · Cérvix " Orificio cervical interno · Endocervix (canal cervical) · Orificio cervical externo
Capas de la pared uterina
Capas de la pared uterina · Perimetrio · Serosa o adventicia · Miometrio · Músculo liso · Endometrio · Glándulas / epitelio columnar simple
Anatomía del útero
Suspensory ligament of ovary Ovarian blood vessels Uterine tube Uterine part Isthmus Ovarian ligament Fundus Lumen of uterus of uterus Ampulla Uterine tube Infundibulum Fimbriae Mesosalpinx Ovary Body of uterus Endometrium Myometrium Perimetrium Round ligament Broad ligament Isthmus Uterine blood vessels- Internal os Cervical canal Cervix External os - Lumen of uterus Epithelium Transverse cervical ligament Vagina (a) Posterior view Endometrium 0 Functional layer Uterine glands Basal layer Myometrium- (c) Uterus Wall of uterus Ureter
Capas de la pared uterina: Endometrio, Miometrio, Perimetrio
Endometrio Capas de la pared uterina · Perimetrio · Serosa o adventicia · Miometrio · Músculo liso Miometrio · Endometrio · Glándulas / epitelio columnar simple Perimetrio
Miometrio
Miometrio 6000 um
Capas del endometrio
Endometrio Capa funcional · Lámina propia menos celular · Glándulas y epitelio de la superficie · Sensible al ciclo menstrual, se pierde durante la menstruación Capa basal · Tercio inferior adyacente al miometrio · Lámina propia celular · Altamente vascularizada . Terminaciones basales de las glándulas endometriales · Permanece durante la menstruación
Estructura del endometrio
Uterine lumen epithelium Capillaries Lacunae Uterine gland Endometrium Spiral artery Sensibles a progesterona Straight artery Radial branch Arcuate artery Myometrium Functional layer Basal layer 6000 um
Ciclo menstrual
Fases del ciclo menstrual
Ciclo menstrual Fase menstrual · 3 a 4 días de duración (promedio) · Disminución súbita de progesterona · Contracción de la musculatura de las arterias espirales Vasoconstricción e hipoxia Fase proliferativa (folicular) · Duración variable (8-10 días promedio) · Estimulada por el estrógeno · Regeneración de la capa funcional del endometrio · Glándulas con túbulos rectos con luces estrechas y vacías Fase secretora (lútea) · Duración promedio 14 días (fase más estable) · Estimulada por progesterona · Glándulas dilatadas, tortuosas y con acumulación de glucógeno · Formación de lagunas en el estroma · Grosor máximo del endometrio
Ciclo ovárico y uterino
Ovarian cycle Primary follicle Secondary follicle Vesicular follicle Ovulation Corpus luteum forms Regression Corpus albicans Days 1 3 5 7 9 11 13 ! 15 17 | 19 21 23 25 27 1 Follicular phase Ovulation Luteal phase Gonadotropin levels FSH LH Days 3 5 9 11 13 15 17 19 21 23 25 27 1 1 Ovulation Ovarian hormone levels Estrogen Progesterone Days 3 5 7 9 11 13 15 17 19 211 23 25 27 Uterine cycle Menstrual flow Functional layer Basal- layer Days 1 3 5 9 11 13 115 17 19 21 23 25 / 127 1 Menstrual phase Proliferative phase Secretorv phase