Atención de enfermería al soporte vital: enfoque ABCDE y RCP de calidad
Diapositivas sobre atención de enfermería al soporte vital, enfocándose en el enfoque ABCDE y el reconocimiento temprano del paro cardíaco. El Pdf detalla algoritmos de soporte vital básico y avanzado, RCP de calidad y manejo de causas reversibles de paro cardíaco, útil para estudiantes universitarios.
Ver más8 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Atención de Enfermería al Soporte Vital
Aproximación ABCDE y RCP de Calidad
TEMA 3: ATENCION DE ENFERMERIA AL SOPORTE VITAL APROXIMACIÓN ABCDE Reconocimiento precoz del paro cardíaco y situaciones de riesgo vital ACR y RCP de calidad
- Cadena de la supervivencia
- Soporte Vital Inmediato
- Soporte Vital Avanzado
- Cuidados post-Resucitación
Problemas Cardiovasculares y Mortalidad
¿Cuál es el problema? Enfermedades cardiovasculares 1ª causa de muerte a nivel mundial (OMS) 2019: 17,9M personas = 32% mortalidad global - 85% ACR ACR en Europa en la población menor de 75 años: 42% mortalidad en mujeres - 38% mortalidad en hombres ACEH: incidencia 67-170 por 100.000 habitantes - Supervivencia 8% ACIH: incidencia 1,5-2,8 por 1000 ingresos - Supervivencia 15-34%
Reanimación Cardiopulmonar (RCP)
RCP RCP precoz: aumenta 10-12% la probabilidad éxito y aumenta x 2 el % supervivencia RCP calidad
Compresiones y Ventilación
Compresiones Profundidad: 5-6 cm Frecuencia: 100-120 cpm Reexpansión tórax después de cada compresión Relación compresión ventilación: 30/2 Ventilaciones efectivas
- Elevación tórax
- Simetría torácica
- Saturación O2 correcta
- Capnografía
Actuación en Parada Cardiorrespiratoria (PCR)
Actuación PCR
- Soporte Vital Basico ( SVB )
- Soporte Vital Inmediato ( SVI )
- Soporte Vital Avanzado ( SVA )
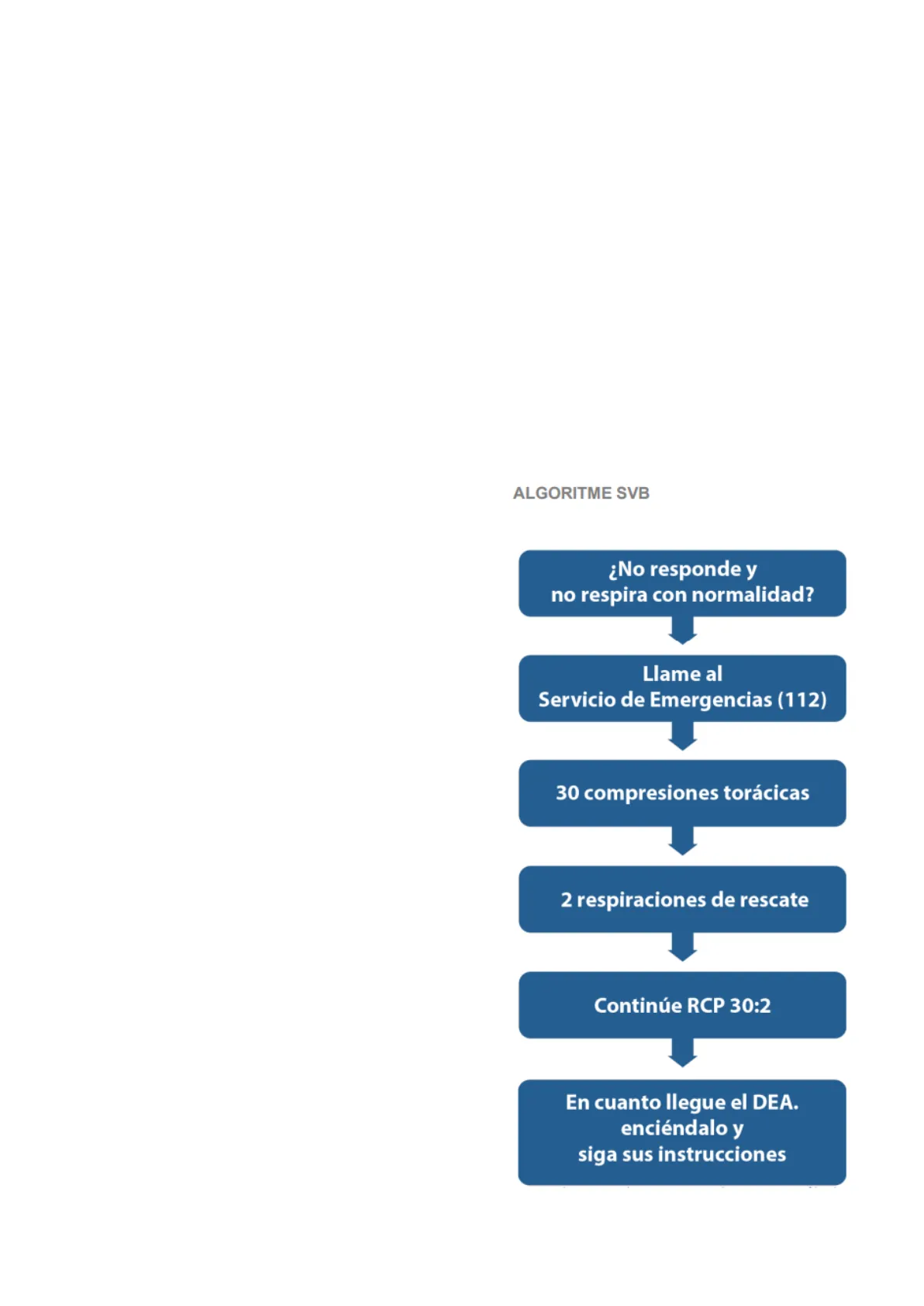
Algoritmo de Soporte Vital Básico (SVB)
ALGORITME SVB ¿No responde y no respira con normalidad? Llame al Servicio de Emergencias (112) 30 compresiones torácicas 2 respiraciones de rescate Continúe RCP 30:2 En cuanto llegue el DEA. enciéndalo y siga sus instrucciones
Soporte Vital Inmediato (SVI): Aproximación ABCDE
SVI ( APROXIMACIÓN ABCDE ) Reconocimiento precoz de la parada cardiaca y situaciones de riesgo vital A AIRWAY B BREATHING C CIRCULATION D DISABILITY E EXPOSURE
Principios Fundamentales del SVI
Principios fundamentales · Valoración inicial completa · Signos de pre-parada · Tratar problemas de riesgo vital para el paciente en cada "letra" antes de continuar con la valoración del resto de "letras" · Revalorización regular · Reconocer la necesidad de ayuda · Uso miembros equipo . Comunicación eficaz · Liderazgo
Objetivos del SVI
Objetivo · Ganar tiempo · Conseguir mejora clínica · Mantener VIU al paciente
Primeros Pasos en SVI
Primeros pasos (aproximación rápida 30 segundos)
- Seguridad
- Primera impresión
- Conciencia
- Respiración
- Pulso
A: AIRWAY (Vía Aérea)
A AIRWAY VIA AEREA: Permeabilidad
- Frente mentón
- Tracción mandibular
- Guedel
- Aspiración: yankauer
Obstrucción
- Parcial / Total: tratar
- Traumático: control cervical
Obstrucción de Vía Aérea por Cuerpo Extraño (OVACE) en Adultos
Obstrucción de la vía aérea por cuerpo extraño OVACE ADULTOS TOS INEFECTIVA: VICTIMA CONSCIENTE Golpes en la espalda Compresiones abdominales 1 - - BIRC OVACEB
B: BREATHING (Ventilación)
BREATHING VENTILACION: Observar
- FR: 12-20rpm
- Saturación O2: >94% (EPOC 88-92%)
- Simetría
- Profundidad Deformidades Signos dificultad respiratoria: sudoración, cianosis central, uso de la musculatura accesoria y respiración abdominal
- Ingurgitación yugular Auscultar Anormalidades: sibilantes, crepitantes, roncus, estridor, hipofonesis
- Percutir
- Timpanismo: timpanico-aire, mate-líquido Palpar
- Enfisema subcutáneo
- Desviación de la tráquea
Riesgo Vital en la B
Riesgo vital en la B
- Neumotórax a tensión
- Hemotórax masivo
- Asma aguda grave
- Edema pulmonar
- Rigidez torácica post quemaduras
Actuación en la B
Actuación en la B
- Oxigenoterapia
- Gasometría arterial
- Rx tórax
- Drenaje torácico
- Ventilación Monaghan VMNI: por ej. Asma/EPOC Bolsa resucitación-reservorio IOT y VMI (GCS<8, PCR, ... )
C: CIRCULATION (Circulación)
C CIRCULATION CIRCULACIÓN - FC: >40bpm o >140bxm - TA: < 80mmHg o >150mmHg - Pulsos: periférico y central - Relación pulsos y PAS: Carotidio: 60 mmHg Femoral: 70 mmHg Radial: 80 mmHg - Perfusión periférica: coloración - Aspecto y Tª piel - Llenado capilar - -- Hemorragias - Edemas - Diuresis
Actuación en la C
Actuación en la C
- Monitorización ECG
- ECG de 12 derivaciones
- Canalizar vía EV gran calibre (x2)
- Reposición volumen (20-30ml/Kg) . Administración fármacos: 20cc SF y elevación extremidad
- Control sangrado
- Analítica sanguínea
- Valoración dolor torácico ECG 12 derivaciones Valorar medicación IAM: AAS, NTG, O2 y cloruro mórfico
Riesgo Vital en la C
Riesgo vital en la C
- Tapamiento cardíaco
- Hemorragia
- Choque séptico
D: DISABILITY (Neurológico)
D DISABILITY NEUROLÓGICO · Conciencia · GCS: apertura ocular, respuesta verbal y respuesta motora · Glicemia · Pupilas: tamaño, simetría y reactividad · Convulsiones · Dolor · Exploración neurológica · Valorar antídotos Flumazenilo: benzodiazepinas (BZP) midazolam (MDZ) o diazepam (DZP) Naloxona: opioides morfina o fentanilo
Actuación en la D
Actuación en la D Corregir hipo/hiperglicemia Inconsciente: PLS Tratar la causa que lo provoca: manitol, anticonvulsivantes, IQ Causas detectables y tratables de la disminución nivel conciencia
- Hipoxemia
- Hipercapnia
- Hipoperfusión cerebral: síncopa (dolor, calor, ... )
- Hipoglicemia
- Intoxicación (también por fármacos sedantes)
E: EXPOSURE (Exposición)
E EXPOSURE EXPOSICIÓN - Temperatura - Exposición completa del cuerpo (intimidad y calor) - Deformidades - Hematomas - Heridas - Sangrado - Edemas - Petequias
Diagnóstico Diferencial
DIAGNÓSTICO DIFERENCIAL Ingurgitación yugular B. neumotórax a tensión, asma grave C. taponamiento cardíaco, IC Hipofonesis: ocupación pulmonar
Ritmos de Parada Cardíaca
RITMOS PARADA CARDIACA Monitorizacion e identificación ritmos cardiacos ( seminarios ) -> Arritmias cardiacas pre.parada: desfibrilables y no desfibrilables Ritmes desfibril-lables Primer ritme en el 20% d'aturades Fibril·lació ventricular (FV) Taquicardia ventricular sense pols (TVSP) Ritmes NO desfibril-lables Asistòlia Activitat electrica sense pols (AESP)
Algoritmo de Soporte Vital Avanzado (SVA) en Adultos
Algoritmo SVA en adulto Tto ritmos desfibrilables y ritmos no desfibrilables Causas potencialmente reversibles de la parada cardiaca SOPORTE VITAL AVANZADO GUIDELINES 2021 No respon i no respira o no respira amb normalitat Aviseu el Servei d'Emergencies o un equip de reanimació RCP 30:2 Connecteu el monitor/desfibril·lador Avalueu el ritme Desfibril-lable (FV / TV SENSE POLS) No desfibril·lable (AESP / ASISTÔLIA) Administreu 1 descarrega Reinicieu immediatament RCP Retorn a la circulació espontània (RCE) Reinicieu immediatament RCP durant 2 minuts Realitzi compressions toraciques d'alta qualitat
- Administreu oxigen Utilitzeu capnografia en forma d'ona . Hipovolemia . Hipo/Hiperpotasemia metaboliques · Hipotermia/Hipertermia . Trombosi - coronaria o pulmonar
Después de la RCE
Després de l'RCE . Utilitzeu l'abordatge ABCDE . Busqueu una SpO2 de 94-98% i una PCO2 normal . ECG de 12 derivacions · Identifiqueu les causes i tracteu-les . Control especific de la temperatura
Durante la RCP
Durante la RCP
- CT gran calidad . Minimizar interrupciones . Planear actuaciones antes detener CT
- O2 · Capnografía
- Sincronia CTIV · Acceso vascular: EV y IO · Adrenalina 3-5 min · Amiodarona después de la 3ª descarga · Causas reversibles
Medicación en SVA
Medicación SVA Adrenalina: amina simpaticomimética (vasoconstrictor)
- RD: 1mg EV cada 3-5 min después de la 3ª descarga
- RND: 1mg EV cada 3-5 min antes posible Amiodarona: 300mg EV después de la 3ª descarga, post adrenalina, y 150mg EV después de la 5ª
- Lidocaína (si no se ha administrado amiodarona) ADRE/AMIO ADRE FV / TVSP 2'RCP 2'RCP 2'RCP 2'RCP ŽRCP . RCP extracorporia . Minimitzeu les interrupcions de les compressions Acces intravenos o intraossi Administreu adrenalina cada 3-5 minuts Administreu amiodarona després de tres descarregues . Identifiqueu itracteu les causes reversibles Identifiqueu i tracteu les causes reversibles Considereu · Angiografia coronaria percutania i ICP . Hipoxia . Compressions toraciques mecaniques per facilitar la transferencia/tractament Compressions continuades si via aèria assegurada . Pneumotorax a tensio . Taponament cardiac . Toxics Considereu l'us de l'ecografia per identificar les causes reversibles
Energía de Desfibrilación
Energía
- Monofásico: 300-360J
- Bifásico: 150-300J
Equipo de Resucitación
Equipo resucitación
- Roles
- Líder
- HNT: tareas, trabajo en equipo, conciencia situacional y toma de decisiones
- Comunicación estructurada
Causas Reversibles (4H y 4T)
4H: Hipoxia, Hipovolemia, Hipo/Hiperpotasemia, Hipotermia
4H Hipoxia
- Permeabilidad VA
- O2 en el flujo
- Evitar hiperventilación Hipovolemia
- Buscar causas
- Hemorragias: externas, internas, exteriorizadas y drenajes
- Administrar fluidos Hipo/híper K+/desórdenes metabólicos
- Analítica
- Comprobar analíticas previas
- Hiperpotasemia: Ca+, insulina y diálisis
- Hipopotasemia/hipomagnesemia: K+ o Mg+ Hipotermia
- Termómetros ta bajas
- Técnicas recalentamiento
4T: Neumotórax a Tensión, Tapamiento Cardíaco, Tóxicos, Trombosis
4T Neumotórax a tensión
- Posición tubo si IOT
- Valoración signos clínicos
- Sonidos respiratorios disminuidos
- Hiperresonancia a la percusión
- Desviación traqueal
- Descompresión Tapamiento cardíaco
- Diagnóstico por ecografía Pericardiocentesis o toracotomía
- Tóxicos
- Sobredosis intencionada Trombosis
- Fibrinolítico y RCP 60-90 min antes de detenerla
Particularidades en Resucitación
PARTICULARIDADES
- Golpe precordial: desaconsejado
- ACR FV/TVSP presenciada y monitorizada: 3 descargas iniciales cuentan como la 1ª descarga
- RCE o signos de vida : EtCO2, ECG con ritmo organizado y pulso
- Finalización reanimación: decisión LÍDER y equipo Ausencia actividad cardíaca mecánica: ausencia pulso central / ausencia auscultación cardíaca Prueba complementaria confirmatoria:
- Tira ritmo ECG: ASISTOLIA
- Monitorización invasiva TA: ausencia flujo pulsátil
- Ecocardiografía: ausencia actividad contráctil miocardica
Cuidados Post-Resucitación
CUIDADOS POST RESUCITACIÓN A/B: asegurar vía aérea permeable y adecuada oxigenación y ventilación
- IOT indicada?
- Si IOT: valoración B + SNG
- Extubación precoz C: mantener ritmo sinusal y gasto cardíaco adecuado para mantener perfusión órganos vitales
- Monitorización ECG - Pulso - TA - Control perfusión periférica
- Fluidoterapia vs diuréticos D/E: evaluar función NRL y asegurar que PCR no se asocia a causas de tratamiento inmediato (IQ) Otros:
- Historia Clínica: estado del paciente y tratamiento farmacológico habitual
- Monitorización: evaluación continua función órganos vitales Pruebas complementarias:
- Hemograma completo
- Bioquímica sanguínea
- ECG 12 derivaciones
- RX tórax
- GSA
- Ecocardiografía
- TAC
Manejo en la UCI y Recuperación
Maneig a l' UCI OPTIMITZANT LA RECUPERACIÓ · Control de temperatura: mantenir temperatura constant 32℃-36℃ durant ≥ 24 hores; prevenir l'aparicio de febre durant almenys 72 hores · Mantenir normocapnia i normoxemia; ventilació protectora · Evitar la hipotensió · Ecocardiografia · Mantenir euglucèmia · Diagnosticar/Manejar episodis comicials (EEG, sedació, farmacs antiepileptics) . Demorar valoracions pronostiques fins passades 72 h Prevenció secundaria Valoració funcional prèvia a l'alta hospitalària P.ex .: cerca de trastorns hereditaris, maneig de factors de risc, cardiopatia isquèmica Rehabilitació Seguiment evolutiu estructurat després de l'alta -