Insuficiencia respiratoria: mecanismos fisiopatológicos y clasificación
Documento de Universidad sobre Insuficiencia Respiratoria. El Pdf aborda la definición, los mecanismos fisiopatológicos y la clasificación de esta condición, incluyendo la disminución de la presión parcial de oxígeno y la hipoventilación alveolar.
Ver más13 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Insuficiencia Respiratoria
Esquema Inicial del Tema
- Definición
- Mecanismos fisiopatológicos
- Clasificación
- Manifestaciones clínicas
- Diagnóstico
- Tratamiento
- Insuficiencia respiratoria aguda
Profesor: Roberto Bernabeu Mora Revisado Curso 2024/2025 NOTA !!!: Aconsejo mirarse el caso clínico que subió el profesor a recursos en el AV ;)
Definición de Insuficiencia Respiratoria
La IR es el fracaso de la función principal del aparato respiratorio: el intercambio gaseoso. Desde el punto de vista práctico se detecta con una gasometría arterial, cuando la presión parcial de oxígeno en sangre arterial (PaO2) es inferior a 60 mmHg y/o la presión parcial de anhídrido carbónico arterial (PaCO2) es superior a 45 mmHg, todo ello en determinadas condiciones: en reposo, respirando aire ambiente a nivel del mar y sin alcalosis metabólica o ningún cortocircuito cardíaco. EXAMEN Por lo tanto; IR= Hipoxemia con o sin Hipercapnia. Se habla de IR cuando existe una hipoxemia grave. Los valores normales de PaO2 son 80-100 mmHg, PCO2 <45 mmHg y AaPO2 hasta 20mmHg. ** Nota: dice que no pregunta cifras de leve, moderada, grave:)
Valores de Hipoxemia e Hipercapnia
| HIPOXEMIA (PaO2) | HIPERCAPNIA (PCO2) | |
| LEVE | 70-79 mmHg | 45-49 mmHg |
| MODERADA | 60-69 mmHg | 50-55 mmHg |
| GRAVE | <60 mmHg | >55 mmHg |
INSUFICIENCIA RESPIRATORIA 02: Oxigeno; Pa02: Presión parcial de 2 arterial; PCO2 presión parcial de CO2 arterial
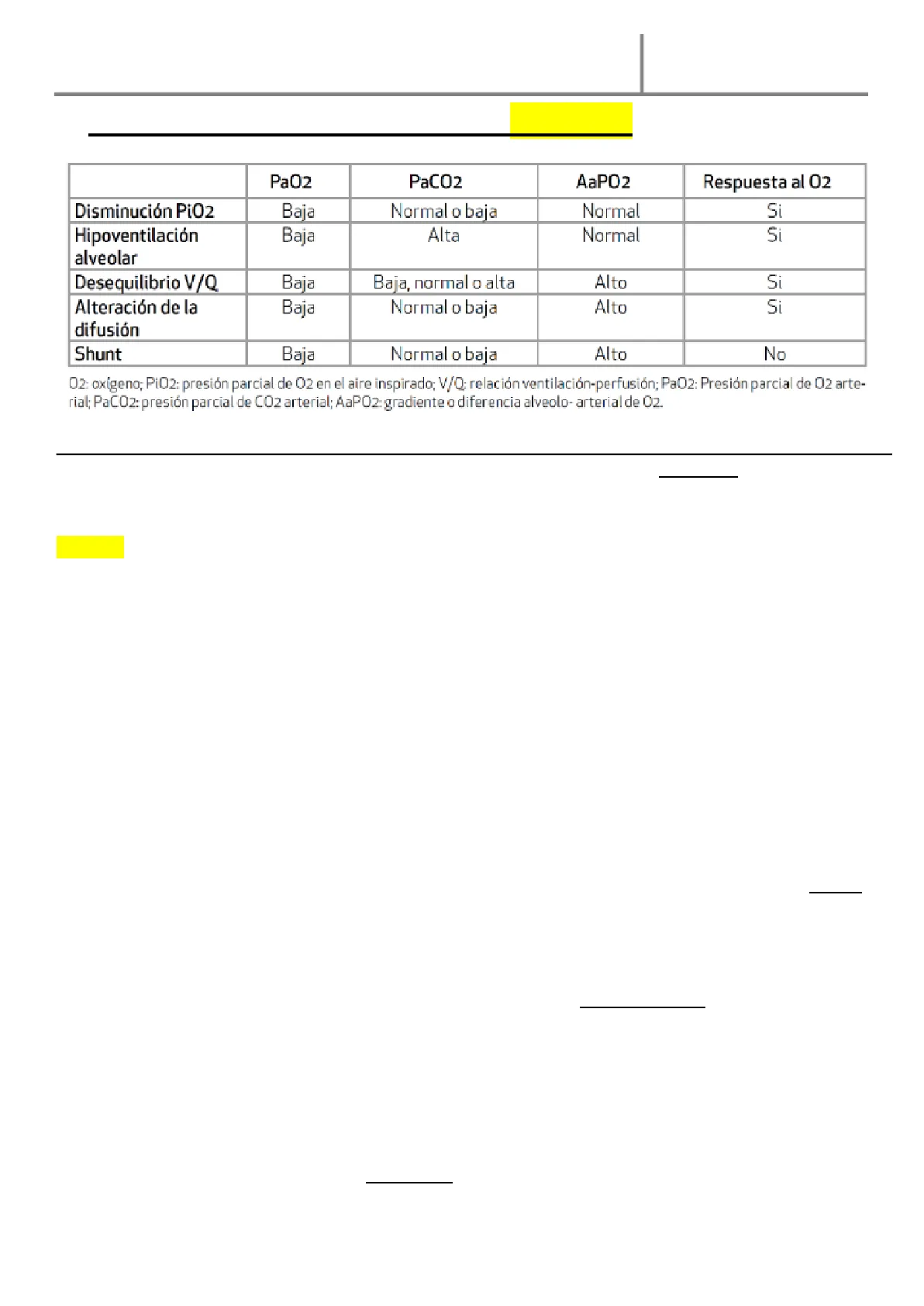
Mecanismos Fisiopatológicos
| Pa02 | PaCO2 | AaPO2 | Respuesta al 02 | |
| Disminución Pi02 | Baja | Normal o baja | Normal | Si |
| Hipoventilación alveolar | Baja | Alta | Normal | Si |
| Desequilibrio V/Q | Baja | Baja, normal o alta | Alto | Si |
| Alteración de la difusión | Baja | Normal o baja | Alto | Si |
| Shunt | Baja | Normal o baja | Alto | No |
02: oxigeno; PiO2: presión parcial de 02 en el aire inspirado; V/Q: relación ventilación-perfusion; PP rial; PaCO2: presión parcial de CO2 arterial; AaPO2: gradiente o diferencia alveolo- arterial de 02. Todos los mecanismos producen disminución de la PaO2 en sangre, es decir hipoxemia, son cinco, pero SOLO DOS PRODUCEN HIPERCAPNIA: HIPOVENTILACION ALVEOLAR Y ALTERACIÓN ENTRE LA VENTILACIÓN-PERFUSIÓN. (EX !!! ) EXAMEN. Para diferenciar estas dos, nos fijamos en el gradiente alveolo-arterial de oxígeno (AaPO2), en la hipoventilación este gradiente es normal porque el pulmón está sano, mientras que en el desequilibrio V/Q está elevado porque el parénquima y/o la perfusión pulmonar están alterados. El valor normal del gradiente para un adulto es hasta 20 mmHg. En personas ancianas, puede ser normal hasta valores de 30 mmHg. Todos se corrigen con oxígeno, menos el shunt.
Disminución de la Presión Parcial de Oxígeno en el Aire Inspirado
Causa infrecuente. Este mecanismo sucede en situaciones de altitud, hay una disminución barométrica y de la presión parcial de O2 en el aire ambiente con conservación del gradiente. Además, se puede producir en caso de que el O2 esté diluido por otros gases como el monóxido de carbono o metano, situación que se da en los incendios o en el interior de las minas. Hipoxemia ->Hiperventilación->Hipocapnia
Hipoventilación Alveolar
Son situaciones donde la ventilación disminuye. El gradiente alveolo-arterial de oxígeno (AaPO2) es normal. Las causas suelen ser extrapulmonares: enfermedad del sistema nervioso central, un tumor, una alteración a nivel del centro respiratorio, un traumatismo, una infección (ej .: meningitis), una alteración neuromuscular (ELA, Duchenne), alteración de la caja torácica (ej .: cifoescoliosis), alteración de la vía aérea superior (ej .: obstrucción de la vía aérea superior por un cuerpo extraño), alcalosis metabólica (bicarbonato aumentado, hipoventilación compensatoria), fármacos (opioides, benzodiacepinas, etc.), síndrome de hipoventilación por obesidad.
Desequilibrios de la Ventilación/Perfusión
Es el más importante ya que constituye el mecanismo más frecuente de hipoxemia en la mayor parte de enfermedades pulmonares obstructivas (EPOC), intersticiales (fibrosis pulmonar) y vasculares (hipertensión pulmonar). La existencia de desigualdades V/Q significa que la ventilación y el flujo sanguíneo no concuerdan en diferentes regiones del pulmón, resultando ineficaz el intercambio de gases. El gradiente alveolo-arterial de oxígeno (AaPO2) está aumentado. 2El grado de afectación de la ventilación y/o perfusión varía entre sus dos extremos que son:
- La existencia de un "efecto espacio muerto" en el que no existiría perfusión y la relación V/Q tiende a infinito. Por lo que el aire alveolar sería malgastado ya que no se puede intercambiar con la sangre.
- La existencia de un "efecto shunt" en el que la ventilación es nula y la relación V/Q tiende a cero.
Alteraciones de la Difusión Alveolo-Capilar
Produce insuficiencia respiratoria en fases terminales de la enfermedad y sobre todo con esfuerzos. Se ve en enfermedades como las neumopatías intersticiales: fibrosis pulmonar idiopática.
Existencia de Cortocircuito Pulmonar o Shunt
Aumento del gradiente de O2 (AaPO2) durante la respiración debido a un cortocircuito anatómico derecho-izquierdo o una perfusión continuada de unidades pulmonares no ventiladas, las cuales están ocupadas y no entra oxígeno (V/Q=0). Por tanto, hay una mezcla de sangre oxigenada y no oxigenada. En condiciones normales existe un shunt fisiológico del 2-3% del gasto cardiaco, puede verse aumentado cuando existen comunicaciones anormales entre arterias y venas. Existen shunts: intrapulmonares (fistulas arterio-venosas) o extrapulmonares (más frecuentes) por cardiopatías congénitas (defectos septales o persistencia del conducto arteriovenoso). La causa más frecuente de la existencia de un shunt es la ocupación de los alvéolos, por lo que no hay ventilación en estas unidades y la perfusión está conservada, no oxigenándose la sangre que pasa por ellos. Es el mecanismo de la neumonía, edema agudo de pulmón, hemorragia pulmonar y atelectasias. *Hay que tener en cuenta que con frecuencia los mecanismos determinantes de la hipoxemia suelen ser mixtos, siendo a veces difícil atribuir la hipoxemia a un solo mecanismo. Hay que pedir las pruebas adecuadas según el mecanismo que sospechemos.
Clasificación de la Insuficiencia Respiratoria
- AGUDA
- CRÓNICA
- CRÓNICA AGUDIZADA
Mecanismo Fisiopatológico
- DISMINUCIÓN DE LA PRESION PARCIAL DE OXÍGENO EN EL AIRE INSPIRADO
- HIPOVENTILACIÓN ALVEOLAR
- DESEQUILIBRIO VENTILACIÓN/PERFUSIÓN
- ALTERACIONES DE LA DIFUSION
- CORTOCIRCUITO O SHUNT
Gasometría Arterial
- HIPOXÉMICA, PARCIAL O TIPO1
- HIPOXEMICA E HIPERCAPNICA, GLOBAL O TIPO 2
Según el tiempo de instauración puede clasificarse en:
- IR aguda (IRA): su instauración es rápida en minutos, horas o días y se caracteriza por alteraciones en la oxigenación y en el equilibrio acido-base. Suele suceder en pacientes que no tenían patología respiratoria y sufren una neumonía o un atragantamiento con un cuerpo extraño, por lo que NO da tiempo a que se pongan en marcha los mecanismos de compensación de la IR crónica, como el aumento de secreción de eritropoyetina por el riñón. La IR aguda se tolera peor que la crónica. 3
- IR crónica (IRC): Se da en pacientes con enfermedades respiratorias crónicas (EPOC, fibrosis), se instaura de manera mas lenta y habitualmente se ponen en marcha mecanismos de compensación fundamentalmente renales (aumento de bicarbonato) para corregir las alteraciones que se producen en el equilibrio ácido-base. Puede producir el Cor pulmonale. Se produce poliglobulia.
- IR crónica agudizada (IRCA): es aquella que se produce en pacientes que tienen una IR crónica, en el curso de la cual aparece un evento (tromboembolismo de pulmón, una infección) que la descompensa.
Clasificación Gasométrica
| I.R. Hipoxémica/PARCIAL (Tipo I) | I.R. Hipercápnica/GLOBAL (Tipo II) | |
| Pa02 | ||
| PaCO2 | Normal o 1 | |
| AaPO2 | 1 | Normalof |
- INSUFICIENCIA RESPIRATORIA HIPOXÉMICA, PARCIAL O TIPO I Se define por hipoxemia (PaO2 < 60mmHg) con PaCO2 normal o disminuida (NO HAY HIPERCAPNIA). Su causa es una alteración del parénquima pulmonar (siempre pulmón patológico), por lo que el gradiente alveolo-arterial de O2 estará elevado. Es el tipo más frecuente de insuficiencia respiratoria, puede deberse a:
- Enfermedades pulmonares agudas: neumonía grave, tromboembolismo pulmonar, SDRA o edema pulmonar cardiogénico.
- Enfermedades pulmonares crónicas: su mecanismo fundamental es una alteración en la relación ventilación-perfusión (V/Q). Se incluyen en este grupo el EPOC, el asma grave o las enfermedades intersticiales difusas del pulmón.
- INSUFICIENCIA RESPIRATORIA HIPERCÁPNICA, GLOBAL O TIPO II Se define por hipoxemia acompañada de hipercapnia (PaCO2 elevada). En este tipo de insuficiencia respiratoria, el gradiente alveolo-arterial de O2 puede ser normal o estar aumentado, de forma que podríamos diferenciar:
- IR hipercapnica con parenquima pulmonar sano, también llamada "Insuficiencia ventilatoria". El gradiente alveolo-arterial de O2 es normal. Aparece en enfermedades extrapulmonares. La alteración en esta forma de IR ocurre por la toma de sedantes, enfermedades neuromusculares, alteraciones de la caja torácica u obstrucción de la vía aérea superior.
- IR hipercápnica con parénquima pulmonar patológico. Implica la alteración en los mecanismos de ventilación-perfusión, por lo que el gradiente alveolo-arterial de O2 estará elevado. Aparece en patologías como EPOC, bronquiectasias o fibrosis pulmonar.
Tipos de Insuficiencia Respiratoria
| INSUFICIENCIA RESPIRATORIA | Con hipercapnia | Sin hipercapnia | |
| Pulmón sano | Pulmón patológico | Pulmón patológico | |
| - Enfermedad neuromuscular - Enfermedad de la caja torácica - Enfermedad neurológica - Fármacos depresores del SNC | - EPOC - Bronquiectasias - Enfermedad pulmonar intersticial difusa | - EPOC - Enfermedad pulmonar intersticial difusa - Asma grave - Enfermedad pulmonar vascular - Edema pulmonar cardiogénico - SDRA |
Manifestaciones Clínicas
Lo más importante es la cianosis en la hipoxemia y las alteraciones del SNC en la hipercapnia, destacando la somnolencia diurna pudiendo llegar al coma ("coma hipercápnico"). Cuando el paciente tiene hipercapnia es porque tiene hipoventilación. La hipercapnia es el primer estímulo para estimular la ventilación, la hipoxemia es el segundo estímulo. En estos pacientes, si les administramos mucho O2, corregimos la hipoxemia, pero esto no les beneficia porque les quitamos uno de los estímulos para ventilar, por tanto, hipoventilará aún más, aumentando la hipercapnia.
Síntomas de Hipoxemia e Hipercapnia
| Hipoxemia | Hipercapnia | ||
| Incremento del Trabajo de los Músculos Respiratorios | |||
| Enfermedad de base | Hipoxemia | Hipercapnia | |
| Neurológicas | Neurológicas | Fatiga de los Músculos Respiratorios | |
| Manifestaciones Pulmonares y extrapulmonares | Cardiovasculares | Cardiovasculares | |
| · Mareo . Temblor aleteante [Flapping Tremor) * Fasciculaciones y Mioclonias · Tiraje intercostal y Aleteo nasal · Ataxia · Desincronización entre los movimientos respiratorios toraco-abdominales · Convulsiones · Alteraciones Conductuales: · Agitación psicomotriz - Alteraciones Emocionales: Apatia, Ansiedad, Agresividad · Alteración del Estado de Conciencia: . Alteración del Estado de Conciencia: | Otros Signos | - Del Nivel de Alerta o Vigilia Somnolencia, Obnubilación, Estupor y Coma - Del Nivel de Alerta o Vigilia: Somnolencia, Obnubilación, Estupor y Coma - Del Nivel de Atención: Confusión mental, pueden Ideas Delirantes - Del Nivel de Atención: Confusion mental . Alteración de las Funciones Cognoscitivas: · Alteración de las Funciones Cognoscitivas: - De la Orientación: Desorientación temporoespacial - De la Orientación: Desorientación temporoespacial - De la Percepción: Ilusiones y Alucinaciones · Depresión Centros Respiratorios medulares y Muerte * En los casos más severos Hipertensión Endocraneal (pseudotumor cerebral): Cefalea, Papiledema, Convulsiones, Coma e incluso Muerte * En fases avanzadas Bradicardia, Hipotensión arterial, Depresión de la contractilidad miocardicay Shock cardiocirculatorio · Inyección conjuntival, Piel caliente, Enrojecimiento facial, Diaforesis facial y anterotorácica, Taquicardia, Arritmias, Hipertensión arterial e Hipertensión pulmonar. · Disneasevera y Taquipnea · Cefalea · En fases iniciales Taquicardia, Arritmias, Hipertensión arterial, Hipertensión pulmonar * Enfases avanzadas Bradicardia, Hipotensión arterial e Insuficiencia Cardiaca. · Cianosis 5 |