Manejo Básico de Arritmias Cardíacas por @enfergencias
Documento de @enfergencias sobre el manejo básico de arritmias. El Pdf, un conjunto de apuntes esquemáticos, aborda la interpretación del ECG y la gestión de ritmos rápidos, ideal para estudiantes universitarios. Incluye algoritmos decisionales y diagramas anatómicos para una comprensión clara.
Ver más18 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
MANEJO BÁSICO DE ARRITMIAS
Por Carlos Blanco @ENFERGENCIAS
REVISADO 2025
INTRODUCCIÓN
En este tema vamos a aprender a interpretar una tira de ritmo. Descifrando la información que nos da el electrocardiógrafo- Identificando la arritmia que aparezca en la pantalla del monitor o en el papel milimetrado. Es imprescindible que hayas estudiado y entendido el tema "Electrofisiología Cardiaca". En las próximas lineas vamos a valorar arritmias con paciente "CON PULSO", pero a veces en una situación hemodinámica grave. Te recomiendo que mientras estudias estos apuntes, temas al lado el documento: "arritmias al grano" para saber en qué punto del algoritmo te estas ubicando.
De manera general decimos que existen dos tipos de arritmias:
- Arritmias Con Pulso: tambien llamadas arritmias periparada, y son las más frecuentes.
- Arritmias Sin Pulso: se encuadran en el contexto de una parada cardíaca. Entonces hablamos de Soporte Vital Avanzado. (Ver tema Algoritmos SVA)
Estas son las pautas básicas para leer una tira de Ritmo. para poder empezar con este tema.
- Comprobar si hay actividad eléctrica. ¿ Está conectado correctamente el monitor? ¿ La pantalla muestra actividad eléctrica? ¿ Es organizada? ¿ Es un ritmo de parada?
Carlos Blanco Página 1 de 18 @enfergencias
- F.A.R.
- F = FRECUENCIA
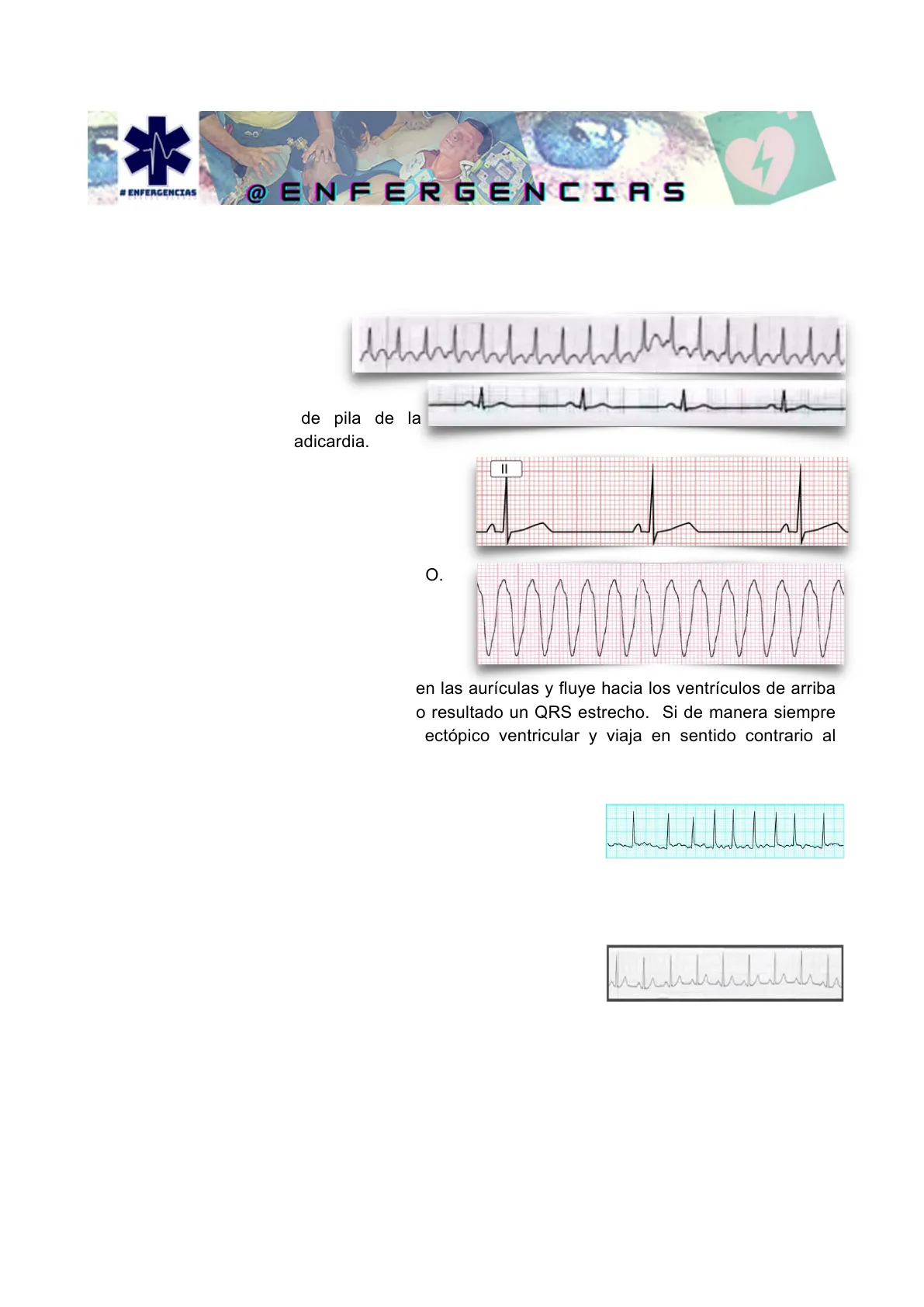
Taquicardia > 100 ppm. Bradicardia < 60 ppm.
Ya tenemos el nombre de pila de la arritmia Taquicardia ... o Bradicardia.
- A = ANCHURA
QRS < 12 seg. (3 cuadritos) -> ESTRECHO. QRS > 12 seg. (3 cuadritos) -> ANCHO. = Por regla general si el estímulo nace en las aurículas y fluye hacia los ventrículos de arriba abajo y de derecha a izquierda, dará como resultado un QRS estrecho. Si de manera siempre patológica, el estímulo nace en un foco ectópico ventricular y viaja en sentido contrario al habitual (mas lento) hacia arriba hasta estimular las aurículas, el QRS se ensanchará por esa lentitud.
- R = RITMO/REGULARIDAD: El ritmo será regular cuando los QRS están a la misma distancia unos y otros. Será Irregular si los QRS no están a la misma distancia.
- Relación entre P-QRS Cada P debe ir seguida de un QRS, sino es así se trata de algún tipo de Bloqueo AV. En cuyo caso se analizarán el número de "P" o la relación que existe entre la P y los QRS, es decir, si se distancian, si conducen o no conducen. El intervalo P-R debe durar entre 0,12 y 0,20.
Carlos Blanco Página 2 de 18 @enfergencias
CLASIFICACIÓN DE LAS ARRITMIAS
Con todo lo anterior podremos determinar el tipo de arritmia que hay en nuestra tira de ritmo.
RITMOS RÁPIDOS
¿Estable o Inestable?
- QRS < 0,12 seg (< 3 cuadritos) Taquicardia supraventricular.
- Regulares (la estimulación viene de arriba abajo)
TAQUICARDIA (> 100 lpm)
- QRS ≥ 0,12 seg Taquicardia ventricular. (la estimulación viene de un foco ectópico ventricular)
- Fibrilación auricular (más típicas)
- Irregulares Torsades de Poines -> asociado a QT largo.
RITMOS LENTOS
¿Estable o Inestable?
- Bloqueo AV 1er Grado.
BRADICARDIA (< 60 lpm)
- Bloqueo AV 2º Grado.
- Tipo 1.
- Tipo 2.
- Bloqueo AV 3er Grado (completo).
Ah ... vete tomando nota de esto: SI LA ARRITMIA TE CREA AVERSIÓN ... APLICA UNA CARDIOVERSIÓN. CARLOS BLANCO 2012 @ Tras R y antes de T
Carlos Blanco Página 3 de 18 @enfergencias
Algoritmo de Arritmias Periparada
RITMOS RÁPIDOS
Valoración de la Arritmia
- Valorar el estado del paciente y analizar la tira de ritmo. Evaluar A - B - C - D - E. Asegurar aporte de O2 y vía venosa. El oxígeno porque seguramente tenga hipotensión o una falta de perfusión tisular. Sólo si la Sat O2 es <90%. La vía venosa para introducir medicación y reponer el volumen (para aumentar TA y perfusión tisular).
Monitorización/ECG de 12 derivaciones ->para ver todas las caras del corazón. En busca de isquemias, alteraciones en la conducción, alteraciones del ritmo.
Taquicardia EUROPEAN RESUSCITATION COUNCIL
EVALUAR con el enfoque ABCDE
¿Características que amenazan la vida?
- Administrar oxígeno si SpO2 < 94% and obtain IV access
- Shock Si no hay éxito:
- Monitor ECG, TA, SpO2. ECG de 12 derivaciones
- Síncope
- Identifica y trata las causas reversibles
- Isquemia miocardica
- Amiodarona 300 mg IV en 10-20 min, o procainamida 10-15 mg/kg en 20 min; (p.ej. alteraciones hidroelectrolíticas, hipovolemia
- Fallo cardiaco severo
- Repetir descarga sincronizada
NO
¿QRS estrecho (<0.12 S) ESTABLE
Busca ayuda de experto
QRS ancho
¿Ritmo regular?
Regular
QRS estrecho
¿Ritmo regular?
Irregular
Maniobras vagales
Irregular
Si inefectivas
Probable fibrilación auricular: Control ritmo con betabloqueantes o diltiazem
- Tratar como complejo estrecho si hay FA con bloqueo de rama
Adenosina (si no pre-excitación)
- 6 mg. Bolo IV rápido
- Considerar digoxina o amiodaron si evidencia de fallo cardiaco
- Si inefectivo administrar 12 mg
- Anticoagulación si duración > 48h
- Si inefectivo administrar 18 mg
- Monitor ECG continuamente
urge Has y Emer G
¿QRS estrecho?
Fuente Verapamilo, diltiazem, o beta-bloqueantes
Si inefectivo
cla Urgencias y Emergencias®
Descarga sincronizada hasta 3 intentos
Carlos Blanco Página 4 de 18 @enfergencias
GUIDELINES 2021
Cardioversión sincronizada hasta 3 intentos
SI
- Sedacion OR anestesia si consciente
INESTABLE
- Administrar 2g de magnesio en 10 min si hay torsión de puntas
Si inefectivo
¿QRS ancho?
Procainamida 10-15 mg/kg IV en 20 min, o Amiodarona 300 mg IV en 10-60 min
TAQUICARDIA INESTABLE
Cuando me enfrento a mi paciente con taquicardia lo primero que debemos percatarnos es si hay .... ¿ Signos Adversos?
- ¿ Qué entendemos por un paciente inestable ?: Es aquel paciente que presenta una serie de signos adversos:
- Hipotensión/ Shock, Insuf. Cardiaca (originados por la arritmia)
- Síncopes/alteración de la consciencia.
- Cortejo vegetativo
- Dolor anginoso, frecuencias excesivamente rápidas.
Si tenemos delante a un paciente inestable, es decir la arritmia le está matando. Debemos ser tan agresivos con la arritmia, como esta lo es con la persona. La manera más contundente para normalizar un ritmo cardiaco acelerado es mediante una Cardioversión Eléctrica. Pincha aquí y aquí SCAN ME "Si la arritmia te crea aversión aplicale una Cardioversión"
Todo paciente con taquicardia inestable requerirá de manera inmediata una CARDIOVERSIÓN SINCRONIZADA. Esto es una desfibrilación convencional solo que previamente a la descarga debemos configurar el monitor pulsando el botón "SINC". Con eso conseguimos que el desfibrilador se sincronice con el ritmo del paciente para no descargar sobre la onda "T", que es un momento crítico para el ciclo cardiaco. Antes de Cardiovertir asegúrate que el paciente esta dormido. Aplicamos sedo-analgesia: 3-5 mg Midazolam según el peso del paciente o 0,1 mg/Kg de Etomidato (si hipotensión severa) y 1/3 de ampolla de Fentanilo, valorar si es necesaria más sedación y si está totalmente dormido o requiere más dosis (recuerda dejar hacer efecto a los fármacos). Ya que el procedimiento es sumamente doloroso. Una vez que el paciente revierte a ritmo sinusal y lo mantiene, podemos revertir la sedoanalgesia o simplemente dejar que vaya despertando (Etomidato).
Si con tres cardioversiones no se consigue pasar a ritmo sinusal o lo alcanza pero en breve vuelve a la taquicardia. Podemos pensar en un problema electrolítico. Deberíamos conseguir un perfil bioquímico y gasometría para tratarlo lo antes posible. Mientras tanto se puede inyectar Amiodarona (Trangorex) 300 mg IV en 100 SG (20 min) + Amiodarona 900 mg IV en 24 horas
Precauciones para Cardiovertir:
- Pulsar el botón "SINC"
- Asegurar una correcta Sedo-Analgesia.
Carlos Blanco Página 5 de 18 @enfergencias
- Ten a mano material para ventilar o Aislar la vía aérea.
- Antagonista de BZD -> ANEXATE (Flumazenilo) Antagonista de Opiáceos > Naloxona
TAQUICARDIA ESTABLE
SI NO tiene signos adversos -> Taquicardia Estable
Se trata de un paciente ESTABLE, por lo que tenemos tiempo para valorar la tira de ECG detenidamente. Así identificaremos de qué arritmia se trata. La situación nos permite recrearnos en el diagnóstico y valoración exhaustiva de la tira de ritmo.
Recuerda la regla F-A-R. Ya sabemos que es un ritmo rápido pero debemos saber si tiene un QRS ancho (> 0,12 sg 3 cuadritos ) o estrecho (<0,12 sg 3 cuadritos).
En caso de que veamos los QRSs anchos consideraremos que esta taquicardia es de origen ventricular. Si es estrecho lo consideraremos de origen auricular.
Escepción: Algunas veces las Taquicardias de QRS ancho realmente no son ventriculares, sino que son Supraventriculares pero se ensancha el QRS por dos motivos:
- Bloqueo de RAMA.
- WPW (Sd. De Wolf-Parkinson-White)
Block of left main bundle branch or block of left anterior and posterior fascicles Right bundle branch Electrical vector directed toward left ventricle as is normal, but delayed and prolonged Wide QRS complex ( =0.12 second), with ST depressions and inverted T waves. particularly in leads I. aVL. V. and V.
Bloqueo de Rama: La inervación de los ventrículos se produce fundamentalmente a través de dos "nervios". La rama izquierda y la derecha para el ventrículo respectivamente. Cuando una de estas ramas no conduce correctamente, su ventrículo tiene que ser estimulado por la rama contraria, ya con cierto retraso. Por eso en el trazado del electro ensancha el QRS. Porque tarda más en despolarizarse ese ventrículo.
WPW: En el caso del Wolf Parkinson White. A parte de la estimulación habitual a través del nodo A-V. Hay una vía de acceso añadida de la corriente eléctrica entre las aurículas y lo ventrículos. Por ahí el estímulo coge un atajo y se anticipa a la estimulación fisiológica. Por eso en el trazado se ve una onda Delta que ensancha el QRS.
Carlos Blanco Página 6 de 18 @enfergencias
TAQUICARDIAS DE QRS ESTRECHO
Ya hemos visto como las taquicardias pueden ser Supraventriculares si tienen un QRS estrecho y como sospecharemos un origen ventricular si tienen un QRS ancho.
Ahora vamos a centrarnos en las Taquicardias de QRS Estrecho.
TAQUICARDIAS QRS Estrecho <0,12 sg. (Taq. Supraventriculares) < 3cuadritos Stan Laurel
Como hemos comentado anteriormente se caracterizan por tener un origen auricular. Vamos a decir que es más fisiológico que las ventriculares. Las vamos a llamar de manera general Taquicardias auriculares de QRS estrecho. Dentro de las T. Auriculares QRSE podemos distinguir las que sean Regulares e Irregulares.
Taquicardias Auricular de QRS Estrecho Regulares:
- Taquicardia sinusal (no patológico)
- Taquicardia supraventricular paroxística.
- Flutter auricular
- Taquicardia Sinusal: No es patológica pero clásicamente se explica en este grupo para luego poderla distinguir bien de la supraventricular. El paciente presentará taquicardia sinusal, en multitud de situaciones como una respuesta fisiológica normal. Por ejemplo: cuadros febriles, ejercicio físico, estados de ansiedad, etc. Al ser sinusal tiene todas sus ondas y ritmo correcto. Tiene Ps (positivas en II y aVF) seguidas de su QRS a una distancia normal (<0,20), QRSs estrechos y es Regular.
- Taquicardia supraventricular (TSV): Vamos a decir que es muy similar a la sinusal, solo que le faltan las ondas P y es más rápida. La frecuencia es tan rápida (hasta 250 ppm) que pierde las ondas P que quedan tapadas por los QRSs. El ritmo es Regular. El motivo de esta taquicardia puede estar en problemas de conducción del estímulo desde las aurículas a los ventrículos. A veces como en el caso de las taquicardias intranodales es el propio nodo AV que conduce ese estímulo de manera defectusosa. Volviendo a estimularse a si mismo una y otra vez lanzando estímulos hacia los ventrículos (efecto rotonda). En el caso de la estimulación por vías accesorias como en el WPW, la estimulación puede tener rutas anómalas y provocar bucles de estimulación aurículo-ventricular (preexcitación). Ver este video para entender el Sd. De WPW. Pincha aquí o escanea el QR
daha M - conejo 2 bloques rama- 9 PSV c/ QRSa. 179 +helado SCAN ME
Carlos Blanco Página 7 de 18 @enfergencias
En V1 vemos Wolf- Parkinson- White oudo Lideltas PR ORS