Papillomavirus: struttura, genoma, ciclo replicativo e patogenesi
Documento dall'Università sul Papillomavirus (HPV), che esplora la sua struttura, il genoma e il ciclo replicativo. Il Pdf illustra la patogenesi, le manifestazioni cliniche e i meccanismi di oncogenesi, con un focus sulla biologia per studenti universitari di Biologia.
Mostra di più8 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
PAPILLOMAVIRUS
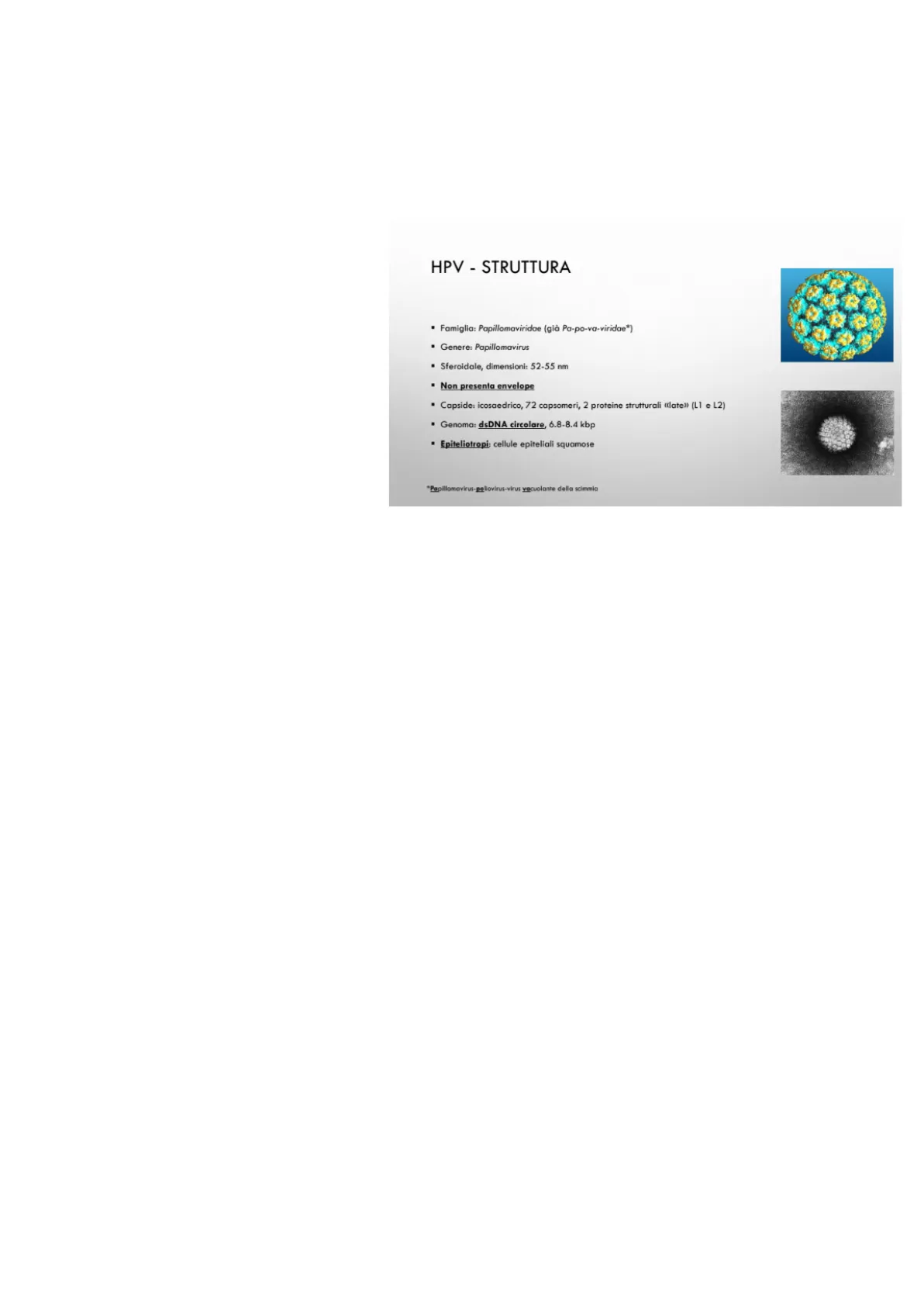
Il professore inizia la lezione riprendendo da alcuni concetti definiti alla fine della scorsa. Il Papillomavirus (HPV) è un virus a DNA circolare, ha forma sferica dalle dimensioni di 52/55 nm, questo giustifica la sua organizzazione genetica (embricatura). Non possiede envelope, quindi non si libera dalla cellula ospite mediante gemmazione. Dall'osservazione del virus mediante cristallografia, si può notare come siano presenti due proteine L1 (major) e L2(minor).
HPV - STRUTTURA
- Famiglia: Papillomaviridae (già Pa-po-va-viridae*)
- Genere: Papillomavirus
- Sferoidale, dimensioni: 52-55 nm
- Non presenta envelope
- Capside: icosaedrico, 72 capsomeri, 2 proteine strutturali «late)) (L1 e L2)
- Genoma: dsDNA circolare, 6.8-8.4 kbp
- Epiteliotropi: cellule epiteliali squamose
"Papillomavirus-paliovirus-virus vacuolante della scimmia Le sue caratteristiche strutturali sono: - Ha una forma sferoidale; - Le sue dimensioni sono ridotte (52-55 nm) e influenzano anche quelle del genoma; - È un virus nudo, ovvero non presenta envelope, pertanto il capside è a diretto contatto con l'ambiente esterno; - Il capside ha una forma icosaedrica, formato da 72 capsomeri costituiti da 2 proteine strutturali: L1 e L2 (in cui L sta per "late"). Il fatto che siano solo 2 rende conto della semplicità del virus; - È epiteliotropo, ovvero ha come bersaglio le cellule degli epiteli squamosi stratificati cheratinizzati (cute) e non cheratinizzati (mucose della bocca, vie aeree superiori, zone genitali e canale anale) oppure anche epiteli semplici (monostratificati). La scelta della mucosa o della componente epiteliale dipende dal diverso tipo di genoma presente nei diversi tipi di HPV. La maggior parte dei virus possiedono un genoma che attacca gli epiteli. Si riconoscono 16 genomi differenti di virus e 160 genotipi. - È specie-specifico. Per identificare a livello clinico il tipo specifico di HPV, si procede con un'analisi della tipizzazione genomica (in particolar modo si ricercano i geni L1,E6 ed E7) e se si nota che l'omologia è del 90% , allora faranno parte dello stesso tipo; saranno dello stesso sottotipo se l'omologia è compresa fra il 90 e 100%.
GENOMA
Il genoma è embricato e circolare. L'embricatura è funzionale: la stessa sequenza di piccole dimensioni è letta più volte perché fa parte di geni diversi, questa sua organizzazione dipende dal fatto che il genoma è costituito da un quantitativo ridotto di basi (circa 8.000pb) I geni sono organizzati in geni LATE (compaiono nelle ultime fasi del ciclo di replicazione, codificano per le proteine del capside) e geni EARLY (quest'ultimi presenti in numero variabile, non sempre si conosce il suo uso biologico nella cellula).
1 I geni early sono i seguenti: - E1: si occupano di replicazione del DNA virale mantenendolo in forma episomale (forma libera nel citoplasma) - E2: regola la trascrizione del DNA virale, inibisce il promotore di E6/E7. L'inibizione del promotore: questo accade quando abbiamo il processo di integrazione del virus virale in quello della cellula ospite, che avviene proprio nelle regioni in corrispondenza del gene E2. L'infezione da HPV sfocia nell' insorgenza della patologia solo quando il DNA virale si lega al DNA della cellula ospite. L'obiettivo a livello clinico è capire è avvenuto appunto l'integrazione. L'attivazione di E6 e E7 determina la patologia in quanto porta alla produzione di proteine coinvolte nel processo di oncogenesi. - E3, E8: funzione ignota, non conservati in tutti i genotipi HPV - E4: espressa tardivamente, si associa al citoscheletro di cheratina, facendolo collassare e facilitando la liberazione della progenie virale, permette una maggiore diffusione del virus nelle cellule che sono state infettate. Questo determina uno spread della diffusione virale, partecipa nelle fasi finali del processo replicativo. - E5, E6, E7: coinvolte nella trasformazione neoplastica cellulare. Fra il gene E5 e L2 ci sono delle catene di poli A che sono coinvolte nei processi di regolazione della replicazione del virus stesso. I geni late codificano per proteine L, componenti il capside virale: - proteina L1: proteina capsidica maggiore (90% peso secco capside) - proteina L2: proteina capsidica minore
CICLO REPLICATIVO DEL HPV
HPV - REPLICAZIONE
- Ciclo replicativo simile a quello visto per Herpesviridae
- Replicazione strettamente dipendente dalle fasi di differenziamento dell'epitelio pluristratificato squamoso (difficile isolamento HPV in vitro)
- A seguito di soluzioni di continuo/traumi HPV raggiunge gli strati basali dell'epidermide («impianto») del virus)
- Strato basale: penetrazione e scapsidazione - DNA rimane episomale - 1 replicazione/divisione cellulare (basso n copie DNA virale) - espressione E6-E7 con induzione proliferazione cellule infette
- Migrazione verso l'alto (strato spinoso e granuloso) delle cellule infette: induzione E1-E2-E4-E5 per sintesi DNA virale
- Negli strati superficiali (granuloso e corneo): sintesi L1, L2 - assemblaggio virioni - rilascio progenie virale (desquamazione dello strato corneo) favorito da E4
n proteins . 5 proteins 0 r proteins ANA HV716 Progrey DNA DNA replication Perental DNIA Rilascio del virus E4 E4/L1 Incapsidamento E E7/E4 Amplificazione genomica ER ENEL LE.NA E7 Proliferazione Mantenimento del genoma B 2Il professore introduce la spiegazione del ciclo replicativo del virus affermando che l'immagine da lui utilizzata per la spiegazione non rispecchia completamente la realtà in quanto viene mostrato un virus che tende a creare una struttura ciclica del genoma, quando in realtà è già ciclico. Per la descrizione del ciclo replicativo lo sbobinatore ritiene che l'argomento è sato trattato in maniera più esplicativa l'anno precedente. In seguito è allegata la spiegazione, con aggiunta di particolari spiegati quest'anno, assenti nella spiegazione della sbobina dell'anno precedente. Il meccanismo di replicazione consiste in: - Inizialmente c'è l'impianto di HPV nelle cellule staminali presenti nello strato basale delle cellule dell'epidermide. Questo solitamente avviene in seguito ad un evento traumatico, fisico (oggetti acuminati) o interruzioni della cute (epitelio non più integro), pertanto è dovuto ad un contatto diretto con superfici contaminate. Il processo infettivo è facilitato da cute non integra. In seguito, il virus penetra nella cellula mediante uncoating (cioè "espoliazione" del capside con fuoriuscita del genoma e si introduce nel nucleo tramite un poro nucleare dell'involucro). Contemporaneamente abbiamo la liberazione della proteina VHS che serve per degradare gli mRNA cellulari (spegnimento dell'attività della cellula ospite). Il processo di accompagnamento del capside a livello del poro nucleare è permesso dalla proteina VP16; Viene utilizzata una RNApol di tipo 2 per la produzione di 2 tipi di proteine (early e late) - Nello strato basale l'infezione è caratterizzata da un lento ciclo biologico, nel quale vi sono circa 10/80 copie di DNA virale episomale in quanto le unità virali si replicano contemporaneamente alla cellula ospite. Questo determina l'espressione di E6 ed E7, che inducono la proliferazione e differenziamento delle cellule infette; - Grazie alla differenziazione le cellule infette migrano verso gli strati superiori dell'epidermide (strato spinoso e granuloso), nei quali vi è l'induzione di E1, E2, E4 ed E5, i geni early deputati alla sintesi di DNA virale. Pertanto si passa dalla proliferazione cellulare all'ampliamento genomico (fase potenzialmente oncogenica); - Negli strati superficiali dell'epidermide (strati granuloso e spinoso) hanno luogo l'aumento del numero di copie del genoma di HPV e la sintesi di L1 e L2, quindi del capside; questa fase viene perciò chiamata incapsidamento (che comprende anche l'assemblaggio). In sostanza, vengono assemblati numerosi virioni e il titolo virale arriva fino al migliaio di unità per cellula; - La liberazione del virus avviene nello strato corneo dell'epidermide per desquamazione. Consiste nel collasso della membrana cellulare per una massiccia sintesi di cheratina, operata dall'interazione della proteina di E4 con il citoscheletro sottomembranoso della cellula infettata. Il collasso facilita la liberazione del virus. Durante il processo replicativo si assiste ad una iperplasia, aumento del numero di cellule dell'epidermide che determina la formazione di verruche e papillomi, manifestazioni cliniche specifiche della malattia stessa. Domanda: l'oncogenesi è facilitato da compromissione del sistema immunitario dell'ospite? Risposta: sicuramente il processo di oncogenesi è determinato da immuno-compromissione che è uno dei cofattori, insieme sicuramente all'esposizione ai raggi solari e presenza di altre malattie. È una patologia multi-step (ci sono varie situazioni per far sì che si manifesti la patologia).
PATOGENESI
La trasmissione avviene per contatto diretto, su un epitelio non integro (epitelio monostratificato, pluristratificato, cheratinizzato e non). Un coilocita è una cellula epiteliale squamosa che ha subito una serie di modificazioni strutturali, che si manifestano come risultato di un'infezione della cellula da parte di HPV. Le modificazioni sono a carico del citoplasma (che risulta avere volume maggiore) e a carico del nucleo: - ipercromasia (nucleo risulta essere più scuro, causato da elevata attività metabolica) - granuli di cromatina grossolani - variazioni nelle dimensioni (ingrossamento) e nella forma del nucleo
- Le alterazioni nucleari si accompagnano ad "aloni" citoplasmatici, formati da vacuoli perinucleari e causati da E5 a localizzazione reticolo-endoplasmatica
- Le alterazioni nucleari con l'alone perinucleare associato prendono il nome di "atipia coilocitica".
HPV - MANIFESTAZIONI CLINICHE
Lesioni benigne CUTANEE:
- verruche comuni o volgari: papule (hanno colori differenti) bianco-grigiastre/brune, piatte/rilevate, localizzate sulle mani (aree dorsali e periungueali)
- verruche piane: papule rossastre (viso e mani). Inizialmente e principalmente sul viso
- verruche plantari e palmari. Sulla pianta dei piedi, difficilmente sul dorso del piede
Le manifestazioni benigne cutanee sono causate principalmente da HPV di tipo 1/2/3/4/7 - epidermodisplasia verruciforme (in soggetti geneticamente predisposti): lesioni su tutto il corpo (HPV5-8, quindi 9, 12, 14, 15, 17, 19, 20); in presenza di cofattori (esposizione a luce e sole), può evolvere in carcinoma a cellule squamose Quest'ultima è una manifestazione che determina la sindrome di Lewandowsky-Lutz, definita anche come sindrome dell'uomo albero. Il professore prosegue con la lezione parlando di un caso eccezionale di un Pakistano che ha manifestato tale malattia. A determinare questa manifestazione clinica è sicuramente una base genetica, ma anche altri cofattori come irraggimento che determinano una manifestazione clinica del genere. È una condizione rara, ci sono stati solo 4 casi fino ad ora in tutto il mondo.
TRASMISSIONE A LIVELLO CUTENEO delle lesioni benigne:
- contatto diretto o con superfici contaminate
- autoinoculazione
Lesioni benigne MUCOSALI: si manifesta principalmente con la classica manifestazione cutanea a cresta di gallo. Le lesioni benigne mucosali sono causate principalmente da HPV 6 e 11 - condilomi, acuminati (consistenza molle) e piani (modestamente rilevati), a localizzazione anale (ano, retto) o genitale (pene, uretra, genitali femminili) - localizzazioni meno frequenti: respiratoria, congiuntivale, orale
TRASMISSIONE:
4