Carcinoma esocrino del pancreas: anatomia, epidemiologia e terapia
Documento sul K Pancreas Esocrino. Il Pdf, un set di appunti universitari di Biologia, esplora il carcinoma esocrino del pancreas, trattando anatomia, epidemiologia, fattori di rischio, classificazione e vie di diffusione, fino alle strategie terapeutiche.
Mostra di più9 pagine
K PANCREAS ESOCRINO
➢ Cenni di anatomia
- Il pancreas è una ghiandola eso-endocrina a localizzazione retroperitoneale disposta posteriormente allo
stomaco; entra in rapporto con i grossi vasi, la C duodenale e la milza. Il pancreas è formato da 4 porzioni (testa,
collo, corpo e coda) e possiede due do, il doo principale o di Wirsung e il doo accessorio o di Santorini, che
sboccano nel duodeno
- Il pancreas svolge due principali funzioni:
1) secrezione esocrina per la digesone del cibo
2) secrezione endocrina per la regolazione metabolica
- Istologicamente il pancreas è caraerizzato da acini esocrini intervalla da isolo endocrini (2% del parenchima
pancreaco), le cosiddee isole di Langherans che contengono un gruppo di cellule endocrine-secernen
eterogenee: cellule α (glucagone), cellule β (insulina), cellule δ (somatostana), cellule PP (polipepde
pancreaco), cellule D1 (VIP, polipepde intesnale vasoavo)
- Il pancreas esocrino è organizzato in acini, ogni acino è costuito da cellule acinari (contenen i granuli di
zimogeno → enzima inavo) che sono connesse araverso le cellule centro-acinari (probabili progenitori delle
cellule acinari e duali) alle cellule duali (secernono acqua ed eleroli) che formano i duuli pancreaci. Le
dierenze morfo-funzionali tra le cellule acinari e quelle duali è fondamentale nell’origine dei carcinomi
pancreaci
- L’irrorazione del pancreas dipende dall’arteria pancreaco-duodenale superiore, dall’arteria splenica e dall’arteria
pancreaco-duodenale inferiore
- L’innervazione è a carico del sistema nervoso autonomo. Le bre simpache pre-gangliari originano nei
mielomeri toracici, mentre le bre parasimpache derivano dal nervo vago e dai nervi parasimpaci del plesso
celiaco. L’interessamento da parte di una neoplasia pancreaca del ganglio celiaco può essere causa di problemi
algici di parcolare rilevanza
➢ Epidemiologia
- Nel 2017 in Italia il tumore del pancreas rappresentava circa il 3% di tue le nuove diagnosi di neoplasie. Ad oggi
l’incidenza si dimostra in crescita, soprauo nel sesso maschile
- Nonostante la bassa incidenza rispeo a tu i tumori, tale neoplasia rappresenta la quarta causa di morte nelle
donne e la sesta negli uomini
- La prognosi è decisamente infausta: la sopravvivenza a 5 anni è dell’8%, mentre quella a 10 anni è del 3%. Ques
da fanno purtroppo riferimento al fao che la neoplasia viene nella maggior parte dei casi diagnoscata
tardivamente quando la malaa ha già interessato struure vicine al pancreas oppure il paziente presenta già
metastasi a distanza (al momento della diagnosi sono presen metastasi ai linfonodi nell’80/90% dei casi)
➢ Faori di rischio
- I faori di rischio che aumentano il rischio di sviluppare una neoplasia pancreaca sono molteplici
- Il fumo di sigarea è il faore di rischio maggiormente associato al cancro del pancreas: esso è responsabile del
20/30% dei casi nel sesso maschile e del 10% dei casi nel sesso femminile. In sostanza il rischio per i fumatori è
2/3 volte maggiore rispeo ai non fumatori; generalmente con la sospensione del fumo questo rischio
diminuisce, anche se lentamente
- Altri faori di rischio sono:
• obesità
• ridoa avità sica (sedentarietà)
• elevato consumo di grassi saturi
• mancanza di ee protevi che derivano dal consumo di frua e verdura
• consumo di alcool che ha tossicità direa sul pancreas
- Le patologie d’organo associate alla comparsa di neoplasia sono:
• pancreate cronica (+10 volte il rischio)
• diabete mellito (+1,5/2 volte il rischio)
• pregressa gastrectomia (+3/5 volte il rischio)
- Tra i faori geneci associa va soolineato come alcune sindromi tumorali familiari sono associate ad un
aumentato rischio di sviluppare cancro pancreaco:
• la sindrome di Peutz-Jeghers è quella che predispone maggiormente a cancro pancreaco (tale sindrome
aumenta il rischio di 100 volte)
• in caso di sindrome familiare con nevi apici mulpli e melanoma il rischio è 20/30 volte maggiore
• in caso di mutazioni germline di BRCA2 la suscebilità alla malaa è 3/10 volte aumentata
• in caso di pancreate ereditaria la probabilità di sviluppare il tumore è 10 volte maggiore
• la sindrome di Lynch è anch’essa associata alla patologia tumorale
➢ Anatomia patologica
- Macroscopica: nella maggior parte dei casi i tumori insorgono dalla testa e dal corpo uncinato
- Microscopica: nel 90% dei casi l’origine è dalle cellule di rivesmento dei do pancreaci, il 10% restante origina
invece dalla componente acinosa
- La neoplasia pancreaca si caraerizza per la presenza di una massa tumorale in cui la componente ava è
parcolarmente piccola. Questo perché questa malaa è in grado di smolare e mantenere un’ampia area di
ogosi peri-tumorale intrappolata in un’abbondante matrice brosa che nell’insieme funge da microambiente
protevo nei confron della patologia. Questa sorta di barriera rappresenta un vero e proprio meccanismo di
difesa del tumore che rende dicile anche il traamento farmacologico
➢ Classicazione delle neoplasie epiteliali del pancreas
- In maniera semplicata le neoplasie epiteliali del pancreas vengono disnte in:
• adenocarcinoma duale (istopo più frequente, circa 80%)
• varian dell’adenocarcinoma duale (5%)
• cistoadenoma sieroso (1%)
• cistoadenoma mucinoso (1%)
• neoplasia intraduale papillare mucinosa (5%)
• carcinoma a cellule acinari (1%)
• pancreatoblastoma (1%)
• neoplasia solida-pseudopapillare (1%)
• neoplasie neuroendocrine (5%) → prognosi migliore rispeo a tue le altre forme
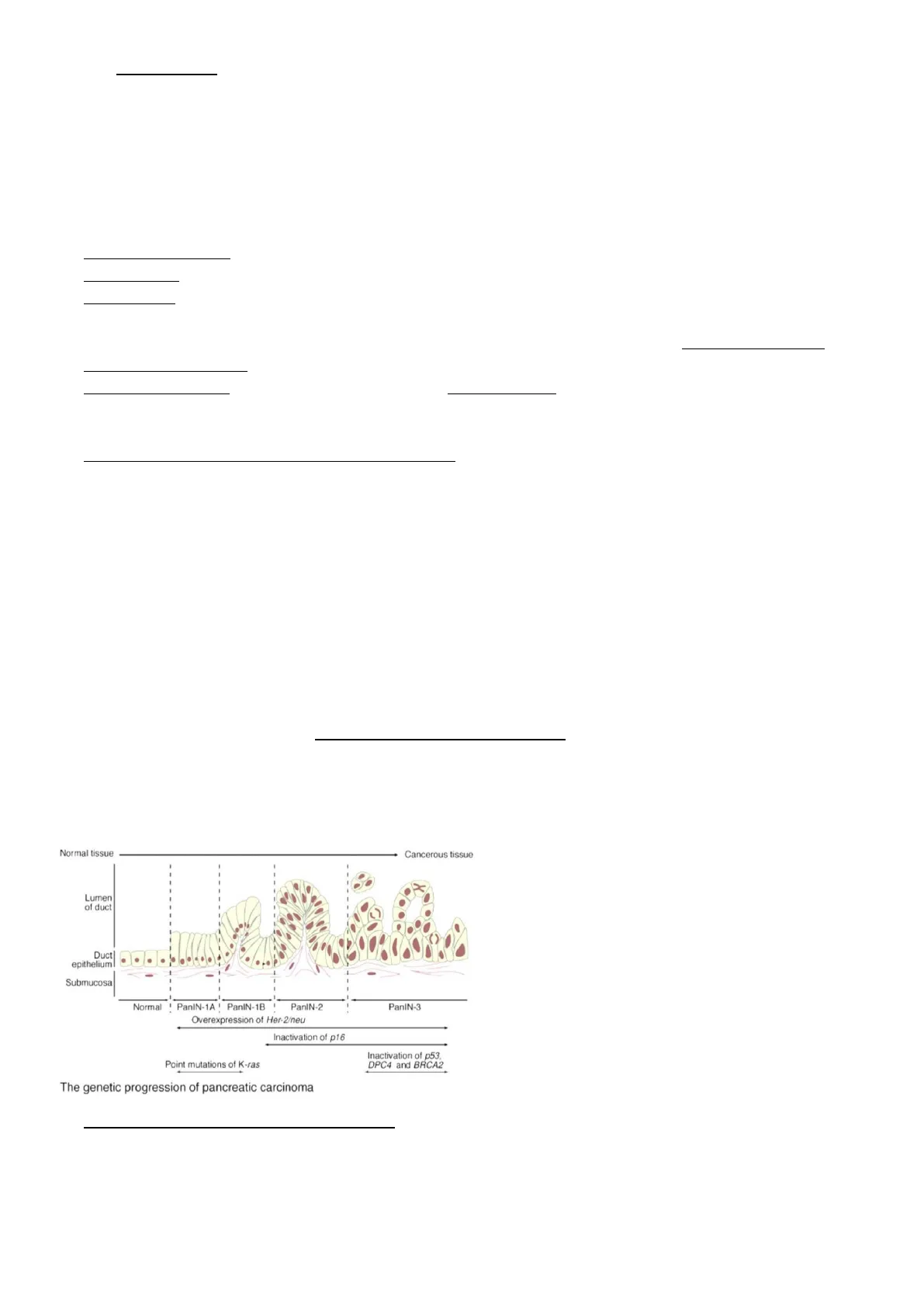
- In riferimento all’adenocarcinoma cisco, la cancerogenesi è caraerizzata da un processo mulstep che parte da
una neoplasia benigna, la PanIN (neoplasia pancreaca intraepiteliale), che può evolvere ad adenocarcinoma. La
PanIN rappresenta quindi una lesione precancerosa. In parcolare: accumulo progressivo di mutazioni + rilascio
di citochine pro-inammatorie da parte dei macrofagi del microambiente tumorale → trasformazione
dell’epitelio pancreaco (meccanismo di riprogrammazione) → formazione di cellule ductal-like → lesioni
tumorali benigne precancerose → neoplasia maligna
➢ Vie di diusione della neoplasia pancreaca
- Invasione locale degli organi viciniori
- Via linfaca
- Diusione peri-neurale per coinvolgimento del ganglio celiaco
- Diusione peritoneale che può favorire l’insorgenza di un quadro di carcinosi peritoneale → incarceramento dei
visceri e alterazioni della molità intesnale
Tra le alterazioni che caraerizzano la
progressione molecolare nell’adenocarcinoma
duale si può osservare come l’over-espressione
di HER2/neu, le mutazioni punformi di K-RAS e
l’inavazione di p16 costuiscono dei fenomeni
molto precoci. Al contrario l’inavazione di p53
e le mutazioni somache di BRCA2 si vericano
più tardivamente
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Cenni di anatomia del pancreas esocrino
K PANCREAS ESOCRINO
- Il pancreas è una ghiandola eso-endocrina a localizzazione retroperitoneale disposta posteriormente allo stomaco; entra in rapporto con i grossi vasi, la C duodenale e la milza. Il pancreas è formato da 4 porzioni (testa, collo, corpo e coda) e possiede due dotti, il dotto principale o di Wirsung e il dotto accessorio o di Santorini, che sboccano nel duodeno
- Il pancreas svolge due principali funzioni:
- secrezione esocrina per la digestione del cibo
- secrezione endocrina per la regolazione metabolica
- Istologicamente il pancreas è caratterizzato da acini esocrini intervallati da isolotti endocrini (2% del parenchima pancreatico), le cosiddette isole di Langherans che contengono un gruppo di cellule endocrine-secernenti eterogenee: cellule a (glucagone), cellule ß (insulina), cellule 8 (somatostatina), cellule PP (polipeptide pancreatico), cellule D1 (VIP, polipeptide intestinale vasoattivo)
- Il pancreas esocrino è organizzato in acini, ogni acino è costituito da cellule acinari (contenenti i granuli di zimogeno > enzima inattivo) che sono connesse attraverso le cellule centro-acinari (probabili progenitori delle cellule acinari e duttali) alle cellule duttali (secernono acqua ed elettroliti) che formano i duttuli pancreatici. Le differenze morfo-funzionali tra le cellule acinari e quelle duttali è fondamentale nell'origine dei carcinomi pancreatici
- L'irrorazione del pancreas dipende dall'arteria pancreatico-duodenale superiore, dall'arteria splenica e dall'arteria pancreatico-duodenale inferiore
- L'innervazione è a carico del sistema nervoso autonomo. Le fibre simpatiche pre-gangliari originano nei mielomeri toracici, mentre le fibre parasimpatiche derivano dal nervo vago e dai nervi parasimpatici del plesso celiaco. L'interessamento da parte di una neoplasia pancreatica del ganglio celiaco può essere causa di problemi algici di particolare rilevanza
Epidemiologia del tumore pancreatico
- Nel 2017 in Italia il tumore del pancreas rappresentava circa il 3% di tutte le nuove diagnosi di neoplasie. Ad oggi l'incidenza si dimostra in crescita, soprattutto nel sesso maschile
- Nonostante la bassa incidenza rispetto a tutti i tumori, tale neoplasia rappresenta la quarta causa di morte nelle donne e la sesta negli uomini
- La prognosi è decisamente infausta: la sopravvivenza a 5 anni è dell'8%, mentre quella a 10 anni è del 3%. Questi dati fanno purtroppo riferimento al fatto che la neoplasia viene nella maggior parte dei casi diagnosticata tardivamente quando la malattia ha già interessato strutture vicine al pancreas oppure il paziente presenta già metastasi a distanza (al momento della diagnosi sono presenti metastasi ai linfonodi nell'80/90% dei casi)
Fattori di rischio per neoplasia pancreatica
- Fattori di rischio
- I fattori di rischio che aumentano il rischio di sviluppare una neoplasia pancreatica sono molteplici
- Il fumo di sigaretta è il fattore di rischio maggiormente associato al cancro del pancreas: esso è responsabile del 20/30% dei casi nel sesso maschile e del 10% dei casi nel sesso femminile. In sostanza il rischio per i fumatori è 2/3 volte maggiore rispetto ai non fumatori; generalmente con la sospensione del fumo questo rischio diminuisce, anche se lentamente
- Altri fattori di rischio sono:
- obesità
- ridotta attività fisica (sedentarietà)
- elevato consumo di grassi saturi
- mancanza di effetti protettivi che derivano dal consumo di frutta e verdura
- consumo di alcool che ha tossicità diretta sul pancreas
- Le patologie d'organo associate alla comparsa di neoplasia sono:
- pancreatite cronica (+10 volte il rischio)
- diabete mellito (+1,5/2 volte il rischio)
- pregressa gastrectomia (+3/5 volte il rischio)-
- Tra i fattori genetici associati va sottolineato come alcune sindromi tumorali familiari sono associate ad un
aumentato rischio di sviluppare cancro pancreatico:
- la sindrome di Peutz-Jeghers è quella che predispone maggiormente a cancro pancreatico (tale sindrome aumenta il rischio di 100 volte)
- in caso di sindrome familiare con nevi atipici multipli e melanoma il rischio è 20/30 volte maggiore
- in caso di mutazioni germline di BRCA2 la suscettibilità alla malattia è 3/10 volte aumentata
- in caso di pancreatite ereditaria la probabilità di sviluppare il tumore è 10 volte maggiore
- la sindrome di Lynch è anch'essa associata alla patologia tumorale
Anatomia patologica del pancreas
- Macroscopica: nella maggior parte dei casi i tumori insorgono dalla testa e dal corpo uncinato
- Microscopica: nel 90% dei casi l'origine è dalle cellule di rivestimento dei dotti pancreatici, il 10% restante origina invece dalla componente acinosa
- La neoplasia pancreatica si caratterizza per la presenza di una massa tumorale in cui la componente attiva è particolarmente piccola. Questo perché questa malattia è in grado di stimolare e mantenere un'ampia area di flogosi peri-tumorale intrappolata in un'abbondante matrice fibrosa che nell'insieme funge da microambiente protettivo nei confronti della patologia. Questa sorta di barriera rappresenta un vero e proprio meccanismo di difesa del tumore che rende difficile anche il trattamento farmacologico
Classificazione delle neoplasie epiteliali del pancreas
- In maniera semplificata le neoplasie epiteliali del pancreas vengono distinte in:
- adenocarcinoma duttale (istotipo più frequente, circa 80%)
- varianti dell'adenocarcinoma duttale (5%)
- cistoadenoma sieroso (1%)
- cistoadenoma mucinoso (1%)
- neoplasia intraduttale papillare mucinosa (5%)
- carcinoma a cellule acinari (1%)
- pancreatoblastoma (1%)
- neoplasia solida-pseudopapillare (1%)
- neoplasie neuroendocrine (5%) > prognosi migliore rispetto a tutte le altre forme
- In riferimento all'adenocarcinoma cistico, la cancerogenesi è caratterizzata da un processo multistep che parte da una neoplasia benigna, la PanIN (neoplasia pancreatica intraepiteliale), che può evolvere ad adenocarcinoma. La PanIN rappresenta quindi una lesione precancerosa. In particolare: accumulo progressivo di mutazioni + rilascio di citochine pro-infiammatorie da parte dei macrofagi del microambiente tumorale > trasformazione dell'epitelio pancreatico (meccanismo di riprogrammazione) > formazione di cellule ductal-like -> lesioni tumorali benigne precancerose > neoplasia maligna Normal tissue Cancerous tissue Lumen of duct Duct epithelium Submucosa Normal PanIN-1A ! PanIN-1B PanIN-2 PanIN-3 Overexpression of Her-2/neu Inactivation of p16 Point mutations of K-ras Inactivation of p53. DPC4 and BRCA2 Tra le alterazioni che caratterizzano la progressione molecolare nell'adenocarcinoma duttale si può osservare come l'over-espressione di HER2/neu, le mutazioni puntiformi di K-RAS e l'inattivazione di p16 costituiscono dei fenomeni molto precoci. Al contrario l'inattivazione di p53 e le mutazioni somatiche di BRCA2 si verificano più tardivamente The genetic progression of pancreatic carcinoma
Vie di diffusione della neoplasia pancreatica
- Invasione locale degli organi viciniori
- Via linfatica
- Diffusione peri-neurale per coinvolgimento del ganglio celiaco
- Diffusione peritoneale che può favorire l'insorgenza di un quadro di carcinosi peritoneale > incarceramento dei visceri e alterazioni della motilità intestinale-
- Via ematica > il fegato rappresenta il sito metastatico principalmente coinvolto
Presentazione clinica della neoplasia pancreatica
- Una caratteristica peculiare della neoplasia pancreatica è che la sintomatologia associata è legata alla sede di insorgenza della stessa. Per cui è possibile distinguere la sintomatologia legata alla localizzazione alla testa e la sintomatologia legata alla localizzazione al corpo o alla coda
- I tumori della testa (sede più frequente di insorgenza) prevedono spesso dei sintomi tardivi: il paziente resta
paucisintomatico per molti mesi e ne consegue un ritardo diagnostico in quanto non è facile sospettare la
presenza di questa malattia che, quando si palesa, mostra già un certo grado di invasione. I principali segni e
sintomi apprezzabili sono:
- perdita di appetito (il paziente rifiuta il cibo) e perdita di peso
- astenia
- dolore epigastrico irradiato alla schiena (dolore a barra) che si attenua in posizione accovacciata
- ittero (il coledoco passa attraverso il pancreas per sboccare a livello duodenale > compressione ab- estrinseco del coledoco) e segno di Courvoisier-Terrier (colecisti non dolente ma dilatata, quindi palpabile)
- epatomegalia e steatorrea (queste riscontrate meno frequentemente)
- I tumori della coda (sede meno frequentemente interessata) sono ancora più difficili da identificare in fase
precoce, tanto che alla diagnosi è già possibile riscontrare la presenza di metastasi. Anche in questo caso tra i
sintomi si ritrovano:
- calo ponderale
- dolore epigastrico e alla schiena a cintura che peggiora con la posizione supina e impedisce il riposo notturno (per possibile coinvolgimento del ganglio celiaco)
N.B. In sostanza i principali segni/sintomi riscontrabili in un paziente con carcinoma pancreatico, indipendentemente dalla localizzazione, sono: calo ponderale, dolore e ittero
Diagnosi del carcinoma pancreatico
- Diagnosi
- Tutto parte dall'anamnesi e dall'esame obiettivo. In caso di sospetto clinico di carcinoma pancreatico si passa all'indagine strumentale
- La TC (sensibilità 70%, specificità 100%) rappresenta l'esame di prima scelta sia per la diagnosi differenziale sia
per la stadiazione della malattia. Ad esempio con la TC è possibile valutare l'interessamento di linfonodi a
distanza:
- nodo di Virchow > segno non molto frequente ma nemmeno molto raro, si tratta di un linfonodo localizzato in sede sovraclaveare sinistra, patognomico di carcinoma gastrico avanzato e altre neoplasie del distretto addominale
- segno di Mary-Joseph > linfonodo ingrossato a livello peri-ombelicale indicativo di malattia metastatica maligna come in caso di carcinosi peritoneale
- Circa 1/3 dei tumori con dimensioni < 2 cm spesso appaiono con aspetto isodenso e quindi risultano difficilmente identificabili; per questo motivo per la conferma si deve sempre ricorrere alla RM che rispetto alla TC ha una sensibilità maggiore (RM esame di approfondimento complementare alla TC). La RM è indicata anche nei pazienti con malattia resecabile per migliorare la stadiazione preoperatoria.
- L'ecografia potrebbe rappresentare uno strumento efficace ma il suo potere risolutivo viene condizionato dalla manualità dell'operatore, dall'entità di grasso addominale e dalla presenza o meno di meteorismo
- In determinate circostanze, quali per esempio il mancato utilizzo della TC, si può ricorrere all'esecuzione di un esame radiografico con ingestione di mezzo di contrasto per mettere in evidenza eventuali deformazioni della C duodenale, segno che deve far sospettare una patologia pancreatica (soprattutto carcinomi della testa del pancreas)
- La PET rappresenta un'indagine particolarmente utile soprattutto per valutare la presenza di lesioni metastatiche a distanza
N.B. Nonostante tutto l'approccio clinico e strumentale, la diagnosi deve essere sempre confermata dall'esame istologico
- L'approccio preferenziale per eseguire l'esame bioptico è l'ecografia endoscopica: si tratta di una tecnica basata sull'utilizzo di un endoscopio che presenta all'estremità un rilevatore di ultrasuoni. Tale metodica presenta un