Micobatteri e Clostridium: Mycobacterium Tubercolosis e Clostridium Botulinum
Documento della Prof. Rossella Grande su Micobatteri e Clostridium, con focus su Mycobacterium Tubercolosis e Clostridium Botulinum. Il Pdf, utile per lo studio universitario di Biologia, approfondisce la struttura cellulare, la patogenesi e i meccanismi d'azione delle tossine, includendo diagnosi e trattamento delle infezioni.
Mostra di più9 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
MICOBATTERI E CLOSTRIDIUM
Viene introdotto l'argomento quotidiano, un microrganismo di importante rilevanza clinica, è sempre presente, che colonizza una fetta importante della popolazione mondiale, molto diffuso nei paesi in via di sviluppo, il Mycobacterium Tuberculosis.
MYCOBACTERIUM
- Sono bastoncellari e fini
- Immobili, senza strutture accessorie
- Sono Acido Resistenti grazie alla struttura della parete che, tra l'altro, non consennte l'ingresso dei coloranti di Gram, quindi dovremo utilizzare una colorazione diversa.
- Sono aerobi, crescono in presenza di ossigeno, Come abbiamo già detto, la loro acido resistenza è legata alla parete cellulare, in particolar modo alla presenza al di sopra di essa di acidi micolici.
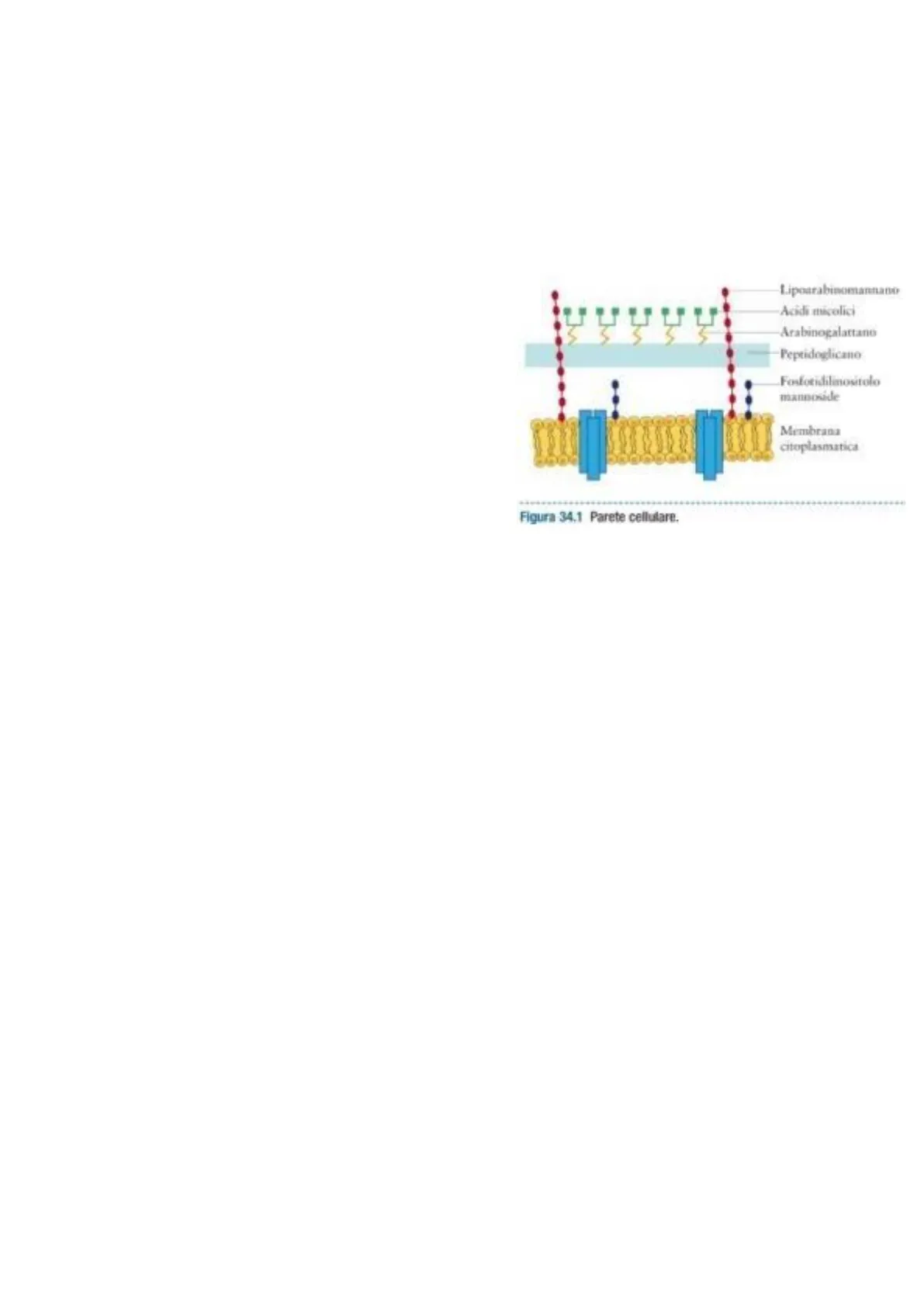
Lipoarabinomannano Acidi micalici Arabinogalattano Peptidoglicano Fosforidilinositolo mannoside Membrana citoplasmatica Figura 34.1 Parete cellulare.
- La parete cellulare dei Micobatteri è formata per la maggior parte da zuccheri e da una grossa componente lipidica, e avremo o Tra gli zuccheri, ad esempio gli arabinogalattani, o Tra i lipidi gli acidi micolici e le cere. A causa della differente struttura della parete cellulare, questi microrganismi presenteranno caratteristiche diverse, e tra queste c'è una crescita lenta, perché una parete così costituita non consente il facile passaggio di nutrienti dall'ambiente esterno, quindi gli scambi sono più rallentati.
- Essendo gli scambi più rallentati, anche il metabolismo è più rallentato, e il M.Tubercolosis per formare colonie impiega tra le 3 e le 4 settimane.
- Sono microrganismi che crescono su terreni arrichiti con fecola di patate, uovo coagulato, glicerina, il terreno di coltura prende il nome di Terreno di Graminami (?), e diciamo che per classificare i Micobatteri normalmente si utilizzano alcuni indicatori basati sulle caratteristiche morfologiche e proprietà di crescita:
- Normalmente le colonie del M.Tubercolosis non sono pigmentate o presentano un colore brunastro, mentre altri Micobatteri non Tubercolari producono dei pigmenti carotenoidi, che fanno assumere alle colonie una caratteristica colorazione gialla.
Costituzione della parete cellulare
Come è costituita la parete cellulare di micobatteri in M.Tubercolosis? E' ricca di lipidi (circa il 50%) ed è proprio questa parete che non consente gli scambi facilitati. Proprio per le caratteristiche intrinseche di questa parete, dovremo adattare una colorazione particolare.
Colorazione di Ziehn-Niessel
In che cosa consiste questa colorazione particolare? E' una colorazione a caldo, normalmente si parte dal vetrino portaoggetto su cui a caldo viene fissato il campione, nella colorazione di Ziehn-Niessel si utilizza la Carbolfucsina, formata da fucsina (rossa) e fenolo. Questa Carbolfucsina viene aggiunta al campione fissato a caldo, cioè in presenza di fiamma del Becco Bunsen, poiché la fiamma facilita la penetrazione del colorante attraverso la parete lipidica. Se sono presenti dei Micobatteri, dunque, grazie a questa procedura la Carbolfucsina penetra e colora i batteri di fucsia. Successivamente si procede con una decolorazione, con ad esempio acido nitrico o acido solforico al 10%, andando a decolorare altri batteri presenti nel campione ma non i Micobatteri, che rimarranno colorati di fucsia, quindi gli altri batteri perderanno la Carbolfucsina, e quando aggiungeremo il colorante blu essi lo assumeranno. I batteri evidenziati di blu non risulteranno essere dei Micobatteri, se invece distingueremo dei bastoncelli colorati di rosso, avremo M.Tubercolosis.
Resistenza e antigeni
La Parete conferisce anche resistenza ai detergenti, a molti antibiotici, tanto è vero che uno degli antibiotici più utilizzati nella Terapia Antitubercolare è l'Isonazide, in grado di inibire proprio la sintesi degli acidi micolici. E poi è importante perché ha anche una serie di antigeni essenziali per lo studio e il riconoscimento.
Colonie di M.Tubercolosis
Il M.Tubercolosis può formare colonie distinte in
- Colonie lisce, minore virulenza
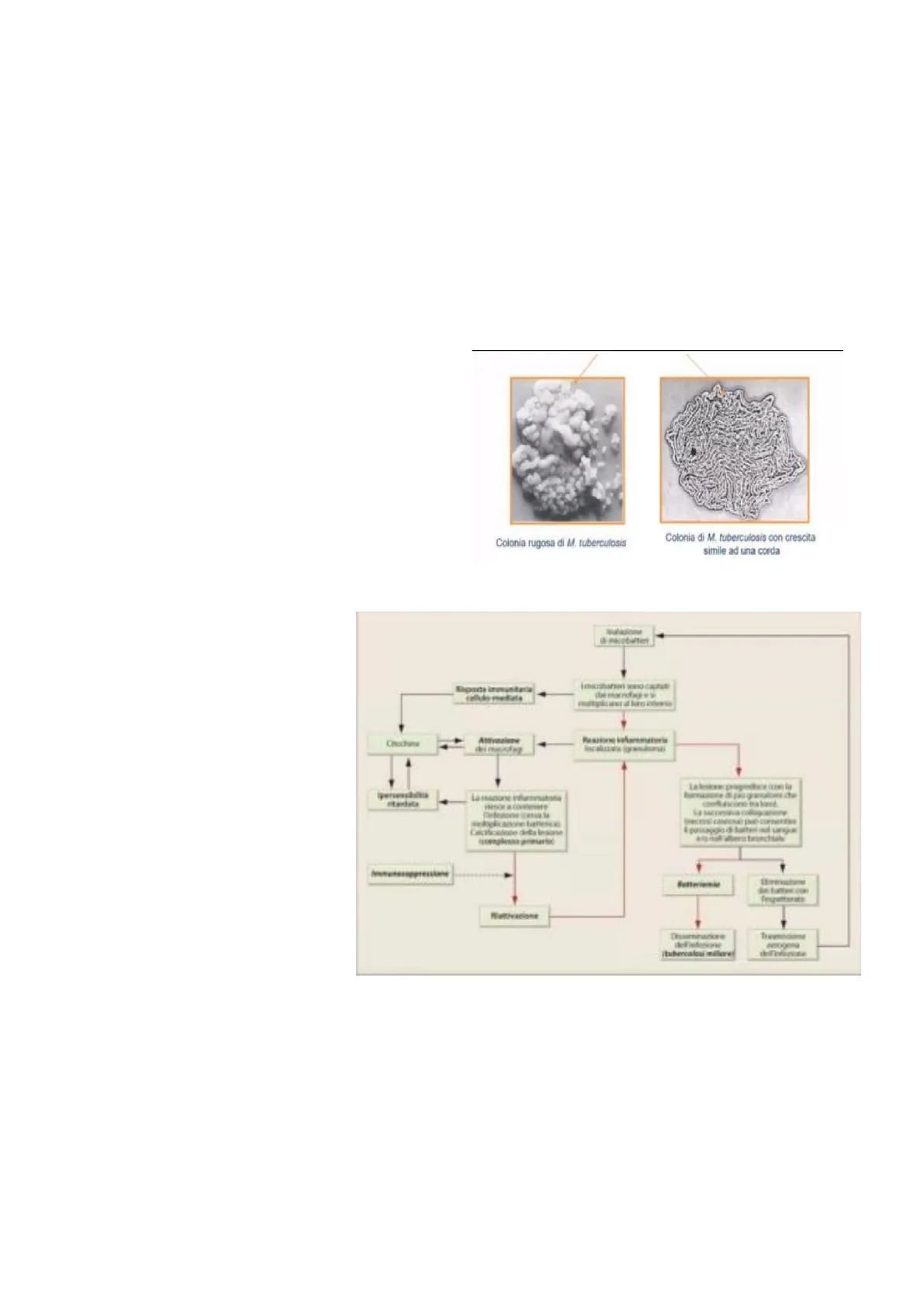
- Colonie rugose, associate a virulenza perché possiedono il fattore corda, che in realtà è un glicolipide che consente la formazione di una serie di cordoni che caratterizzano queste particolari colonie.
Colonia rugosa di M. tuberculosis Colonia di M. tuberculosis con crescita simile ad una corda
Patogenesi
Dovuta alla possibilità di inibire il killing cellulare. E' dovuta a
- Sostanze lipidiche: Fattoe Corda, acidi grassi, Cera D
- Polisaccaridi I e II, con attività Antigenica
- Proteina A, B e C, responsabili dell'attività tubercolinica.
La Patogenicità è espressa dalla capacità di inibire la formazione del Fagolisosoma.
Riporta inenunitaria İ michaten sono capradt + Attiviere Calciooulove dieta lesona itabercalosi miliore
Contrazione del M.Tubercolosis
E' possibile contrarre attraverso il M.Tubercolosis attraverso particelle di aerosol. Esso è un microrganismo aerobio e predilige come distretto corporeo i polmoni, può essere acquisito da un individuo infetto attraverso l'inalazione di particelle di materiale organico (anche saliva) in seguito a tosse/starnuti, i microrganismi penetrano nell'individuo sano, e basta anche una carica batterica bassissima per generare infezione. In alcuni casi sono necessari anche solo 3 batteri per generare infezione, a differenza di altri batteri che richiedono cariche batteriche elevate.
Fattori di rischio
Da cosa dipenderà dunque la possibilità di contrarre la malattia? Da diversi fattori:
- In primis, il numero di microrganismi inalati
- Presenza di individui affetti in luoghi chiusi, con poco ricircolo di aria
- Stato immunitario del paziente (immunocompromessi a maggior rischio)
Interazione con il sistema immunitario
In molti casi, ci sono individui che vengono a contatto col microrganismo, ma avendo un sistema immunitario efficiente sono in grado di sconfiggere il microrganismo, può anche capitare che però esso vinca, riuscendo a penetrare, venendo immediatamente fagocitato dai Macrofagi Alveolari. Una volta all'interno utilizza il LAM, un Lipoglicano di membrana, componente della parete cellulare dei M.Tubercolosis che blocca la fusione del Fagosoma con il Lisosoma, e quindi evitando il killing. In questo caso il microrganismo riesce a sopravvivere e si replica, lisa anche la cellula e può indurre uno stato infiammatorio importante. Vengono richiamati tanti componenti del sistema immunitario con infiammazione localizzata (Granuloma) costituita da Macrofagi, Batteri, cellule Epitelioidi, diversi granulomi genereranno lesioni polmonari, con granulomi sempre più grandi che confluiscono tra di loro, con microrganismi che proliferano sempre meglio e possono diffondere nel sangue con Batteriemia, generando la cosiddetta Tubercolosi Miliare. Ovviamente i microrganismi vanno incontro a diffusione possono essere diffusi da individuo infetto ad individuo sano. Il processo infiammatorio comporta la produzione di una serie di Citochine, quali Interleuchine, Fattore di Necrosi Tumorale Alfa, che a loro volta richiamano anche Linfociti T-killer, fino anche alla produzione di Interferone Gamma, si ha quindi questa forte reazione infiammatoria che in alcuni casi però riesce a contenere l'infezione.
Outcome dopo contatto con il patogeno
Quindi, abbiamo tre outcome dopo essere entrati in contatto col patogeno:
- 1. Il microrganismo viene eliminato velocemente,
- 2. Dopo l'infezione, si verificherà la sintomatologia, avendo anche la capacità di infettare
- 3. Può capitare che il sistema immunitario risponda, l'infezione verrà quindi contenuta, e si formerà il Complesso Primario, i microrganismi vengono dunque arginati ed entrano in uno stato di quiescenza. In questa fase di quiescenza abbiamo individui positivi al M.Tubercolosis, ma non avendo sintomatologia non possono trasmettere il microrganismo. Quindi sono dei portatori asintomatici. Il Batterio rimarrà latente, potenzialmente anche per tutta la vita, ma può capitare che, in molti casi, in seguito ad abbassamento delle difese immunitarie, il microrganismo si riattivi e generi tutta la sintomatologia tipica.
Portatori asintomatici
I pazienti asintomatici sono dunque delle "bombe a orologeria", dei veri e propri Serbatoi, e rappresentano un pericolo per sé stessi, ma anche per il resto della popolazione. E quindi, se viene individuato un portatore deve essere trattato perché rappresenta un pericolo.
Diffusione e vaccini
Successivamente la professoressa fa una divagazione sulla maggiore pericolosità nei tempi moderni, principalmente a causa della facilità e rapidità dei viaggi, correlata ad una maggiore probabilità di diffusione elevata, oltre che alla necessità di trovare un nuovo vaccino, dato che l'attuale è basato su un ceppo attenuato. Tra l'altro, è doveroso evidenziare quanto questo vaccino ha effetti collaterali importanti, perché su bambini africani affetti da HIV, questo vaccino portava allo sviluppo di TBC. E' uscito recentemente un nuovo vaccino basato su nuove proteine complessate con un altro immunostimolante termostabile, liofilizzato può essere ri-sospeso in un tampone sterile. Questo vaccino, però non è ancora in commercio, è infatti frutto di uno studio recentissimo, di cui si dovrà vedere efficacia ed altri effetti collaterali. Detto questo, in seguito ad esposizione, possiamo avere nessun effetto, perché i Macrofagi uccidono il microrganismo, un'infezione che porta a Tubercolosi attiva e sintomatica, e possono infettare, oppure nella maggior parte dei casi l'infezione è controllata, rimane latente, ma il microrganismo si può riattivare a causa di abbassamento delle difese immunitarie.
Epidemiologia
L'uomo rappresenta l'unico serbatoio naturale di M.Tubercolosis, ma si può manifestare anche negli animali di laboratorio. L'OMS ritiene che un terzo della popolazione mondiale è infetta, soprattutto nei paesi in via di sviluppo, Africa, Sudafrica, Cina, india e Pakistan. Abbiamo visto che l'infezione è limitata nella maggior parte dei casi a meno che non ci sia una batteriemia, d'altronde è aerobio e il distretto che prediligerà sono i polmoni. L'infezione nel 95% dei casi è controllata dai Linfociti T mentre nel restante 5% va incontro a malattia attiva.
Manifestazioni Cliniche
Colpisce i polmoni, quindi avremo tosse, dolore toracico, che possono degenerare con presenza di espettorato ematico, malessere generale, perdita di peso e sudorazione.
Diagnosi
- RX toracico. Il microrganismo tende a distruggere il tessuto polmonare con una perdita della funzionalità polmonare permanente. Le aree bianche rappresentano i danni tissutali indotti da M.Tubercolosis.
- Test molecolari su rilievo di geni nel dna.
- Test colturale (inutilizzato perché lento) Aaron Friedman (b) (a)
- Un altro test che si può effettuare è il Test di Manteaux o test della tubercolina che prevede iniezione sottocutanea di proteine derivate da Micobatteri, chiamate PDD, proteine glicobatteriche purificate, inoculate sul braccio. Dove avremo positività assisteremo alla formazione entro 48h di edema, che sviluppa calore localizzato e dolente. La positività si ha se è presente il microrganismo, ma anche se si è stati vaccinati. Ci sono dei nuovi saggi, di nuova generazione che utilizzano degli antigeni specifici.
Trattamento, prevenzione e controllo
Accertata la diagnosi, seguirà una terapia antibiotica molto lunga, che dura diversi mesi. Inizia con circa due mesi in cui vengono somministrati Isoniazite, Etambutolo e Rifampicina, somministrati in associazione, seguiti da eventuali 4-6 mesi di Isoniazite e Rifampicina da soli. Ci possono essere dei MDR-TB, forme di M.Tubercolosis resistenti ai due farmaci anti tubercolari di prima scelta, poi sono stati individuati degli XDR-TB, in questo caso avremo resistenza ai farmaci di prima linea e ad almeno uno dei farmaci di seconda linea. E' dunque importantissima la strada della prevenzione, laddove la Tubercolosi è endemica, è più diffusa. Il vaccino con M.Bovis attualmente disponibile sembra essere efficace soprattutto per quanto riguarda i bambini, un po' meno per gli adulti e si spera nella messa a punto di nuovi vaccini efficaci maggiormente per tutelare la popolazione.