Clinica e patologia del torace: esame obiettivo cardiovascolare
Documento dall'Università sulla clinica e patologia del torace, focalizzato sulla cardiologia. Il Pdf tratta l'esame obiettivo cardiovascolare, descrivendo la valutazione dei parametri vitali, l'ispezione generale e l'auscultazione cardiaca, utile per studenti universitari di Biologia.
Mostra di più17 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Esame Obiettivo Cardiovascolare
L'esame obiettivo cardiovascolare non si differenzia in maniera sostanziale dall'esame obiettivo generale perché anche in ambito cardiologico non possiamo focalizzarci solo sul cuore come organo, ma dobbiamo fare un esame obiettivo onnicomprensivo.
Cardiovascular examination · Vital signs (heart rate, blood pressure, temperature, respiration rate) · General inspection · Cardio-pulmonary physical examination · Dynamic evaluation Si procede in primo luogo con la valutazione dei parametri vitali: frequenza cardiaca, pressione arteriosa, temperatura, frequenza respiratoria e la saturazione arteriosa (soprattutto post-covid). Si comincia, solitamente, con una valutazione ispettiva generale. I cardiologi tendono poi a focalizzarsi sull'esame obiettivo cardiovascolare e polmonare, talvolta la valutazione non si effettua solo a riposo ma anche durante alcune manovre che possono essere fatte eseguire al paziente anche a letto.
Ispezione Generale
I primi indizi solitamente si hanno:
- dall'aspetto generale;
- dall'analisi della cute, delle mucose, delle unghie e dei capelli, possiamo infatti osservare pazienti molto pallidi, con la cute delle estremità molto fredda che indirettamente ci indica che la perfusione periferica del paziente non sia particolarmente efficiente;
- a livello del collo, ci interessano le strutture vascolari venose, in particolare le vene giugulari, perché sono in diretto contatto con la vena cava superiore che a sua volta lo è con l'atrio destro. Quindi dall'analisi di queste vene del collo possiamo fare delle deduzioni su quella che è la pressione esistente a livello delle sezioni destre del cuore (atrio destro). In altre parole, possiamo stimare in modo non invasivo, ispettivo, la pressione venosa centrale, cioè la pressione dell'atrio destro. Vedremo che ci sono delle condizioni, come lo scompenso cardiaco, che si associano ad un aumento della pressione venosa centrale;
- a livello toracico / addominale, già solo a livello ispettivo possiamo fare una valutazione della frequenza respiratoria (dinamica respiratoria), valutare se il paziente è eupnoico o tachipnoico (con frequenza respiratoria aumentata, più di 24 atti respiratori per minuto). Nel valutare la dinamica respiratoria possiamo comprendere se è una dinamica normale o se deve fare affidamento su muscoli respiratori accessori (sternocleidomastoideo, scaleni, respirazione diaframmatica), che talvolta vengono reclutati quando il paziente è dispnoico;
- all'analisi delle estremità possiamo evidenziare la presenza di edemi che diventano un segno particolarmente distintivo e piuttosto frequente per pazienti affetti da scompenso cardiaco.
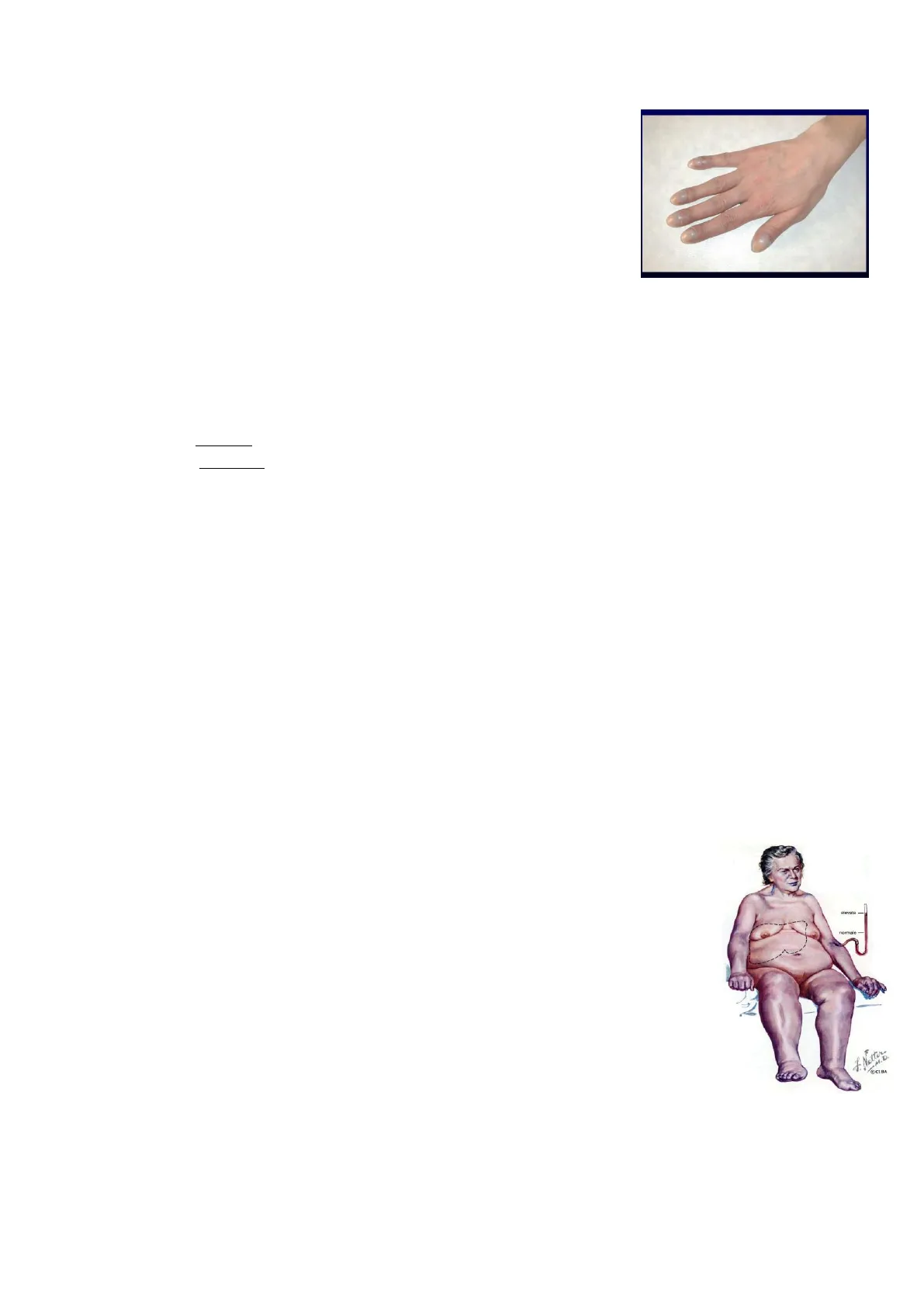
Nell'immagine possiamo vedere bene quanto possono differire le colorazioni della cute, soprattutto a livello palmare o plantare, tra un soggetto con livelli di emoglobina normali nel sangue e un soggetto anemico. Più biancastre nel soggetto anemico. A livello delle estremità, in ambito cardiologico, un indizio che deve farci pensare a cardiopatie congenite, in particolare cardiopatie che determinano degli shunt 1(passaggi di sangue tra il versante venoso e quello arterioso) è l'ippocratismo digitale. Si possono osservare delle estremità ungueali sollevate, unghie molto particolari, anche chiamate a vetrino d'orologio per la tipica forma bombata. Questo tipo di manifestazione clinica è molto comune in cardiopatie congenite che determinano la comparsa di shunt tra le sezioni destre e le sinistre del cuore; queste manifestazioni, dal punto di fisiopatologico, sono legate alla deposizione di tessuto connettivale subungueale che diventa tanto più marcato quanto più è grave la cardiopatia. Solitamente questo segno si accompagna sempre al rilievo di saturazioni di ossigeno ben inferiori alla media. A questo, talvolta si accompagna un colorito bluastro della cute, detto anche cianosi, condizione che si associa ad una situazione di ipossiemia. La situazione cianotica inizia a comparire quando abbiamo delle concentrazioni di emoglobina non ossigenata maggiori di 5 g/dL e a seconda di dove la cianosi è localizzata distinguiamo forme di:
- cianosi centrale
- cianosi periferica, questa non è solo presente in caso di cardiopatia congenita, ma può essere presente in un soggetto normale in caso di vasocostrizione particolarmente marcata.
Le estremità vanno indagate anche per eventuali segni di edema. L'edema è l'extravasazione di trasudato dalle strutture capillari per incremento della pressione idrostatica vigente all'interno del capillare o per riduzione significativa della pressione oncotica a livello capillare. In ambito cardiologico è più frequente la prima come causa principale. Quindi in situazioni in cui, per qualche motivo, il ritorno venoso al cuore destro è ostacolato (perché il cuore destro è meno pronto a ricevere sangue e a farlo circolare a livello dei vasi polmonari), può capitare che ci sia formazione di trasudato, soprattutto a livello delle estremità; questa condizione corrisponde alla situazione di edema. In particolare, l'edema si localizza a livello delle estremità per questioni puramente gravitazionali, se il paziente che stiamo valutando è un paziente in grado di stare seduto o in piedi, è facile che gli edemi siano soprattutto a livello delle caviglie o estremità distale della gamba; se trattiamo un paziente allettato solitamente l'edema (sempre per motivi gravitazionali) tende a localizzarsi a livello sacrale. In situazioni particolarmente avanzate può capitare che l'edema sia generalizzato (localizzato ovunque), questa condizione prende il nome di anasarca. Classico esempio di paziente cardiologico con scompenso cardiaco. Solitamente si presenta con estremità distali particolarmente edematose, in questo caso l'edema non è confinato al piede o alle caviglie ma si estende alla gamba e probabilmente anche alla porzione superiore al ginocchio. In ambito cardiologico la situazione che più si accompagna a questo tipo di presentazione è la sindrome dello scompenso cardiaco, ma in generale situazioni simili si possono verificare in caso di:
- insufficienza renale cronica in stato molto avanzato,
- riduzione marcata delle proteine a livello ematico
- situazioni legate a ostruzioni del drenaggio linfatico, ostruzioni venose, trombosi venose.
elevata- normale - 7 Netter @CIBA In questi casi però si verifica edema monolaterale, non simmetrico. L'edema da scompenso cardiaco tendenzialmente è simmetrico, quindi, sia sul versante destro che sul versante sinistro.
Palpazione
La valutazione cardiovascolare prosegue solitamente con la palpazione del torace e con l'auscultazione. Tornando all'ispezione prettamente cardiovascolare ci interessa valutare:
- la presenza di anomalie del torace;
- l'utilizzo di muscoli accessori;
- posizione della trachea;
- posizione dell'apice cardiaco: già dalla sola osservazione in pazienti non particolarmente obesi, può capitare che si veda a livello della superficie toracica, in prossimità del quinto spazio intercostale, l'apice del cuore, che si proietta verso la parete toracica. In soggetti magri lo si può vedere già solo visivamente, se non è così lo si va a ricercare tramite la palpazione, perché una posizione anomala dell'apice (apice lateralizzato) indica che il cuore che stiamo osservando è un cuore dilatato. II ventricolo sinistro tende a dilatarsi e può capitare che l'apice cardiaco si dislochi ben oltre la linea emiclaveare sinistra andando fino all'ascellare anteriore o all'ascellare media;
- ostruzione vene del collo;
- presenza di altre cicatrici, pazienti che hanno subito pregressi interventi cardiochirurgici molto spesso hanno delle cicatrici mediane (esito di una sternotomia), o in seguito ad interventi meno invasivi può capitare che le cicatrici siano confinate ad un medio-torace o emitorace controlaterale.
Valutazione Turgore Venoso Giugulare
Come lo valutiamo il turgore venoso giugulare? Come valutiamo se le vene giugulari del paziente sono turgide o normo-distese? Il paziente deve essere disteso con il capo reclinato a 30/45°. Si utilizza come punto di repere l'angolo del Louis, che indica sostanzialmente il secondo spazio intercostale o costa, cioè la giunzione tra corpo e manubrio dello sterno. Generalmente, utilizzando come punto di repere l'angolo del Louis si ha una pressione venosa giugulare normale quando l'altezza del menisco di sangue, a livello della vena, è inferiore ai 5/8 cm. Ogni volta che il menisco di sangue è inferiore a questo cut-off è perché probabilmente il paziente che stiamo visitando ha un incremento della pressione venosa centrale.
Ricerca dell'Apice Cardiaco
Alla palpazione è molto importante cercare l'apice cardiaco, che normalmente si trova nel quinto spazio intercostale a livello dell'emiclaveare sinistra. Se non riusciamo a palparlo con il paziente in posizione clinostatica, si può chiedere al paziente di assumere un decubito laterale sinistro, facendo questo aumentiamo la superficie di contatto tra cuore e parete toracica e l'apice può diventare più facilmente palpabile. MCL Ogni qual volta si ha una dislocazione, in senso laterale o caudale, probabilmente, è perché il cuore è dilatato in particolare nelle sue sezioni di sinistra.
Valutazione dei Polsi Arteriosi
Una parte importante della palpazione è quella dedicata alla valutazione dei polsi arteriosi, che si valutano a più livelli:
- arterie radiali,
- arterie femorali, utilizzabili come via d'accesso per la coronografia, ma non solo;
- arterie renali,
- arterie periferiche, che permettono la vascolarizzazione degli arti inferiori, tra cui l'arteria pedidia e l'arteria tibiale.
3Molto spesso in soggetti con qualche occlusione coronarica su base aterosclerotica risultano coinvolte anche queste altre strutture vascolari arteriose periferiche per questo è importante valutarle. In situazione di normalità i polsi hanno una frequenza compresa tra i 60 e i 100 battiti al minuto, e sono palpabili bilateralmente, cioè sono simmetrici. Ogni qualvolta che all'esame obiettivo sentiamo un polso flebile, a livello di un'estremità rispetto all'altra, probabilmente, è perché quel distretto vascolare arterioso è vittima di un processo aterosclerotico che induce una stenosi alla quale consegue una perfusione meno importante rispetto all'altra estremità. Talvolta può capitare che ci sia una discrepanza tra l'effettiva frequenza cardiaca del paziente e il polso palpato a livello radiale o femorale. Questo tipo di evenienza, in ambito cardiologico, si verifica in caso di aritmia o in caso di battiti ectopici extrasistolici, cioè battiti anticipati rispetto alla normale frequenza di scarica del cuore, che talvolta non corrispondono, come in caso della fibrillazione atriale, a delle sistoli ventricolari sufficientemente valide da determinare l'onda sismica rilevabile a livello periferico. Quindi, in queste situazioni può capitare che la frequenza rilevata centralmente con auscultazione cardiaca sia superiore rispetto a quella rilevata a livello delle strutture periferiche. Questa evenienza prende il nome di deficit di polso. Per quanto riguarda il polso ci interessa anche il comportamento sotto i nostri polpastrelli, l'onda sismica può essere più o meno rigorosa, in particolare ogni qualvolta abbiamo dei polsi molto flebili simmetrici è giusto pensare che il paziente abbia una situazione di compromessa funzione sistolica, cioè ipotizzare che il ventricolo sinistro del paziente che stiamo visitando sia meno pronto, meno efficiente dal punto di vista della capacità sistolica. Effettivamente a polsi iposfigmici spesso corrispondono delle pressioni arteriose ridotte, e nello specifico, misurando la pressione arteriosa a questi pazienti, misuriamo delle pressioni differenziali inferiori. Per pressione differenziale si intende la differenza tra sistolica e diastolica, un parametro che direttamente si collega alla portata cardiaca. Tanto è maggiore la pressione differenziale, tanto verosimilmente possiamo intuire che l'output cardiaco della paziente che stiamo visitando sia migliore. Pressioni differenziali molto ridotte (90 su 70, oppure 100 su 80) solitamente indicano che l'output cardiaco del paziente sia inferiore alla norma. La situazione di polso iposfigmico è spesso associata ad una situazione di pressione differenziale ridotta. Ci può essere anche la situazione opposta in cui il polso sotto i nostri polpastrelli può apparire particolarmente scoccante, si parla di polso ipercinetico. In questo caso abbiamo pressioni arteriose sistoliche più alte del normale, in queste situazioni possiamo avere stati di incremento della gittata sistolica, come durante l'esercizio fisico, durante uno stato ansioso o a causa di una patologia vascolare che è l'insufficienza aortica. Durante l'insufficienza aortica solitamente abbiamo un reflusso di parte del sangue espulso in aorta a ritroso a livello del ventricolo sinistro; a causa di questo meccanismo il ventricolo sinistro tenderà a dilatarsi, a distendersi, e applicherà, al ciclo cardiaco successivo una forza contrattile aumentata. La legge alla base di questo meccanismo è la legge di Sterling. Sostanzialmente questa legge ci spiega che la distensione delle fibre miocardiche, entro certi limiti, corrisponde ad un aumento della forza contrattile generata dalle fibre stesse alla sistole successiva. Questo è alla base del fatto che nell'insufficienza valvolare aortica abbiamo dei polsi ipercinetici, definiti anche polsi celeri. Altre situazioni possono essere: ipertermia, anemia, tireotossicosi, fistole arterovenose (generano degli stati di output cardiaco aumentato che si associano a dei polsi importanti alla palpazione). Con il tempo impareremo a distinguere dei polsi che, oltre essere più importanti in termini di escursione della parete arteriosa, quindi di movimenti dei nostri polpastrelli alla palpazione, sono anche più o meno rapidi. In particolare, distinguiamo: