Tessuti parodontali: patologie, cause e classificazioni in odontoiatria
Documento di Università sui tessuti parodontali. Il Pdf descrive la parodontologia, analizzando patologie come la malattia parodontale, la gengivite e la parodontite cronica e aggressiva, con illustrazioni anatomiche per chiarire i concetti. Questo Pdf di odontoiatria è utile per lo studio autonomo.
Mostra di più19 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Lezione introduttiva sui tessuti parodontali
Lezione 1 2 marzo 2016 TESSUTI PARODONTALI La parodontologia è una materia biologica: viene erroneamente considerata una materia chirurgica, quando la stessa chirurgia ha come base la guarigione dei tessuti e i suoi meccanismi. Gli impianti non devono essere assolutamente considerati come una terapia, ma piuttosto come una sostituzione di un qualcosa che è stato perso: non abbiamo più la presenza dei tessuti parodontali, che vengono strappati nel momento dell'avulsione dell'elemento dentario, né di tutta la componente vascolare e cellulare che permetterebbe l'emostasi. La malattia parodontale si cura. Non c'è un limite per l'età del paziente o la gravità della malattia, ma l'obbiettivo è costituire una struttura stabile, priva di infezione e quindi sana. La tasca è un luogo che può diventare una fonte generalizzata di batteri: non è la malattia in sé, ma è l'espressione della patologia in cui i batteri si moltiplicano e si propagano nel cavo orale.
Componenti del parodonto
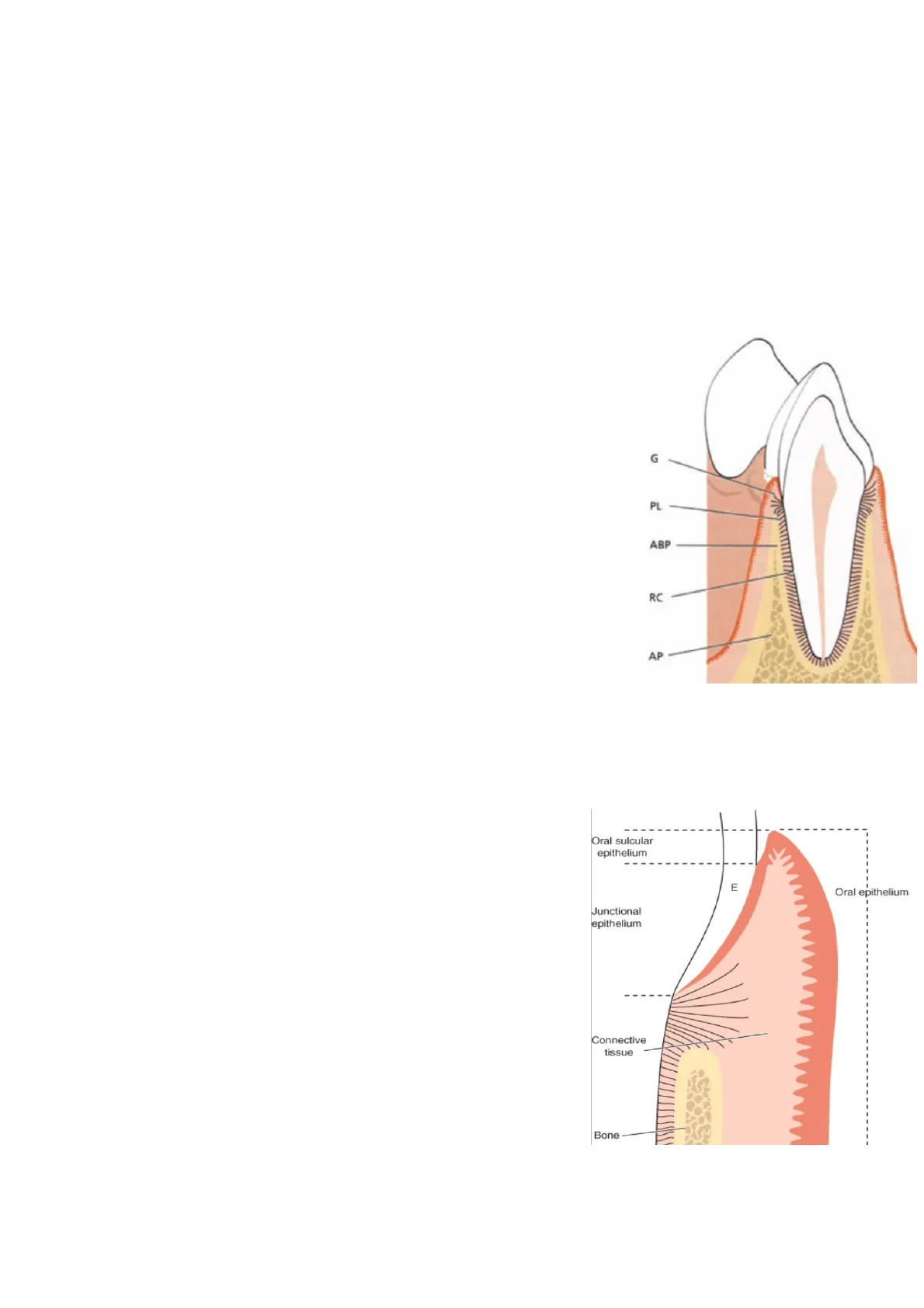
Il parodonto (peri=intorno, odontos=dente) comprende i seguenti tessuti:
- Gengiva (G)
- Legamento parodontale (PL)
- Cemento radicolare (RC)
- Osso alveolare > formato a sua volta da:
- Osso alveolare proprio (ABP)
- Processo alveolare (AP)
La funziona principale del parodonto è d mantenere "ancorato" il dente al tessuto osseo dei mascellari e di conservare l'integrità della superficie della mucosa masticatoria della cavità orale.
Anatomia della gengiva
Gengiva Si divide in due porzioni: -Libera -Aderente Queste sono costituite da due tessuti: -Epitelio > diviso a sua volta per diverse morfologie e funzioni, visto la proveniente embrionale differente, in: 1. Ep. orale 2. Ep. sulculare 3. Ep. giunzionale -Tessuto connettivale: costituito da un complicato sistema di fibre sovracrestali. La gengiva ha un colore diverso a seconda della zona perché la prima porzione è costituita da tessuto cheratinizzato: la cheratinizzazione crea una barriera che riduce la permeabilità di alcune sostanze e crea una struttura più resistente al traumatismo meccanico. Dall'altra parte la mucosa alveolare è una struttura elastica ma che porta con se anche struttura muscolari che garantisce una Oral sulcular epithelium stabilità meccanica. Guardando in senso corono-apicale una sezione di dente si ha: - Margine gengivale - Solco gengivale: è uno spazio limitato di circa 1-2mm; questo è costituito da un epitelio orale sulculare e da un epitelio giunzionale più apicale; la parte esterna è definito epitelio orale. - Giunzione smalto-cemento: là dove inizia il cemento, inizia l'attacco connettivale - Fibre connettivale sovracrestali - Cresta ossea - Legamento parodontale Nella parte esterna abbiamo la linea muco-gengivale che separa il tessuto cheratinizzato della gengiva aderente dalla mucosa alveolare. Il tessuto connettivo del parodonto ha una forte capacità rigenerativa visto la quantità di cellule e vasi, al contrario della gengiva.
Gengiva libera e aderente
Tornando all'aspetto clinico si è detto che la gengiva si divide in libera e aderente: ambedue sono coperte da epitelio cheratinizzato. La gengiva libera si caratterizza con il margine gengivale importante per il suo andamento festonato, il solco gengivale, la papilla interdentale e il colletto. 1 E1. De Sanctis 2/3/16 La gengiva libera viene definita come il tessuto che si estende dal margine gengivale al solco; è la "parete molle" del solco gengivale. Questa non è attaccata, non è un'inserzione come il connettivo, ma è un'adesione la quale si può distaccare in presenza di un'infiammazione dei tessuti.
Definizioni della gengiva
Gengiva E' la porzione di mucosa masticatoria che circonda il colletto di ciascun dente a livello dei processi alveolari dei mascellari. Gengiva libera o marginale delimita il solco gengivale ed è estesa dal margine gengivale al fondo del solco. Gengiva interdentale o Papilla occupa gli spazi interprossimali sotto il punto o la superficie di contatto e determina l'aspetto festonato (più appuntita fra i denti anteriori], le due papille, orale e vestibolare sono collegate da una depressione detta colle. Gengiva aderente va dal solco gengivale alla giunzione muco- gengivale ed è fissata saldamente al cemento della zona cervicale e all'osso alveolare sottostante. Mucosa alveolare dall'aspetto lasso e dal colore più scuro, si estende dalla linea muco-gengivale alla mucosa geniena, delle labbra e del pavimento orale. La giunzione muco-gengivale determina il punto d'incontro tra la gengiva aderente e la mucosa alveolare. Margine gengivale bordo della gengiva più vicino alle superfici incisali od occlusali, delimita l'apertura del solco gengivale. Solco gengivale spazio compreso tra gengiva libera e dente. Fluido crevicolare essudato prodotto dalla fitta rete vascolare; secreto nel solco gengivale ne favorisce la detersione e forma una barriera di difesa contro le infezioni. Una quantità aumentata di fluido è proporzionale al grado di infiammazione.
Interazione epitelio-connettivale
Il tessuto connettivale invece è costituito da connettivo denso che presenza numerosi vasi, in particolar modo il plesso subepiteliare, ed è coperto da epitelio cheratinizzato; il connettivo lasso ha invece un epitelio non cheratinizzato. Con interazione epitelio-connettivale si intende che il connettivo determina la qualità dell'epitelio sovrastante, per cui un connettivo denso è coperto da un epitelio cheratinizzato, mentre uno lasso non può che avere un epitelio non cheratinizzato. Il contatto con epitelio sulculare con una struttura dura come il dente, inibisce la possibilità di andare incontro a cheratinizzazione. Questo epitelio se viene esposto all'esterno, in circa 40 giorni diventa cheratinizzato; viceversa se l'epitelio esterno viene posto a contatto con lo smalto, questo perde la sua cheratinizzazione. Questo processo è chiamato eversione epiteliale. L'epitelio giunzionale ha quindi due membrane basali, una collegata allo smalto e l'altra alla porzione sottostante di connettivo, garantendone un'alta capacità rigenerativa. L'epitelio cosiddetto a buccia d'arancia è un epitelio normale: è una caratteristica esterna superficiale del tessuto, dato dall'inserzione delle fibrille connettivali al cemento e non determina ne un sintomo di salute ne di malattia. Normale è anche la presenza di cellule infiammatorie tra la gengiva libera e il connettivo, per la costante presenza di batteri nel solco: nel caso in cui questi aumentino, avremo un assottigliamento e modifica del connettivo, chiamata regressione gengivale. Quindi lo spessore tissutale è un altro meccanismo di stabilità marginale. Questo richiamo di cellule infiammatorie, fa si che all'interno del connettivo avremo cellule come polimorfo nucleate e monociti il cui passaggio si basa sul gradiente chemio-tattico: le cellule si portano verso il solco in relazione alla quantità di batteri presenti. Il solco gengivale è misurabile attraverso la sonda parodontale: è uno strumento fondamentale che si basa essenzialmente sulla sensibilità manuale dell'operatore, il quale deve saper esprimere una forza di circa 20g, in relazione ad un diametro di 0.8. Il sondaggio si ferma a livello dell'epitelio giunzionale. Bisogna ricordarsi che l'adesione al dente è data dal connettivo e dal sistema di fibre sottostanti che stabilizzano la struttura: in presenza di un'infiammazione, ne il connettivo ne l'epitelio tengono, impedendo la chiusura del margine. La struttura connettivale che forma la gengiva è costituita principalmente da fibre connettivali: queste sono formate dai fibroblasti, le principali cellule del tessuto connettivo; queste hanno anche un'attività clastica come il macrofago cioè di stabilizzatore dell'infiammazione. La cellula fibroblasta è presente anche nella gengiva, ma è una tipologia cellulare totalmente diversa da quella del legamento; differiscono per diversa risposta all'infiammazione, diversa capacità di differenziarsi ecc ... 21. De Sanctis 2/3/16
Fibre estrinseche e vascolarizzazione
L'epitelio termina a livello della giunzione smalto-cemento; da qui ha inizio l'inserzione delle fibre all'interno del cemento stesso: queste sono un tutt'uno con la struttura radicolare poiché durante la formazione dell'elemento dentario, le fibre rimangono intrappolate all'interno del cemento in formazione, che mineralizzerà successivamente; per questo sono chiamate fibre estrinseche. 1 2 3 4 Sulla gengiva libera e su tutta la parte sottostante al solco convergono tutte quelle strutture vascolari che fanno parte del sistema parodontale: un'asse vascolare nasce dal legamento parodontale, un altro dal periostio e un'altra struttura al centro dell'osso interdentale costituisce il plesso subepiteliare della mucosa orale. Tutte queste strutture terminano con un'ansa terminale a livello dell'epitelio. Questa struttura vascolare è unica nel nostro organismo; il sigillo ha un'adesione duplice (epitelio-corpo estraneo) e abbiamo la più grande vascolarizzazione subepiteliare: è evidente che questo sia una potenziale via d'ingresso per i batteri, in cui il sistema vascolare reagisce espandendosi per difendere l'organismo. L'infiammazione causa l'aumento della permeabilità vascolare, incrementando l'afflusso delle prime cellule di difesa, i polimorfo nucleati, che costituiscono la prima "barriera aspecifica": queste si deformano per passare oltre le cellule epiteliali, attraverso il connettivo e riversarsi nel solco. A livello microscopico, quello che differenzia la parodontite cronica da quella aggressiva è proprio la corretta funzionalità dei polimorfo nucleati: se riescono ad eliminare i batteri nel solco al primo incontro, avremo solo una transitoria infiammazione; se l'agente eziologico è troppo aggressivo, avremo grossi danni epiteliali. I vasi subepiteliari rilasciano una significativa secrezione plasmatica, che viene riversata nel solco dove prenderà il nome di fluido sulculare. A seconda della situazioni infiammatoria e delle cellule al suo interno, può essere più o meno denso. Questo è un grande ostacolo per i medicamenti: infatti l'unico modo in cui una medicazione sia efficace è che la sua substantività, cioè la capacità di aderire alle pareti così da espletare l'azione antibatterica, sia sufficiente (es. clorexidina).
Margine gengivale e giunzione smalto-cemento
Il margine gengivale è quello che caratterizza il disegno della gengiva: questo ha un andamento definito festonato, dettato dalla morfologia della giunzione smalto-cemento, che è più apicale rispetto al margine. Nello specifico c'è un rapporto tra la giunzione smalto-cemento, la cresta ossea (che è parallela alla giunzione attraverso la presenza del connettivo sovracrestale) e la morfologia generale del dente. Da ricordare che il margine gengivale è più coronale della giunzione smalto-cemento per la presenza della gengiva libera: spesso durante il sondaggio si fa l'errore di misurare la perdita di attacco dal margine gengivale, mentre per essere corrette deve essere misurato dalla giunzione, ma se questa è coperta bisognerà ricordare che è più apicale. Il margine gengivale è quindi l'estensione più coronale della gengiva libera e il suo andamento segue quello della giunzione smalto-cemento, che è distanziato dalla cresta ossea da una dimensione che corrisponderà all'ampiezza biologica. La festonatura è soggettiva, può essere più o meno espressa a seconda del paziente. La fisiologica estrusione di un dente porta i denti in arcata e in contatto occlusale con l'antagonista: quando questo avviene, l'eruzione è terminata ma c'è una buona quota di gengiva che copre ancora una discreta parte della superficie dello smalto. Quello che avviene dopo è una contrazione tissutale che porta la gengiva verso la giunzione smalto-cemento: esistono dei casi in cui la gengiva non va incontro a questa recessione fisiologica, chiamata eruzione passiva, dando un aspetto quadrato a dei denti che presenterebbero in realtà una normale festonatura; il principale problema, oltre a quello 3