Apparato Genitale Femminile e Sviluppo Embrionale, Instituto Bernabeu
Documento dall'Instituto Bernabeu sull'apparato genitale femminile e lo sviluppo embrionale. Il Pdf, utile per lo studio universitario di Biologia, copre gametogenesi, fecondazione e le prime tre settimane di sviluppo embrionale, con schemi anatomici e diagrammi chiari.
Mostra di più20 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Gametogenesi e Gameti
gameTogenesi > permette maturazione dei GAMETI OVOUTA (femminile) 7 SPERMATOZOO (masauce) -> Strutture necessarie x permetTere la FECONDAZIONE
Apparato Genitale Femminile
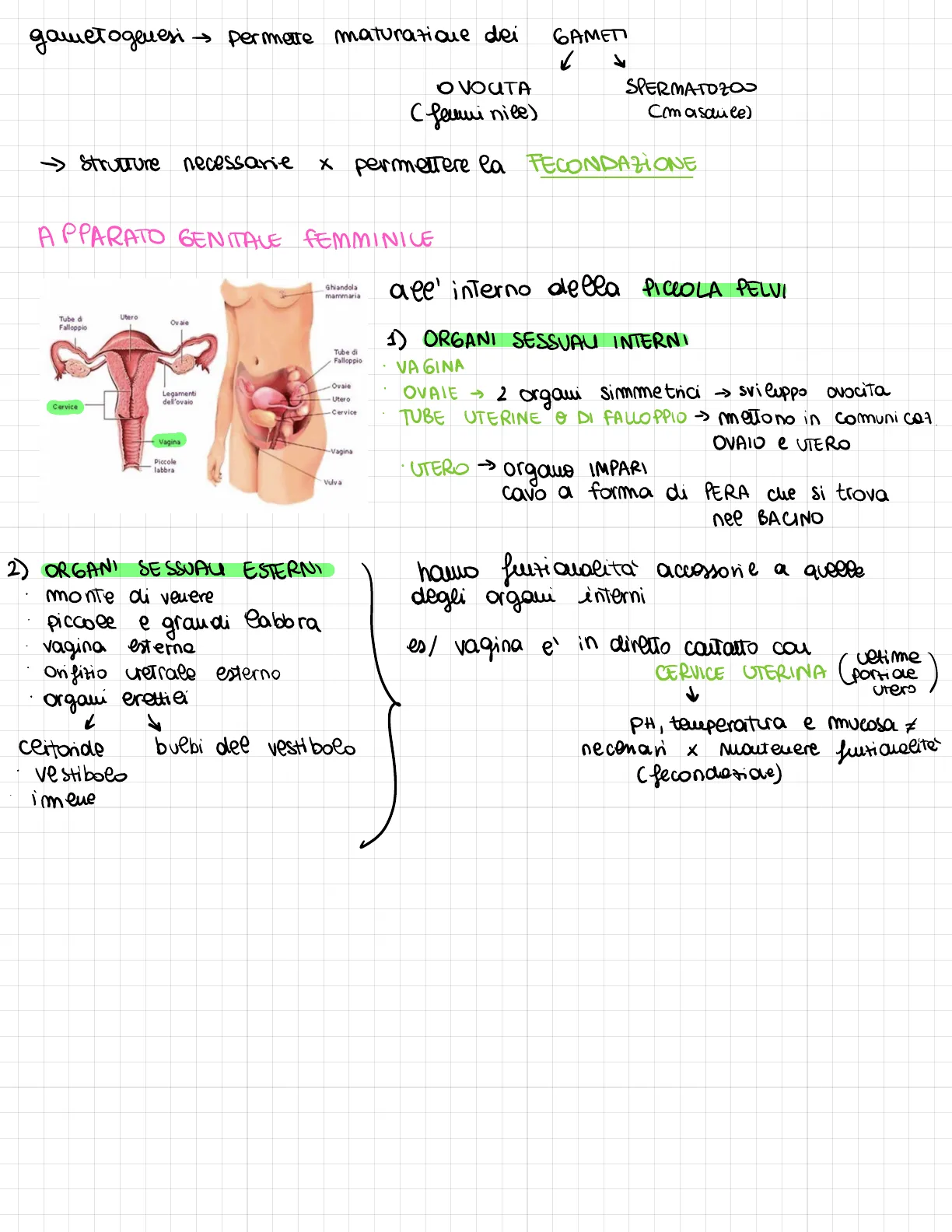
APPARATO GENITALE FEMMINILE Ghiandola mammaria Utero Tube di Falloppio Ovale Tube di Falloppio Ovaie Utero Cervice -Cervice Vagina -Vagina Piccole labbra Vulva all'interno della PICCOLA PELVI
Organi Sessuali Interni Femminili
1) ORGANI SESSUALI INTERNI · VA GINA . OVAIE > 2 organi simmetrici -> sviluppo ovocita . TUBE UTERINE O DI FALLOPPIO -> mettono in comunicat OVAIO e UTERO UTERO > organo IMPARI cavo a forma di PERA che si trova nel BACINO
Organi Sessuali Esterni Femminili
2) ORGANI SESSUALI ESTERNI . monte di venere piccole e grandi labbra vagina esterna Orifizio uretrale esterno organi erettili 1 clitoride bulbi del vestibolo Vestibolo imene homo funzionalità accessorie a quelle degli organi interni es/ vagina è in diretto contatto con vetime CERVICE UTERINA particle Utero PH, temperatura e mucosa € necessari x mantenere funzionalità (fecondazione)
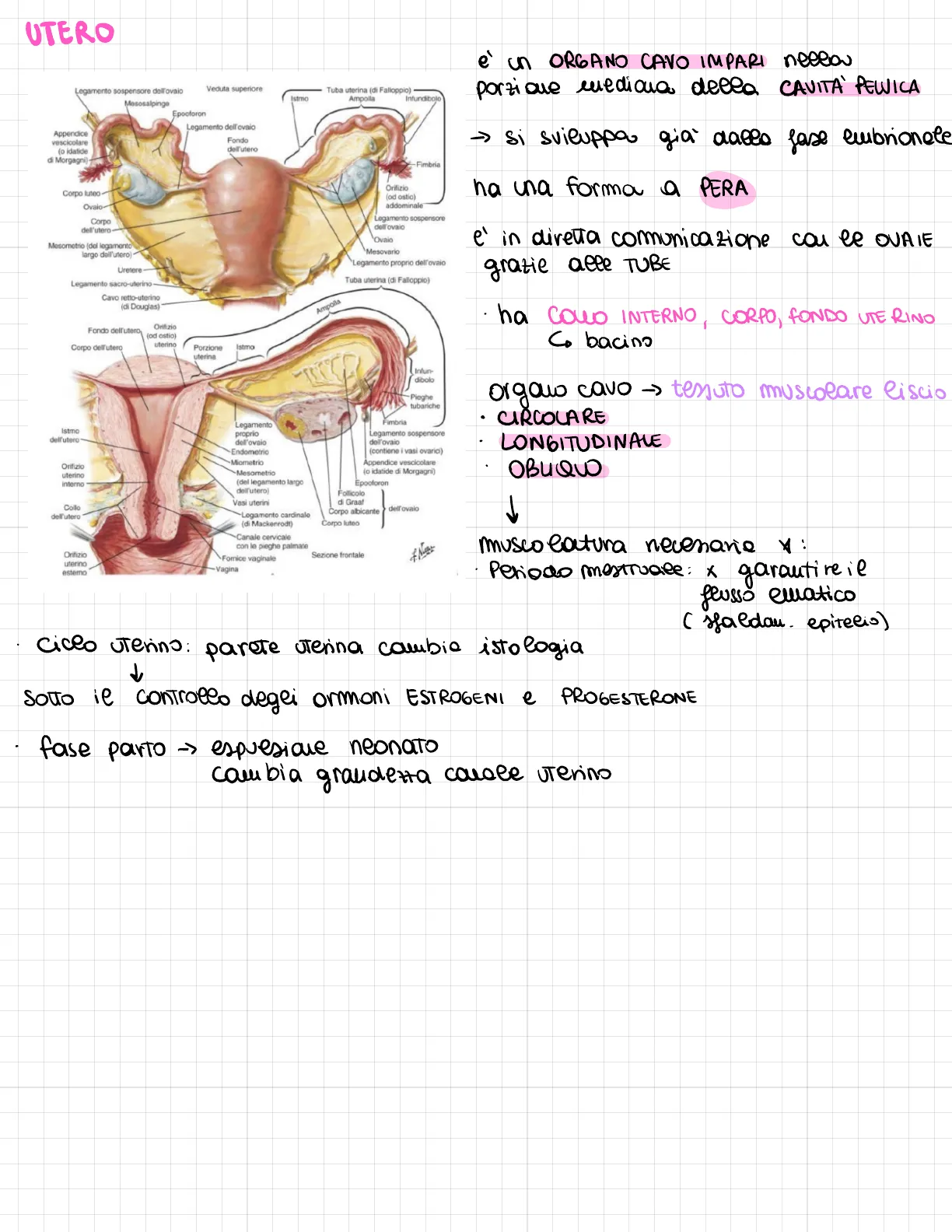
Anatomia dell'Utero
Legamenti dell'ovaioUTERO Legamento sospensore dell'ovaio Veduta superiore Mesosalpingo Epooforon Legamento dell'ovaio Appendice vescicolare (o idatide di Morgagni) Fondo dell'utero -Fimbria Corpo luteo Orifizio (od ostio) addominale Corpo dell'utero- Legamento sospensore dell'ovaio Mesometrio (del legamento largo dell'utero) Legamento proprio dell'ovaio Uretere Tuba uterina (di Falloppio) Cavo retto-uterino (di Douglas) Ampolla Fondo dell'utero Orifizio (od ostio) uterino Corpo dell'utero Porzione uterina Istmo Infun- dibolo Pieghe tubariche Fimbria Istmo dell'utero Legamento proprio dell'ovaio Endometrio Miometrio Legamento sospensore dell'ovaio (contiene i vasi ovarici) Orifizio uterino interno Appendice vescicolare (o idatide di Morgagni) Epooforon Mesametrio (del legamento largo dell'utero) Vasi uterini Collo dell'utero Legamento cardinale (di Mackenrodt) Corpo luteo Canale cervicale con le pieghe palmate Sezione frontale Fornice vaginale Vagina è Un ORGANO CAVO IMPARI MORGON porzione mediana della CAVITÀ PELVICA -> si sviluppa già dallo fase embrionale ha una forma a PERA è in diretta comunicazione con le OVAIE grazie alle TUBE · ha COLLO INTERNO Co bacino CORPO, FONDO UTE RINO organo cavo -> tessuto muscolare liscio · CIRCOLARE . LONGITUDINALE . OBLIQUO -> muscolatura necessarie Y: Periodo mestruale: x garantire il flusso ematico ( sfaldan. epitelio) · ciclo uterino: parete uterina cambia istologia 1 Sotto il controllo degli ormoni ESTROGENI e PROGESTERONE · fase parto -> espulsione neonato cambia grandezza canale uterino
Struttura dell'Utero e Tube Uterine
Tuba uterina (di Falloppio) - Ampolla Istmo Infundibolo Ovaio Ovaio Mesovario Legamento sacro-uterino- Follicolo di Graaf Corpo albicante / dell'ovaio Orifizio uterino estemocambia in grandezza e vascolarizzazione nelle # fasce di età ma mantiene forma a pera À cambia anche. SPESSORE PARETI . COLORE x vascolarizzazione
Cambiamenti dell'Utero con l'Età
ETA NEONATALE Cambiamenti con l'età e organizzazione della muscolatura ETÀ ADULTA parete rosea 5 pareti // > presenza del CICLO MESTRUALE 7 NULLIPARA Alla pubertà durante ciclo ovarico cambia vascolariz. C. ratura vasi superfici. rivolti verso emne per mezzo di ESTROGENI Adulta (nullipara) => sfaldamento epitelio Adulta (pluripara) Netter dimension ? utero + pallido 1 PLURIPARA quando alliene impianto vella parete posteriore del lume si forma SINCIZIO TROPOBLASTO proprie > vascolarizzazione embriae 1 menopausa anlita ciclo -> ormoni senvali nai + prodotti da OVALE/ PLACENTA 2 da # organi
Strati della Parete Uterina
Endometrio -> tonaca mucosa che copre organi interi con EPITELIO CILINDRICO manost. ciliato Miometrio >tonaca muscolare doppio strato muscolare vascolariz. Perimetro tonaca sierosa che non riveste totaluate orgas PARAMETRIO 7 connettivo che riveste Tero Adulta (dopo la menopausa) dimensioni > Utero Neonata A 4 anni
Ghiandole Esocrine Uterine e Vascolarizzazione
GHIANDOLE ESOCRINE UTERINE -> endometrio V tubolari ramificate 7 1 dotto principale che comunica con il LUME -> producono muco -> lubrifica pareti utero e ultime vie apparato 5 · segno di preparazione al ciclo eliminazione tappo mucosa pre gravidanza · VASCOLARIZZAZIONE -> da arTeria ovarica che ramifica nel miometrio forma ARTERIE SPIRALFORMI nell' endometrio verso il lume (ciclo)
Cicli Uterini e Ormoni
Utero va incontro ai CICLI UTERINI ( paralleli ai cicli ovanci) gravidanza 1 ciclo mestruale durante 28/30 gg di cicco (ovarico/uterino) 1) FASE MESTRUALE L+ ENDOMETRIO si ridimensiona - regolato da ORMONI 2) FASE FOLLICOLARE ripristino spessore epitelio e muscolatura (proliferativa) e vascolarizzazione 3) FASE SECRETIVA La attivate glidudole esocrine x preparat a ciclo ovarico 1 fase proliferativa- influenzata da ormoni ESTROGENI (prodotti da ovario) fase secretiva > secrezione e spiralizzazione vasi-> PROGESTERONE PROGESTERONE regola maturità CORPO LUTEO -> che secerne progesterone dopo ovulazione 1) se ovulo fecondato -> corpo luTeo gravitico > PLACENTA (Si PROGESTERONE C UTero accoglie 2) se no fecona. - > corpo luTeo divi que EMORRAGICO (NO PROGESTERONE)OVAIE
Anatomia e Funzioni delle Ovaie
1 parete laterali pelvi conTornata da TUBA UTERINA e PERITONEO . -> forma a mandorla collegate ad utero con LEGAMENTO UTERO OVARICO PERITONEO non le ricopre completamente =D sarebbe ostacolo a espulsione dell'ovvero . FIMBRIE > parte terminale della tuba (france) capTano aucita ovulato x permetTere passaggio nella tuba x FECONDARE . ENDOCRNI -> estrogeno e progestrone gameTogenesi -> maturazione OVOCITA PARENCHIMA CORTICALE -> + esterno, avviene maturazione follicolo MIDOLLARE > tessuto connettivo vascolarizzato e innevato ( FUNZIONE TROFICA) Legamento sospensore dell'ovaia (contenente i vasi ovarici) Visti posteriormente Tromba uterina (del Falloppia) Ampolla Mesosalpinge Epooforon Appendice vescicolare (o idatide del Morgagni) Legamento proprio dell'ovaia Fondo dell'utero - Fimbria Corpo luteo Orifizio (od ostio) addominale Ovaia Legamento sospensore dell'ovaia Corpo dell'utero Ovaia egamento largo dell'utero Legamento proprio dell'ovaia Uretere Legamento sacro-uterino Tromba uterina (del Falloppia) Cavo retto-uterino (del Douglas) Ampolla Fondo dell'utero Orifizio (od ostio) della tromba uterina (del Falloppia) Corpo dell'utero Parte intra- murale Istmo Infun- dibolo Pieghe tubariche Fimbria Istmo dell' utero Legamento proprio dell'ovaia Legamento sospensore dell'ovaia (contenente i vasi ovarici) Orifizio interno dell'utero Endometrio Miometrio Appendice vescicolare (o idatide di Morgagni) Legamento largo dell'utero Vasi uterini Epooforon Collo dell' utero Legamento cardinale (del Mackenrodt) dell'ovaia Corpo albicante Corpo luteo Canale cervicale con le pieghe palmate Fornice della vagina Vagina Sezione frontale Orifizio esterno dell'utero Istmo Infundibolo Follicolo ooforo maturo (o vescicoloso) (del Graaf)
Follicologenesi e Ovogenesi
follicologenesi e oogenesi -> avvengano in contemporanea 1) VITA INTRAUTERINA ( 3- 7º mese) a livello del dotto mulleriano si sviluppano tube, utero e ovaie da CELLULA GERMINALE (ovogonio) X MITOSi si quiera OVOCITO I si iniziano a dividere anche i Farecon intorno a OVOCITA 2) tra 7° mese e pubertà si mantengono · follicolo primordiale ca interno OVOCITA PRIMARIO Ca si blocca mitosi (2N) processo che porta I menarca La prevede maturazione del follicolo (II-III maturo) 3) momento dello SVILUPPO follicolo mantiene OVOCITA I cue va incontro a MEIOSI I GVOGENESI FOLLICOLOGENESI preNataLe mitosi ovogonio 2n oPosled 2n ovocita primario INFANZIA: oVaro INattivo 2n ovocita primario follicolo in crescita meiosi I n n 1º globulo polare ovocita secondario bloccato in metafase II n ovulazione meiosi II *** n 2n zigote corpo luteo 2° globulo polare *** meiosi il completata solo se l'ovocita è fecondato OVOGENESI & FOLLICOLOGENESI da OVOCITA I con (n) -> corredo aploide Follicolo maturo cavità interna piena di LoviDo che ingrandisce dimensioni follicolo fino ad avvicinarsi a parete ovaio 7 questo liquido verrà riversaTo nella tube in modo che venga riversaTo l' ovocita ovulato > OVULAZIONE il residuo del follicolo diviene CORPO LUTEO funzione endocrine X Sostenere prime fasi di annidamento dell'embrione (in caso di fecondazione) Ormoni prodotti da ipofisi e regolati da IPOTALAMO · ORMONE FSH -> follicolo stimolante > spinge maturazione follicolo I x produme estrogeno · ORMONE LH > attiva ovulazione e formazione CORPO LUTEO follicolo primordiale follicolo primario follicolo maturo
Ciclo Ovarico
PUBERTÀ' CICLO OVARICO 1) FASE FOLLICOLARE proliferativa da giorno 1 a 14 1 I giorno mestruazioni vengono reclutati 12 FOLLICOLI unico follicolo/12 contiene ovulo ed è destinato a ovulare 7 Si ingrossa -> cavità follicolare si riempie di liquido =D aumenta pressione interna follicolo si avvicina a superficie ovalo secerne ESTROGENI e PROGESTERONE 14° giorno -> [ESTROGENI] tra cui ESTRADIOLO è' ALTA pressione assottiglia pareti FOLLICOLO DI GRAAF dove si trova ovulo 2) FASE OVULATORIA parete follicolo sempre + sottile > si rompe la membrana ED OVULAZIONE ovulo esce da OVAIO e arriva nelle fimBRIE delle TUBE che lo convogliano verso l'UTERO 3) FASE LUTEINICA (secretiva) 7 da 15° a 18° giorno A cellule della grancosa si moltiplicano e si riempiono di sangue coagula e viene rimpiazzato da cellule ricche di grasso -> formano CORPO CUTEOCORPO LUTEO Co organo endocrino che secerne PROGESTERONE permette preparazione ENDOMETRIO x embrione ex Sostenere gravidanze prima della format placenta CORPO CUTEO GRAVIDICO Se fecondato owlo EMORRAGICO se no fecondazione => regredisce => + progesterone UTERO ESTRADIOLO -) permette rigenerazione mucosa uterina da I giorno ciclo dopo ovulazione · corpo euTeo produce PROGESTERONE porta cambiamenti ENDOMETRIO - se fecondazione sì -> continua produzione PROGESTERONE D Perche' tessuti dell'emb secernona BETA HCG garantisce sopravviv. corpo esteo se fecondazione NO » progesterone » sfaldamenTo endometrio =D CICLO MESTRUALE ED nuovo ciclo carico
Apparato Genitale Maschile
APPARATO GENITALE MASCHILE testicoli -> gonadi 4 producono 500 M spermatozoi al giorno gli spermatozoi accumulati e maturi -> passano x vie spermatiche dove si uniscono a secrezioni ghiandole amesse => Si avrà SPERMA . GENITALI ESTERNI > SCROTO 7 e pene all'interno testicoli
Anatomia dei Testicoli
TESTICOLI Cordone spermatico Vasi ematici e nervi Testa dell'epididimo Dotto doforonto Tubulo seminiforo Dotto offerente Setto Rete testicolare Corpo dell'epididimo Lobulo Tonaca vaginale Tonaca albuginea Coda dello epididimo (b) ha un parendiena compatto rivestito da : · TONACA ACBUGNEA > collettivo fibroso · TONACA VAGINALE (+ externo) invia setti nel PARENCHIMA delimitado i lobuli testicolari contengono STRUTTURE TUBULARI SUPERAVVOLTE 1 tubuli seminiferi posteriormente formano RETE TESTICOLARE da cui si sviluppano i CONDOTI EFFERENTI formano struttura super avvolTar que forma EPIDIDIMO 1 contorna je testicolo ed è formato da CODA, CORPO e TESTA a livello della VODA_, segue DOTTO DEFERENTE che risale introducendori nel CORDONE SPERMATICO x poi entrare nella cavità addomino- pelvica