Disturbi del Sonno: insonnia e narcolessia, Neurologia M3
Documento da Neurologia M3 (f. Pizza) sui Disturbi del Sonno. Il Pdf esplora insonnia e narcolessia, analizzando meccanismi patogenetici, sottotipi e conseguenze. Il documento, di livello universitario, offre una trattazione dettagliata e schemi chiari, utile per lo studio della neurologia.
Mostra di più20 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
DISTURBI DEL SONNO
I disturbi del sonno vengono suddivisi in macroaree dalla International Classification of Sleep Disorders (2015), che identifica:
- Insonnia;
- Disturbi respiratori del sonno: OSAS;
- Parasonnie: comportamenti motori complessi inusuali;
- Ipersonnie: di origine centrale, sono le diverse forme di narcolessia;
- Disturbi del movimento o disturbi motori del sonno: sindrome delle gambe senza riposo;
- Un'ultima categoria che raccoglie al suo interno alcuni disturbi, tra cui l'epilessia ipermotoria insonne ed altre patologie varie.
Insonnia
L'insonnia può essere un sintomo o un disturbo, quindi è innanzitutto importante distinguere la forma che si manifesta in corso di stress o dolore cronico da quello che invece può costituire un disturbo a sé stante.
Per poter parlare di insonnia è necessaria la presenza di:
- descrittori clinici inerenti al problema notturno, rappresentati dalla difficoltà nell'iniziare, mantenere o arrivare a mattina con il sonno;
- sonno percepito soggettivamente come non ristoratore;
- tutto ciò, nonostante la presenza di condizioni adeguate al sonno e da non confondere con un sonno di breve durata o eventualmente di cui una persona è privata per motivi sociali.
È una patologia che può essere associata ad altri condizioni mediche, con un impatto sia sulla qualità di vita ma anche sulla salute del soggetto; è infatti riconosciuto che determinati fenotipi di insonnia determinano un aumento del rischio cardiovascolare.
Spesso si manifesta nel contesto di un'altra patologia e successivamente diventa un disturbo a sé stante; per cui spesso è più corretto parlare di un'insonnia in comorbidità, piuttosto che secondaria, visto che non sempre la risoluzione del disturbo primario ne porta la risoluzione.
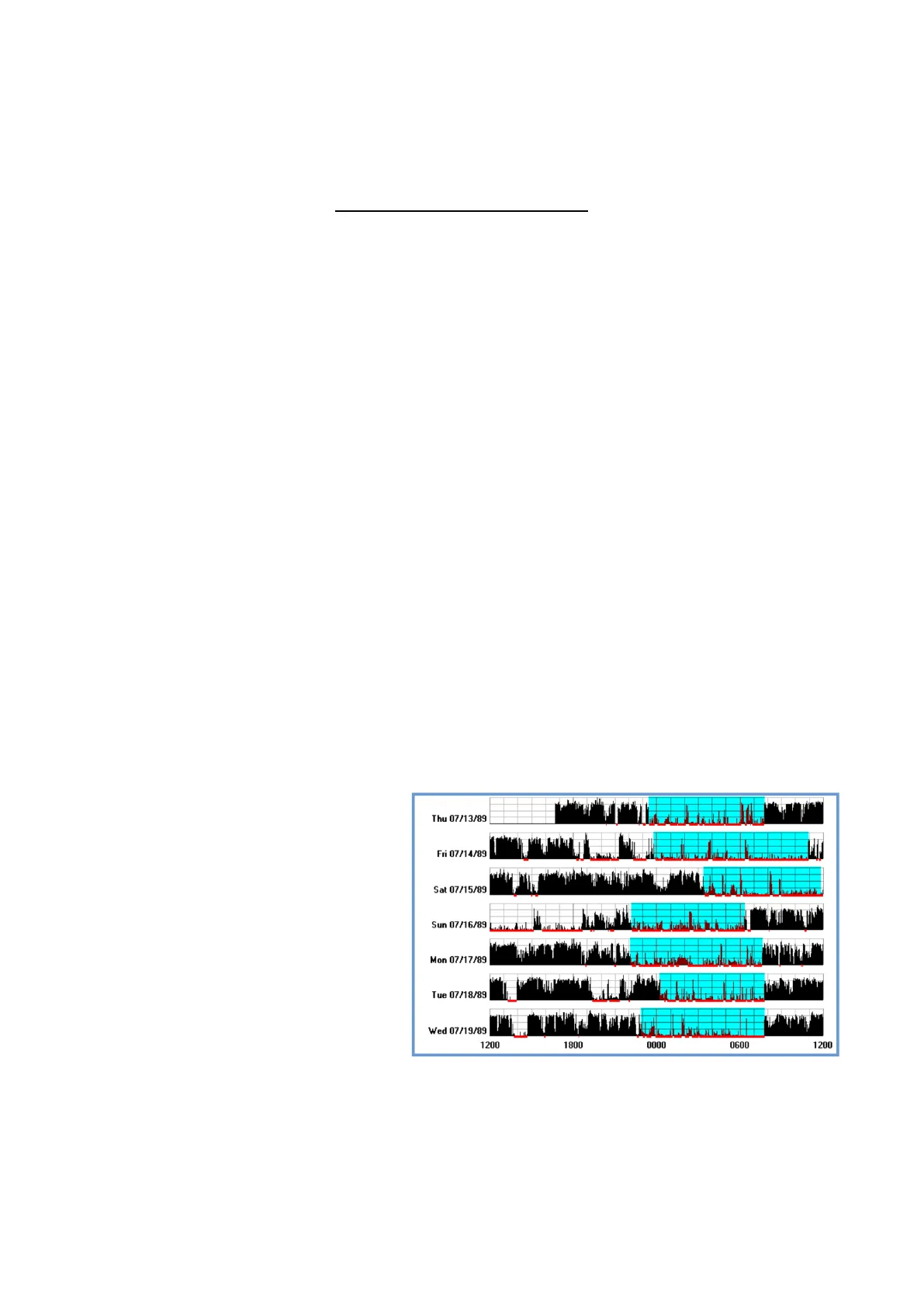
Gli strumenti più utilizzati per studiare l'insonnia sono gli actigrafi (tra cui alcuni modelli particolari di Apple Watch), che sono in grado di registrare le ore di attività o inattività motoria del soggetto, permettendo di seguire il profilo del sonno in maniera più approfondita e soprattutto non invasiva.
Epidemiologia dell'insonnia
L'insonnia è un problema comune, fino al 10% della popolazione ne soffre e diventa sempre più frequente con l'avanzare dell'età (è correlata anche all'aumento delle terapie somministrate, che possono influire sullo sviluppo della patologia). Nella routine clinica può essere un problema presente fino al 50% dei pazienti.
Meccanismi patogenetici
Molti sono i meccanismi che sottendono allo sviluppo dell'insonnia. Tramite studi di genome wilds, in cui è stata presa una grande popolazione di insonni e una altrettanto grande di soggetti sani, è stato possibile ritrovare dei biomarker che, seppure ad ampio spettro, predispongono a questo problema.
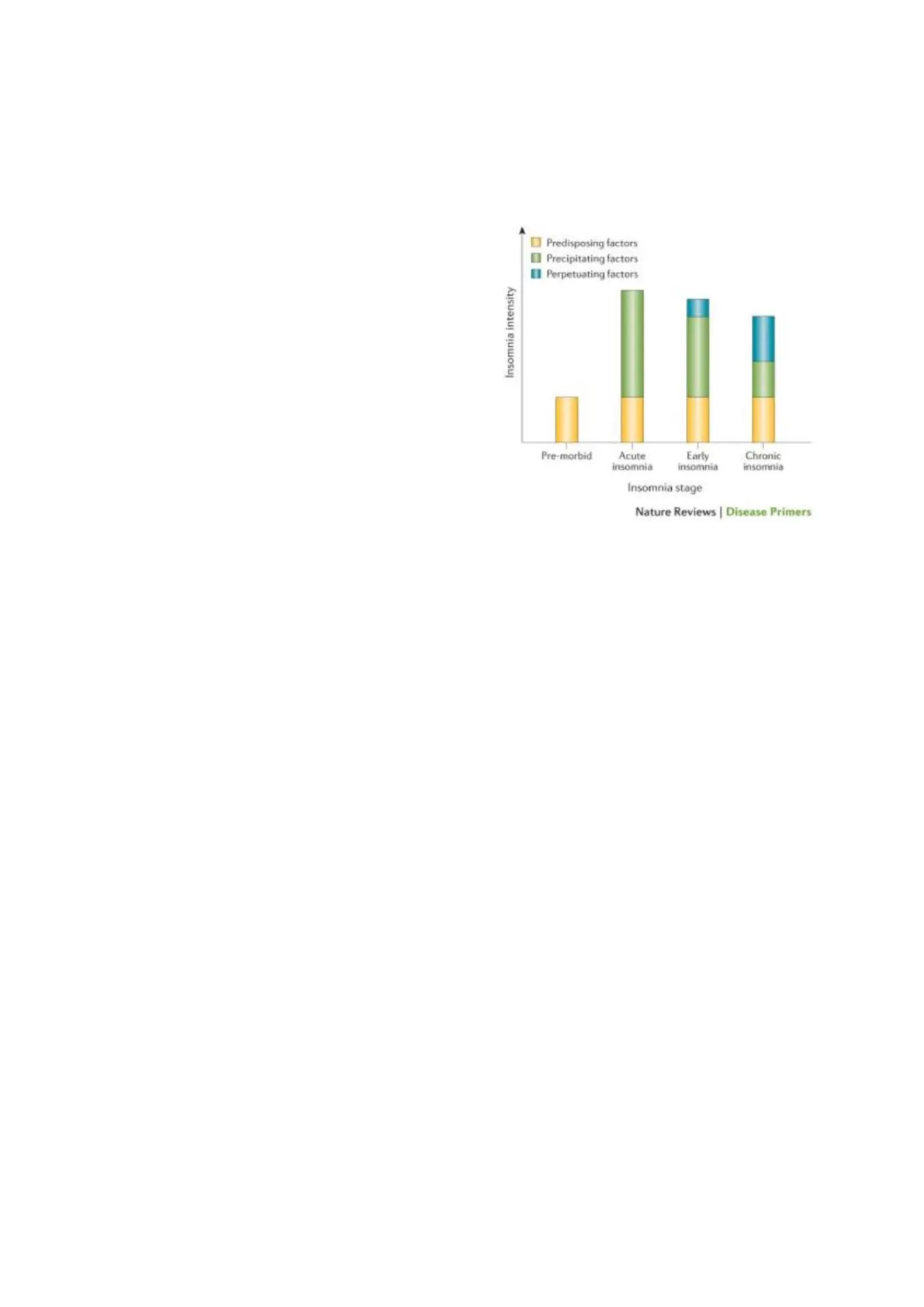
Una teoria diffusa è la cosiddetta "teoria delle tre P", ovvero dei fattori predisponenti, precipitanti e perpetuanti.
Attualmente la classificazione considera solo l'insonnia cronica come reale disturbo; l'insonnia ovviamente per diventare cronica deve svilupparsi; quindi, è necessaria la presenza di un evento acuto e di un evento ad almeno tre mesi di distanza che indica la cronicizzazione.
Si parte dal concetto che tutti possono avere una serie di fattori predisponenti (in giallo). Ad un certo punto un fattore stressante (un divorzio, un lutto, il cambiamento di letto, un trasloco) può avere un impatto molto importante e determinare un'insonnia in acuto; quindi, il paziente non dorme bene quella notte. Nonostante, per esempio in caso di lutto, a distanza di tempo in qualche modo l'evento venga elaborato, e quindi i fattori precipitanti riducono il loro impatto, l'insonnia rimane clinicamente rilevante e cronicizza per il peggiorare dei cosiddetti fattori perpetuanti, che portano allo sviluppo di un circolo vizioso rispetto al sonno.
Sottotipi dell'insonnia
Si distinguono diversi sottotipi di insonnia:
- Insonnia psicofisiologica: è la forma più comune;
- Insonnia idiopatica: si manifesta da bambino;
- Insonnia paradossa: è un quadro in cui prevale un'assoluta dispercezione del sonno, i pazienti solitamente si presentano all'attenzione medica dicendo di non dormire mai;
- Igiene inadeguata del sonno;
- Insonnia del bambino.
È stata formulata una teoria relativa all'insonnia psicofisiologica, la teoria dell'iperarousal, che si basa su evidenze:
- Bioumorali: con aumento, per esempio, di ormoni dell'asse ipofisi-surrene;
- Cardiologiche: la tendenza avere un heart rate e valori pressori potenzialmente più elevati;
- Marker elettroencefalograma di bande elettroencefalograma il sonno, che giustificano il fatto che la persona dice di avere un sonno non riposante. Si pensa che vi sia una sorta di pulsione che rende difficile staccare rispetto alla veglia. Non necessariamente il loro sonno è alterato come struttura, ma rimane comunque la percezione di non dormire.
La tipica manifestazione di questo meccanismo è rappresentata da un soggetto che si addormenta, dorme 20 minuti e poi si sveglia, si riaddormenta e dopo 20 minuti si risveglia nuovamente, pensando di non avere chiuso occhio. Questo è dovuto al fatto che, secondo la teoria dell'iperarousal, un certo tipo di attività mentale può proseguire anche nel sonno, portando alla percezione di un sonno non riposante.
Conseguenze dell'insonnia
Si osserva una metanalisi che mostra come l'insonnia possa predisporre allo sviluppo dei disturbi dell'umore.In particolare, confrontando i fenotipi dell'insonnia in cui prevale la dispercezione del sonno, quindi in cui il paziente dorme (il sonno viene certificato dalle registrazioni) ma percepisce di non dormire, rispetto ai fenotipi dell'insonnia dove il tempo dormito è effettivamente ridotto, in questo secondo fenotipo c'è anche un impatto importante sul piano cardiovascolare.
Trattamenti
I trattamenti sono vedono l'utilizzo di farmaci di tipo gabaergico, quindi le benzodiazepine o le non-benzodiazepine (z-drugs) che agiscono sul recettore del GABA.
La regolazione del sonno vede una serie di neurotrasmettitori promuoventi la veglia, rappresentati dalle amine (adrenalina, noradrenalina, acetilcolina, serotonina, orestina, dopamina) che sono prodotti in diversi centri del tronco encefalico, e un unico sistema inibitore rappresentato dal sistema del GABA del nucleo VLPO.
Tramite le benzodiazepine si va ad agire sul recettore del GABA, potenziando questo sistema.
Un'altra possibilità è rappresentata dalla melatonina (che è un crono-biotico e non un ipnotico), che può essere utilizzata soprattutto in quelle forme in cui l'insonnia è espressione di un disturbo del ritmo circadiano, ovvero una condizione in cui c'è un disallineamento del sonno rispetto al ritmo sonno-veglia, come può essere il jet lag.
Infine, ci sono una serie di trattamenti non farmacologici che vanno ad agire sullo stile di vita e su eventuali comportamenti inadeguati; per esempio, si va a spiegare al paziente che tanto più ha la tendenza a dormire poco e male, tanto meno è utile andare a letto presto per riposarsi, questo, infatti, non farà altro che peggiorare il rapporto tra il tempo passato a letto dormendo e il tempo passato a letto da svegli, favorendo un circolo vizioso negativo.
È molto efficace la terapia cognitivo-comportamentale, che nel caso specifico dell'insonnia prende il nome di CBT-i (Cognitive behaviour treatment insomnia) e che insegna una serie di norme di igiene del sonno: la regolarità degli orari, evitare il napping diurno, evitare determinati comportamenti serali (attività fisica, esposizione alla luce intensa e assunzione di sostanze con effetto stimolante) e restrizione del sonno.
Oltre alle norme appena descritte, la CBT-i mette in atto anche una serie di insegnamenti per sdrammatizzare quella cognitività negativa che il paziente insonne, mentre è a letto e non riesce a dormire, sviluppa creando una ruminazione che ha un effetto perpetuante.
L'insonnia entra in diagnosi differenziale con la sindrome delle gambe senza riposo.
Sindrome delle gambe senza riposo
La sindrome delle gambe senza riposo è un disturbo antico nella sua descrizione che risale a Sir Thomas Willis nel "De anima brutorum" (1695); è stata poi declinata con diversi nomi come: "anxietas tibiarum", "asthenia crurum paraesthetica". Oggi in realtà questa patologia andrebbe rinominata come sindrome di Willis-Ekbom, in quanto l'associazione americana dei pazienti affetti da questa malattia considera il nome "sindrome delle gambe senza riposo" offensivo.
Criteri diagnostici
I criteri diagnostici, definiti nel '95, permettono la diagnosi di questa sindrome tramite un semplice colloquio con il paziente. Per potere fare diagnosi devono essere tutti e quattro presenti: