Lo sviluppo embrionale umano: gametogenesi e fecondazione
Slide sullo sviluppo embrionale umano. Il Pdf esplora le fasi iniziali dello sviluppo embrionale, dalla gametogenesi alla fecondazione, con un focus sulla spermatogenesi e la formazione dello zigote, utile per studenti universitari di Biologia.
Mostra di più15 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
LO SVILUPPO EMBRIONALE
Igiene e cultura medico - sanitaria
La Gametogenesi - Spermatogenesi
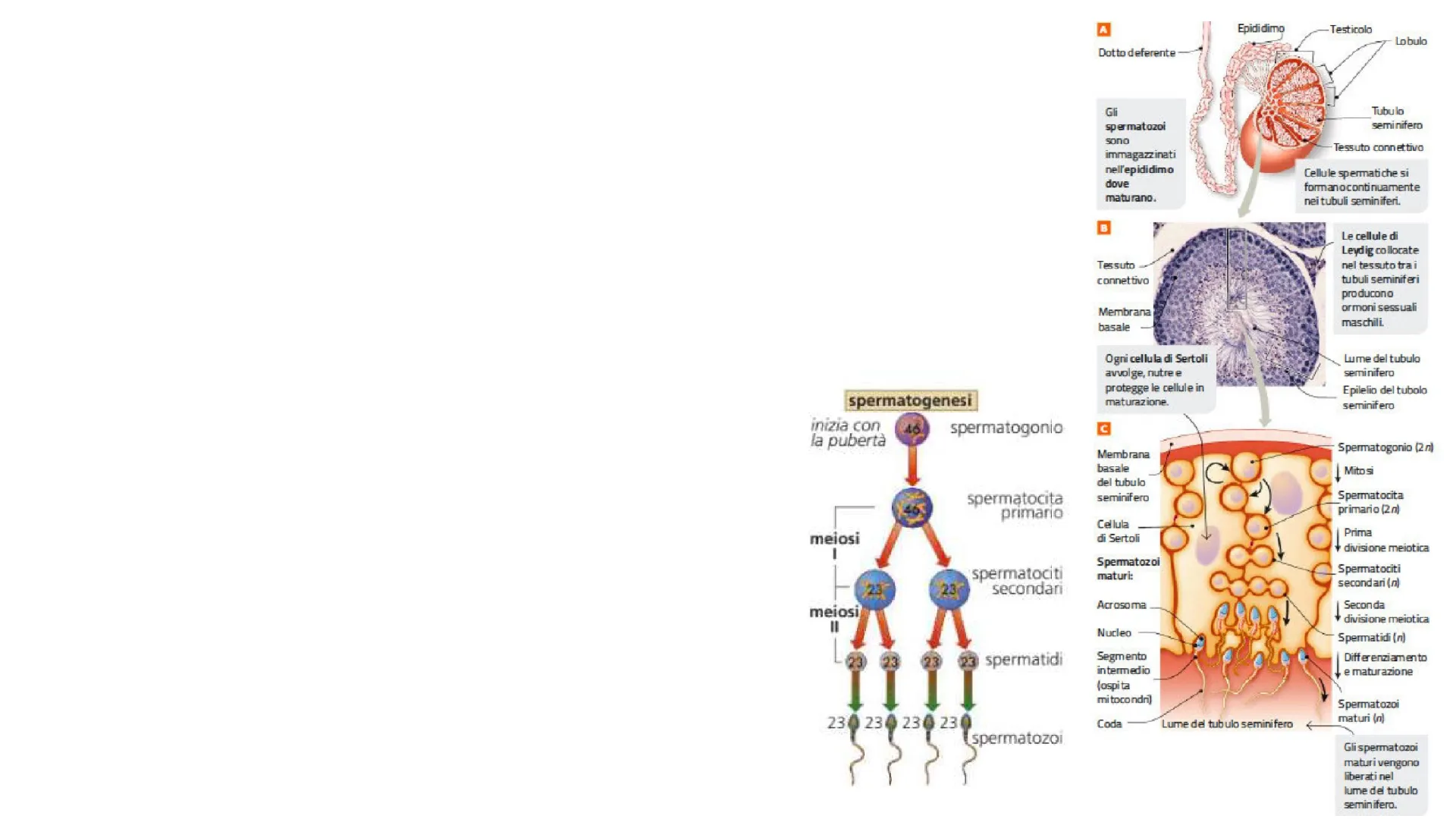
La spermatogenesi è il processo di maturazione e differenziamento degli spermatozoi. Avviene nei testicoli, che contengono i tubuli seminiferi. L'epididimo è la sede di deposito e maturazione degli spermatozoi.
A
Epididimo Testicolo Lobulo Dotto deferente Tubulo seminifero
Gli spermatozoi sono immagazzinati nell'epididimo dove maturano.
Tessuto connettivo Cellule spermatiche si formanocontinuamente nei tubuli seminiferi.
B
Tessuto connettivo Membrana basale
Ogni cellula di Sertoli avvolge, nutre e protegge le cellule in maturazione.
Lume del tubulo seminifero Epilelio del tubolo seminifero
spermatogenesi inizia con la pubertà
46 spermatogonio spermatocita primario
meiosi
spermatociti secondari
23 23
meiosi
= 23 23 23
spermatidi
230 23 4 230 230
spermatozoi
c
Spermatogonio (2n) Membrana basale del tubulo seminifero
Į Mitosi
Spermatocita primario (2n)
Cellula di Sertoli
Prima ¥ divisione meiotica
Spermatozoi maturi: Spermatociti secondari (n)
Acrosoma
Seconda divisione meiotica
Nucleo
Spermatidi (n)
Differenziamento e maturazione
Segmento intermedio (ospita mitocondri)
Spermatozoi maturi (n)
Coda
Lume del tubulo seminifero
4
Gli spermatozoi maturi vengono liberati nel lume del tubulo seminifero.
Le cellule di Leydig collocate nel tessuto tra i tubuli seminiferi producono ormoni sessuali maschili.
LA GAMETOGENESI - OOGENESI
B
Follicolo maturo di mammifero
ovogenesi
ovogonio 46
fase fetale
ovocita primario 46
Legamento (mantiene l'ovaia in sede addominale)
Oocita primario
Cellule della granulosa
Cellule della teca
Rottura del follicolo
-23 23
ovocita secondario
primo globulo polare
fecondazione
meiosi II
cellula UOVO 23 23
7. Se non avviene la fecondazione, il corpo luteo degenera.
6. Le cellule follicolari rimaste formano il corpo luteo, che produce progesterone ed estrogeno.
5. All'ovulazione, il follicolo scoppia rilasciando l'oocita secondario (n).
secondo globulo polare
A
Cambiamenti nell'ovaia durante il ciclo ovarico
2. Circa una volta al mese dalla pubertà alla menopausa, 6-12 oociti primari iniziano a maturare. Un oocita primario circondato da cellule follicolari forma un follicolo.
3. L'oocita in fase di sviluppo è nutrito dalle cellule follicolari che producono anche estrogeni.
Oociti primari (2n)
4. Dopo una settimana, solo un oocita primario continua lo sviluppo. La divisione meiotica prima dell'ovulazione produce l'oocita secondario (n).
pubertà
meiosi I
1. Gli oociti primari (2n) sono nell'ovaia.
Ovaia
C
L'oogenesi avviene nelle ovaie e genera un numero limitato di oociti, che dalla pubertà maturano uno alla volta.
DIFFERENZE
Spermatogenesi
- 4 spermatozoi per ogni spermatocita primario
- si completa sempre
- processo continuo
- dalla pubertà per tutta la vita
Oogenesi
- una sola cellula uovo per ogni oocita primario
- si arresta quasi sempre allo stadio di oocita secondario
- processo ciclico
- processo limitato nel tempo
PRINCIPALI STADI DI SVILUPPO EMBRIONALE
La Fecondazione
La fecondazione avviene nelle tube di Falloppio e porta alla formazione dello zigote. Grazie al processo di fecondazione, i nuclei dei due gameti si uniscono e danno origine al nucleo diploide dello zigote. Subito dopo, lo zigote va incontro a una serie di divisioni mitotiche (non sessuali) da cui si originano 2, 4, 8, 16 cellule dette blastomeri. Questa crescita esponenziale porta alla formazione della morula. Allo stadio di morula tutte le cellule sono ancora totipotenti, ovvero indifferenziate. Lo stadio di morula viene raggiunto dopo 4 giorni dal concepimento.
Corpuscoli polari Blastomeri
Segmentazione dello zigote: stadio a due cellule (giorno 1)
Zona pellucida Nucleo
Stadio a quattro cellule (giorno 2)
Citoplasma
Morula (giorno 4)
Blastocisti, veduta esterna (giorno 5)
Massa cellulare interna
Cavità della blastocisti
Blastocisti, veduta interna (giorno 5)
Trofoblasto
La morula migra lungo le tube di Falloppio e raggiunge l'utero intorno al sesto giorno dal concepimento, dove si impianta nella mucosa endometriale. Da questo momento inizia la fase di sviluppo embrionale. Durante lo spostamento dalla tuba di Falloppio all'utero, la morula continua a dividersi fino differenziarsi in blastula, una struttura con cellule differenziate a forma di sfera cava internamente. La blastula è composta dall' embrioblasto, una massa di cellule interne aderenti alla parete da cui originerà l'embrione e gli annessi embrionali e dal trofoblasto che rappresenterà la parte fetale della placenta.
Corpuscoli polari Blastomeri
Segmentazione dello zigote: stadio a due cellule (giorno 1)
Zona pellucida Nucleo
Stadio a quattro cellule (giorno 2)
- Citoplasma
Morula (giorno 4)
1
Blastocisti, veduta esterna (giorno 5)
1
Massa cellulare interna
Cavità della blastocisti
Blastocisti, veduta interna (giorno 5)
Trofoblasto
2º giorno 3º giorno
zona pellucida
4º giorno
1. Zigote unicellulare
2. Morula
4 cellule
8 cellule
1º giorno
cellule
tuba di Falloppio
6º giorno
ovulazione
ovaia
7º giorno
fecondazione
3. Blastula
utero
4. Annidamento
4 settimane
5. Post-annidamento
vagina
9 mesi
neonato
6° giorno - Le cellule del trofoblasto aderiscono a quelle dell'endometrio.
disco embrionale bilaminare (futuro embrione)
parete uterina
cavità uterina
capillari dell'endometrio
sangue materno nelle lacune
sacco vitellino primitivo
amnios
trofoblasto
embrioblasto
epitelio endometriale
8º giorno - La blastocisti comincia ad affondare nell'endometrio
L'embrioblasto cambia struttura. Il disco embrionale dal quale si svilupperà in seguito l'intero embrione è a due strati (bilaminare), rispettivamente l'ectoderma (verde) e l'endoderma (giallo). Il disco embrionale risulta interposto tra due vescicole: quella amniotica a destra e il sacco vitellino a sinistra.
7º giorno - Si formano i villi coriali che ancorano la blastocisti all'utero e la nutrono a spese dei tessuti materni.
futura placenta -corion -villi coriali
embrioblasto
cavità amniotica
9º giorno - La blastocisti sprofonda completamente nell'endometrio uterino (annidamento).
La placenta, organo gravidico, è costituita da una parte di origine materna data dall'endometrio uterino e una di origine embrionale, il corion, che forma processi ramificati chiamati villi coriali che servono ad ancorare la blastula alla mucosa dell'endometrio fino al completo annidamento. Con l'annidamento si ha l'inizio della gravidanza. I capillari dei villi, a contatto con il sangue materno permettono gli scambi respiratori e nutritivi da madre a feto. A questa fase si giunge dieci giorni dopo la fecondazione.
5º giorno
N
ghiandole endometriali
mesoderma extraembrionale
5
Durante la seconda settimana, quando l'embrione si è completamente annidato, la blastula continua il suo sviluppo e si sviluppano le membrane extraembrionali:
- amnios (o sacco amniotico);
- sacco vitellino;
- allantoide;
villi coriali corion
endoderma mesoderma
sacco vitellino
ectoderma
cordone ombelicale
amnios
cavità amniotica
L' embrioblasto continua a moltiplicarsi e ad aumentare di volume, cambiando struttura. Durante questo processo, si forma il disco embrionale che è costituito da due strati: ectoderma ed endoderma.
Nella terza settimana avviene il processo di differenziamento che ha inizio con la gastrulazione. La blastula si trasformerà in gastrula al cui interno si identificheranno, ora, tre foglietti embrionali:
- Ectoderma (superiormente);
- Mesoderma (nella parte mediana);
- Endoderma (inferiormente).
Gastrula: Embryo with three primary germ layers (ectoderm, mesoderm, and endoderm)
Late blastocyst: Pre-embryo, with the embryonic disk, two layers of cells that become the embryo proper
Early blastocyst: Hollow ball of cells with a fluid-filled cavity
Morula: Solid ball of cells formed as the zygote undergoes cleavage
Inner cell mass Blastocyst cavity Trophoblast
Amniotic cavity - Embryonic disk Yolk sac
Ectoderm Mesoderm Endoderm
SVILUPPO EMBRIO - FETALE
La formazione del terzo foglietto (endoderma) coincide con l'inizio di quella fase di sviluppo embrionale che si concluderà al terzo mese di gestazione quando si inizierà a parlare di feto. Durante questa fase si ha l'istogenesi e l'organogenesi.
Foglietti embrionali e organi generati
Ectoderma
Cute e annessi fetali, sistema nervoso.
Mesoderma
Muscoli, ossa, connettivi.
Endoderma
Tessuti epiteliali di organi interni (tubo digerente, vie respiratorie).
Fasi dello sviluppo embrio-fetale
Fine primo mese di gravidanza
Si può evidenziare la presenza e la funzionalità del cuore.
Fine secondo mese di gravidanza
Terzo mese di gravidanza
Si può riconoscere la testa con le orecchie, gli occhi, il naso e la bocca. È possibile individuare il sesso del nascituro.
Nel secondo trimestre di gestazione il feto, immerso nel liquido amniotico, si accresce velocemente.
Alla quarta settimana di gestazione, gran parte dei sistemi di organi siè formata e ilcuore inizia abattem
4 settimane
Al quarto mese, il fet presenta arti formati e provvistidi dita, e si muove all'interno della cavità amniotica.
4 mesi
L'embrione iniziaa essere considerato un feto.Le strutture corpome si sviluppano rapidamente. Il cordone ombelicale collega l'embrione alla placenta.
8 settimane
I polmoni diun feto al no no mese sono prontiper affrontareil parto e la nascita.
9 mesi
Alla fine del terzo trimestre il feto ha raggiunto l'autonomia per la vita extrauterina. Il parto è l'espulsione o l'estrazione del feto e degli annessi fetali dall'organismo materno. Si distingue un parto a termine che avviene a termine della gestazione, mediamente alla 40a settimana e con una variabilità di ± 2 settimane; un parto pretermine o prematuro che si verifica prima della 37ª settimana; un parto post-termine o che avviene dopo la 42ª settimana.
LA GRAVIDANZA GEMELLARE
La gravidanza gemellare consiste nella presenza contemporanea nella cavità uterina di due o più feti e si verifica con una frequenza di 1- 2 casi ogni 100 gravidanze. Vi sono due categorie di gemelli: gemelli monozigoti o monoovulari e gemelli eterozigoti o biovulari.
Gemelli eterozigoti o biovulari
sono dovuti alla fecondazione contemporanea di due cellule uovo da parte di uno spermatozoo per ciascuna. Possiedono perciò un corredo cromosomico diverso (sono, in pratica, due fratelli nati contemporaneamente più che due gemelli) e possono (probabilità del 50%) anche essere di sesso diverso e gruppo sanguigno diverso.