Patologia infettiva cranio-spinale: ascessi cerebrali ed encefaliti
Documento universitario sulla patologia infettiva cranio-spinale. Il Pdf, adatto per lo studio autonomo a livello universitario, descrive le infezioni in base alla sede, agli agenti e alla trasmissione, approfondendo ascessi cerebrali ed encefaliti, incluse quelle autoimmuni e virali, con dettagli su diagnosi e reperti di imaging.
Mostra di più26 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Radiologia #5
patologia infettiva cranio - spinale Pag. 1 a 26 12/03/25
Patologia Infettiva Cranio-Spinale
La Professoressa ci accoglie ricordandoci di esserci già incontrati nello svolgersi del corso di Neurologia. Nell'ambito di questo corso, la Prof. si occuperà di:
- Patologia infettiva cranio-spinale;
- Patologia degenerativa encefalica;
- Patologia degenerativa spinale.
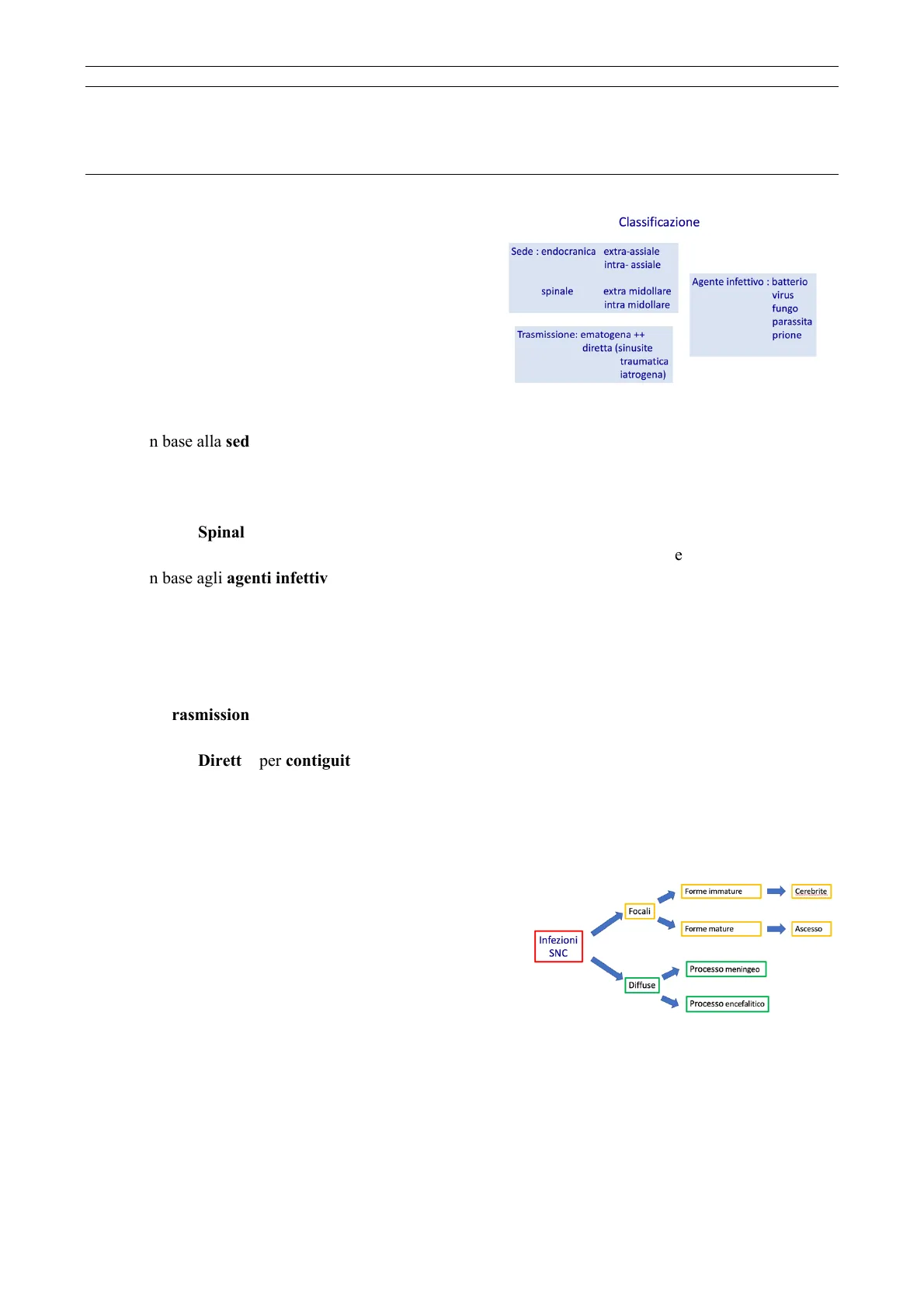
Classificazione
Sede : endocranica extra-assiale intra- assiale spinale extra midollare intra midollare Agente infettivo : batterio virus fungo parassita prione Trasmissione: ematogena ++ diretta (sinusite traumatica iatrogena)
Classificazione della Patologia Infettiva
Ai fini didattici, la patologia infettiva cranio-spinale può essere classificata:
- In base alla sede:
- Endocranica: ulteriormente classificabile in intra-parenchimale (intra-assiale) ed extra- parenchimale (extra-assiale), possibilmente anche associate. La localizzazione extra- cerebrale è più frequente;
- Spinale: principalmente di tipo intra-midollare o extra-midollare. Può essere isolata (più tipicamente) o conseguente alla diffusione di un'infezione intra-assiale.
- In base agli agenti infettivi:
- Batteri: più coinvolti nell'aspetto ascessuale meningitico;
- Virus: frequenti nelle meningiti e nelle encefaliti;
- Funghi: negli immunocompromessi;
- Parassiti: negli immunocompromessi;
- Prioni: causa di encefaliti.
- La trasmissione può essere:
- Ematogena, prevalentemente;
- Diretta: per contiguità, iatrogena a livello del rachide, o per continuità, da sinusite a livello cranico.
Classificazione Processi Infettivi
Infezioni Focali
- Forme immature: cerebrite, fase che precede la formazione dell'ascesso propriamente detto.
- Forme mature: circoscrizione e formazione dell'ascesso.
Forme immature Cerebrite Focali Forme mature Ascesso Infezioni SNC Processo meningeo Diffuse Processo encefalitico
Infezioni Diffuse
- Processi encefalitici: forme infettive che interessano il tessuto cerebrale, quindi le sue cellule.
- Processo meningeo: coinvolge i rivestimenti meningei (pia, leptomeningi) causando meningiti classiche o, meno frequentemente, l'ispessimento periferico che coinvolge esclusivamente la dura.
Pag. 2 a 26 patologia infettiva cranio - spinale Radiologia #5
Ascesso Cerebrale
Innanzitutto, l'ascesso cerebrale è una condizione grave! Spesso richiede l'intervento chirurgico. La sua formazione evolve nel corso di differenti stadi, dall'infiammazione iniziale nella quale le cellule infiammatorie tentano di circoscrivere il processo infettivo, alla formazione della capsula che circoscrive il processo infettivo formando l'ascesso vero e proprio.
Definizione: È un'infezione localizzata del SNC singola o multipla, principalmente nell'encefalo (il coinvolgimento midollare è estremamente raro).
Eziologia: La trasmissione è prevalentemente ematogena, per continuità da processi di tipo infettivo (es. da endocarditi) o iatrogena. Quest'ultima riguarda i pazienti operati a livello cranico, i quali possono sviluppare questo tipo di infezioni in corrispondenza delle varie ectomie. La causa principale in Occidente è quella iatrogena, in soggetti operati.
Epidemiologia: Nel XX secolo l'incidenza dell'ascesso nella popolazione occidentale è diminuita e attualmente si attesta tra 0,3 e 0,9/100000/anno. Viene maggiormente interessato il sesso maschile (rapporto M:F variabile tra 2:1 a 3:1) e la fascia di età compresa tra la terza e la quinta decade di vita. Alcuni tipi di infezione sono più frequenti nei bambini.
Sintomatologia: È raro diagnosticare queste lesioni in fase precoce, la sintomatologia può essere più o meno eloquente a seconda della localizzazione della lesione, senza segni di flogosi generale. La triade classica associata è presente solo nel 20% dei casi:
20 Cefalea (69%): se c'è infiammazione endocranica; 20 Febbre (53%); 3. Deficit neurologici focali (48%);
Vi possono essere poi:
- Crisi epilettiche (25%): se c'è localizzazione corticale; associate ad una storia di sinusiti, mastoiditi, immunodepressione, interventi chirurgici; non infrequentemente come esordio, perché gli ascessi sono lesioni che possono essere espansive, quindi edemigene.
- Alterazione dello stato di coscienza (43%).
In un paziente con diagnosi di ascesso cerebrale, la comparsa di segni di meningismo o il peggioramento dei sintomi già presenti richiede un ulteriore e urgente approfondimento diagnostico, al fine di escludere le complicanze, in particolare la rottura intra-ventricolare ed evoluzione in meningite o encefalite.
Iter diagnostico: Nel caso di sospetto clinico, per la diagnosi si procede con TC in prima istanza, a seguire RM, che definisce la diagnosi definitiva. Il contrasto in questo tipo di patologia è essenziale, quindi sono esami che vengono effettuati, a meno di controindicazioni, con mdc. Soprattutto nella fase di organizzazione dell'ascesso (quindi della capsula), si ha una neovascolarizzazione attorno al territorio infiammato; quindi, ci sarà un enhancement già nelle fasi precoci.
La Professoressa ribadisce come, a differenza della patologia vascolare (per cui si usa la TC), il gold standard diagnostico per le patologie infettive è la RM.
Radiologia #5 patologia infettiva cranio - spinale Pag. 3 a 26
Sospetto Clinico di Ascesso Cerebrale
Clinical suspicion of brain abscess Headache, fever, focal neurologic deficit, seizures, mental status changes, etc. Search for predisposing conditions Contiguous spread of local infection
- Otitis, sinusitis
- Recent neurosurgery
- Recent cranial trauma Conditions at risk of hematogenous spread
- Hereditary hemorrhagic telangiectasia
- Endocarditis
- Pulmonary infection Dental infection Brain MRI readily available (<24 h) Sen 94% e Spec 95% nella distinzione tra ascesso e lesione neoplastica YES NO Urgent CT + contrast-enhancement NO Brain imaging compatible with brain abscess If first imaging was CT, order Brain MRI If brain MRI not suggestive, look for other diagnosis YES
Collect 40-60 ml of blood cultures before initiation of antibacterial treatment HIV test Stereotactic aspiration
- All abscess > 2.5 cm If no abscess ≥ 2.5 cm, at least one of those ≥ 1 cm (the most accessible) Microbiology tests: routine (aero + anaerobes) +/- molecular biology (PCR 16S rDNA, if negative) + others if risk factors (tuberculosis, fungal, etc.) V Empirical antibacterial treatment Third generation cephalosporin (cefotaxime or ceftriaxone) + metronidazole Prelievo LCS: Nel 30% dei casi la conta dei GB è nella norma. Nel 19% dei casi si assiste ad un peggioramento della sintomatologia per shif encefalico e in questi nel 5% dei casi si è verificato il decesso del paziente.
R. Sonneville et al. An update on bacterial brain abscess in immunocompetent patients Clinical Microbiology and Infection 23 (2017) Elsevier
Decorso: La sua formazione è preceduta da una forma pre-ascessuale meno organizzata e più disordinata, ma comunque localizzata, che prende il nome di cerebrite, raramente apprezzabile all'imaging.
Cerebrite Precoce
La cerebrite precoce si instaura 2-3 giorni dopo l'attecchimento dell'infezione a livello cerebrale: è una situazione di accumulo di cellule infiammatorie (colore rosaceo nell'immagine), che circoscrivono l'agente patogeno, e edema. La diagnosi, in questa fase, è più difficile da raggiungere.
- TC: ipodensità dovuta ad edema e infiammazione che cela la distribuzione cellulare, si estende anche fino alla corteccia ed è un segno non strettamente specifico (DD con altre patologie);
CEREBRITE PRECOCE Cerebrite precoce, anche detta encefalite focale suppurativa. 48-72h 1 Massa focale, edematosa, iperemica, infiltrato infiammatorio perivascolare ( leucociti e batteri). Forma focale ma non ancora ben localizzata,
Cerebrite Precoce: Diagnostica
CEREBRITE PRECOCE TC:
- Negativa;
- Massa ipodensa cortico-sottocorticale non ben definita;
- Dopo M.d.C. scarsa o nulla impregnazione RM:
- T1: area di ipo/isointesità;
- T2/FLAIR: area di disomogenea iperintensità;
- T2 *: piccole aree ipointense-> piccoli foci emorragici;
- DWI: tenue restrizione della diffusione;
- T1 +: enhancement sfumato, disomogeneo, discontinuo (di tipo infiammatorio e non angiogenico).
- RM: iperintensità in T2 con la formazione di un iniziale ring di enhancement (circoscrizione) con una piccola nodularità interna (non necessariamente presente); importante l'uso del mdc.
Anne G. Osborn. Garv L. Hedlund. Karen L Salzman Osborn's Brain im N.B., positiva nel 28% dei casi. Il riscontro di elevata PCR o leucocitosi è presente nel 60% dei pazienti con ascesso cerebrale, ma non agevola nella diagnosi differenziale e non permette di escludere la presenza di un ascesso.
Radiologia #5 patologia infettiva cranio - spinale Pag. 4 a 26
Cerebrite Precoce: Diagnosi Differenziale
- TC: difficile la distinzione in fase acuta. La diagnosi differenziale all'imaging con TC basale è molto complessa > viene in aiuto la clinica. Nello stroke si ha sintomatologia acuta spesso deficitaria congrua alla zona di interessamento, mentre la cerebrite raramente si manifesta con una sindrome deficitaria acuta, bensì, essendo uno stato infiammatorio, più frequentemente si presenta con crisi epilettiche.
Cerebrite precoce- Diagnosi differenziale TC basale CEREBRITE EDEMA IN METASTASI STROKE IN FASE ACUTA/SUBACUTA
- Elementi clinici: deficit neurologico acuto, crisi epilettica, cefalea, nausea, sintomi sistemici come febbre, storia oncologica;
- Semeiotica neuroradiologica di base: effetto massa, perdita della differenziazione grigia/bianca, edema digitiforme, territorio; Somministrazione di M.d.C. e approfondimento diagnostico con RM;
La Professoressa viaggia veloce, dedicando poca attenzione alle differenze di immagine tra cerebrite precoce e tardiva, si consiglia vivamente di consultare le slide per una maggiore affidabilità di informazione.
Cerebrite Tardiva
La cerebrite precoce evolve poi in una fase di cerebrite tardiva (3-7gg), in cui si ha un'organizzazione cellulare meglio definita e la formazione di una massa purulenta suppurazione in presenza di agenti infettivi piogeni). Questa è la fase precedente alla costituzione dell'ascesso e della sua capsula.
Cerebrite Tardiva: Caratteristiche
CEREBRITE TARDIVA TC:
- Massa ipodensa non definita;
- Può cominciare ad essere presente un anello irregolare di impregnazione contrastografica; RM:
- T1: area di ipo/isointesità;
- T2: anello ipointenso periferico e centro iperintenso;
- T2 *: anello periferico ipointneso;
- DWI: franca restrizione della diffusione centrale;
- T1 +: anello con contrasto irregolare, di grado moderato- forte, L'edema evolve in colliquazione con la formazione di un anello periferico che capta il contrasto. Attento alle differenze tra diverse sequenze RM: guarda slide!
CEREBRITE TARDIVA Cerebrite tardiva, anche detta encefalite focale suppurativa con necrosi centrale confluente, 3gg-7gg I foci necrotici centrali si ingrandiscono e divengono confluenti;nucleo centrale è circondato da uno strato irregolare di cellule infiammatorie, macrofagi, tessuto di granulazione e fibroblasti. L'ascesso in genere, in quanto patologia infiammatoria, è circondato da edema: questo elemento è responsabile della sintomatologia e aiuta in diagnosi differenziale: "lesione con cercine di enhancment edemigena". L'ipodensità alla TC è poco caratteristica, rendendo la TC una tecnica strumentale non soddisfacente per la diagnosi di ascesso: si rimanda alla DD sopra. Distinguere alla TC la cerebrite dall'ipodensità ischemica è molto complicato. L'ipodensità dello stroke ischemico si distribuisce in un senso territoriale a seconda del vaso occluso, presentandosi, quando particolarmente estesa, come ipodensità cortico-sottocorticale. La RM viene d'aiuto evidenziando nel quadro cerebritico l'edema digitiforme. Inoltre, in risonanza, nelle sequenze in diffusione, si evidenzia come per la cerebrite ci siano aree di disomogeneità con tenue restrizione del segnale (cellularità), un enhancement periferico e una brillantezza disomogenea. Anche la clinica viene in aiuto: nello stroke si ha sintomatologia acuta spesso deficitaria congrua alla zona di interessamento, mentre la cerebrite raramente si manifesta con una sindrome deficitaria acuta, bensì, essendo uno stato infiammatorio, più frequentemente si presenta con crisi epilettiche.