Reparación de tejidos: regeneración, cicatrización y cirrosis hepática
Documento del Dr. Matías sobre la reparación de tejidos. El Pdf explora los mecanismos de regeneración y cicatrización, analizando factores influyentes y anomalías, con una sección dedicada a la fisiopatología de la cirrosis hepática. Este material de Biología para Universidad ofrece un estudio completo.
Ver más9 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Reparación de tejidos
Dr. Matías Anatomía Patológica I Reparación de tejidos Clase Nº11- (12/03/24)
Terminamos de ver un caso cínico del día anterior, vimos el temario de reparación de tejidos y vimos casos clínicos.
Objetivos de aprendizaje y anotaciones importantes
El objetivo principal de este tema es tratar la reparación de tejidos y relacionarlo con casos clínicos.
Contenido e índice
Reparación .. ......... ........ 1 Regeneración 2 Cicatrización. 4 Factores que influyen en la reparación 7 Anomalías en la reparación 7 Cicatrización patológica 7 Bibliografía .... ............. 8
Desarrollo de contenidos
Reparación de tejidos
La reparación es la reposición de la arquitectura y función de los tejidos tras una lesión. La capacidad de reparar el daño causado por las agresiones y la inflamación es esencial para la supervivencia de un organismo Hay dos vías de reparación:
- Regeneración, por proliferación de células residuales no lesionadas y la maduración de células madres adultas o tisulares. (sin secuelas).
- Cicatrización (con secuelas).
La respuesta inflamatoria aparte de eliminar el patogeno permite el proceso de reparación de los tejidos.
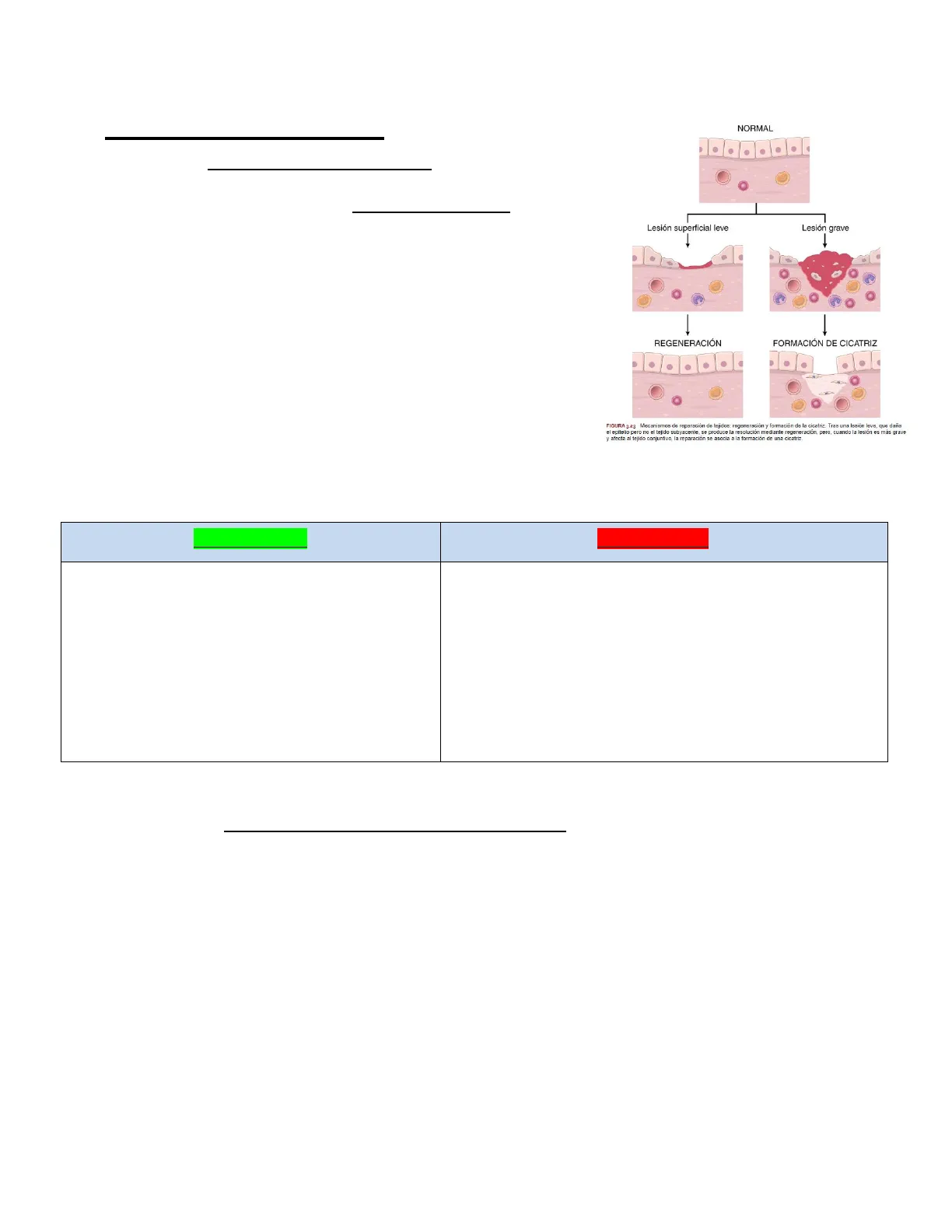
NORMAL Lesión superficial leve Lesión grave 1 REGENERACIÓN FORMACIÓN DE CICATRIZ
FIGURA 3.23 Mecanismos de reparación de tejidos: regeneración y formación de la cicatriz. Tras una lesión leve, que daña el epitelio pero no el tejido subyacente, se produce la resolución mediante regeneración, pero, cuando la lesión es más grave y afecta al tejido conjuntivo, la reparación se asocia a la formación de una cicatriz.
Regeneración
Reemplazo de componentes dañados por células de la misma estirpe a partir de la proliferación de células residuales (no lesionadas) que conservan la capacidad de división y sustitución por las células madres del tejido. Ej .: piel, hígado.
Tabla 1. Cortesía del Dr. Matías.
Cicatrización
Sustitución de un tejido dañado o si las estructuras de soporte están lesionadas, por depósito de un tejido conjuntivo formándose una cicatriz que aporta estabilidad estructural.
Fibrosis: como consecuencia de la inflamación crónica se deposita colágeno por ejemplo en: pulmón, hígado o en el miocardio tras un infarto. Organización: se produce cuando la fibrosis se desarrolla en un espacio tisular ocupado por exudado inflamatorio.
Regeneración de células y tejidos
Algunos tejidos pueden sustituir los componentes lesionados y básicamente recuperar una situación de normalidad, proceso que se llama regeneración. La regeneración se produce por proliferación de las células que sobreviven a la agresión (células residuales) y conservan la capacidad de proliferar, por ejemplo, en los epitelios que se dividen con rapidez de la piel o el intestino y en algunos órganos parenquimatosos, entre los que destaca el hígado. En otros casos, las células madre tisulares pueden contribuir a la recuperación de los tejidos lesionados. Solo algunos componentes de los tejidos se pueden recuperar por completo. Esto se estimulado por los factores de crecimiento y la matriz extracelular.
Se necesitan 3 factores para la proliferación:
- Residuos de tejido lesionado que intentan recuperar su estructura normal (células residuales)
- Células Endoteliales vasculares (angiogenesis)
- Fibroblastos que intentan rellenar los defectos que no se puedan corregir por regeneración (cicatrización)
Tipos de tejidos al regenerar
- Tejidos labiles (en contínua división celular): las células de estos tejido se destruyen y se reponen continuamente, por maduración a partir de células madre adultas y por proliferación de células maduras. Estos tejidos tienen capacidad de regenerarse con rapidez tras una lesión siempre que se conserve la población de células de reserva.
- Tejidos parenquimatosos con células estables (a excepción del hígado): son procesos
limitados. Están constituidos por células en el estadio G0 del ciclo celular, con mínima
actividad proliferativa en estado normal, pero que pueden hacerlo en respuesta a una lesión
o una pérdida de masa tisular. Entre estos tejidos se incluyen los parenquimas del hígado, el
páncreas o el riñón. Las células endoteliales, los fibroblastos y las células musculares lisas
también son quiescentes en condiciones normales, pero pueden proliferar como respuesta a
factores de crecimiento, una reacción especialmente importante en la cicatrización de las
heridas.
- Páncreas, glándulas suprarrenales, pulmones y tiroides: poseen cierta capacidad regenerativa.
- Riñon: respuesta compensatoria del riñon remanente (hiperplasia e hipertrofia).
- Tejidos permanentes. Están constituidos por células no proliferativas con diferenciación terminal, como sucede con la mayor parte de las neuronas y las células musculares cardíacas. Las lesiones de estos tejidos son irreversibles y provocan una cicatriz, dado que las células no pueden regenerarse. En general, se considera que las células musculares esqueléticas no tienen capacidad de dividirse, pero las células satélite aportan cierta capacidad regenerativa a este tipo de tejido.
Tejidos Lábiles (En continua división celular). Por maduración de cé. madre adultas y por proliferación de cé. maduras.
Tejidos Estables Células quiescentes (fase G0 del ciclo celular)
Tejidos Permanentes Células que no se dividen
- Epitelios escamosos (piel, cav. oral, vagina y cérvix).
- Epitelios cúbicos (gl. salivales, páncreas y vías biliares).
- Epitelio cilíndrico (tubo digestivo, útero y trompas de falopio).
- Epitelio de transición (vías urinarias).
- Cé. hematopoyéticas (M.O.)
- Cé. parenquimatosas (páncreas y rinón: ambos tienen una capacidad limitada, en el caso de afectación de un riñón el otro se hipertrofia) (hígado).
- Cé. Endoteliales, fibroblastos y músculo liso.
- Cé. Nerviosas.
- Miocardio.
- Ce. musculares esqueléticas
Tabla 2. Cortesía del Dr. Matías.
Proliferación celular
Proliferación celular regida por señales aportadas por: FdC y procedentes de MEC Los factores de crecimiento se producen por las células próximas al foco de lesión y las fuentes más importantes son los macrófagos activados por la lesión, células epiteliales y estromales. Varios factores de crecimiento se unen a las proteínas de la MEC y se muestran en los lugares de daño tisular en concentraciones altas. Todos los factores de crecimiento activan vías de transmisión de señales que inducen cambios en la expresión de genes que empujan a la célula a seguir el ciclo celular y apoyan la síntesis de moléculas y orgánulos necesarios para la división. Además de responder a factores de crecimiento, las células emplean las integrinas para unirse a las proteínas de la MEC, y las señales procedentes de las integrinas también pueden estimular la proliferación celular.
Regeneración hepática
El hígado tiene una gran capacidad regeneración. Ejemplo: Crecimiento tras una hepatectomía parcial. La regeneración hepática puede ser mediante dos vías:
- Proliferación de hepatocitos remanentes: Esta vía es estimulada por citocinas y FdC y tiene
tres fases:
- Sensibilización previa: Células de Kupffer liberan citocinas que actúan sobre los hepatocitos para hacer que células parenquimatosas reciban señales de FdC y responder a ellas.
- Fase de FdC: Los factores de crecimiento (Ej .: HGF y TGF-a), actúan sobre hepatocitos sensibilizados a fin de estimular el metabolismo celular y la entrada del ciclo celular. Los hepatocitos en estado latente progresan, en horas, de las fases G0 y G1 hasta la S, de replicación del ADN. Luego de la proliferación de hepatocitos, se replican las células parenquimatosas (kupffer, endoteliales y estrelladas).
- Fase terminal: hepatocitos regresan al estado reposo. Depende de citocinas antiproliferativas (TGF-B).
- Regeneración a partir de cé. madre progenitoras: cuando el hígado tiene capacidad proliferativa deteriorada (inflamación crónica o lesión).
LA RECUPERACIÓN DE LA ESTRUCTURA EN HÍGADO SOLO SUCEDE SI EL TEJIDO RESIDUAL ESTÁ INTACTO, SI ESTÁ DAÑADO (por infección o inflamación), LA REGENERACIÓN ES INCOMPLETA Y CICATRÍZ.
Fisiopatología de la cirrosis hepática
- Combinación de procesos O Fibrosis: producción excesiva de colágeno tipo I/III por células estrelladas hepáticas con o sin fibroblastos portales a través de inflamación crónica (factor de necrosis tumoral [TNF] alfa), factor de crecimiento transformante [TGF] beta, IL1), citocinas de células de Kupffer, células endoteliales , células de los conductos biliares, hepatocitos y alteración de la matriz extracelular y toxinas
Espacio de Disse
O Regeneración de hepatocitos mediante proliferación de células progenitoras de la reacción ductular. O Extinción parenquimatosa por alteración vascular.
REGENERACIÓN Proliferación de cé. residuales Maduración de cé. madres adultas · Reemplazo de tejidos dañados esión activación de cé. madres . Proliferación de cé. sobrevivientes . Proliferación . Promovida por Factores de Crecimiento (FdC) . Diferenciación . Proliferación de cé. sobrevivientes Cé. maduras Proliferación Repueblan el tejido Residuos de tejido lesionado Ce. Endoteliales vasculares P M LA PROLIFERACIÓN es regida por señales aportadas por FdC (macróf., cé. epiteliales). Células Integrinas Proteínas MEC Aumenta la proliferación epitelial
Esquema 1. Resumen de todo lo que es la regeneración. Cortesía del Dr. Matías.
Cicatrización
Si la regeneración por sí sola no consigue la reparación, se sustituyen las células lesionadas por tejido conjuntivo con formación de una cicatriz o combinar la regeneración de algunas células residuales con la formación de la cicatriz. A diferencia de la regeneración, que implica la restitución de los componentes tisulares, la formación de cicatriz es una respuesta que «parchea» en lugar de recuperar el tejido. Se suele usar el término cicatriz en relación con la curación de las heridas de la piel, pero también se podría emplear para describir la sustitución de las células parenquimatosas de cualquier tejido por colágeno, como ocurre en el corazón tras un infarto de miocardio.
Cicatriz sustitución de células parenquimatosas por colágeno
Pasos en la formación de cicatrices
Primero se forma un tapón hemostático constituido por plaquetas, que detiene la hemorragia y sirve como andamiaje para la infiltración por células inflamatorias.
- Inflamación. Los el sistema del complemento, las quimiocinas liberadas por las plaquetas activadas y otros mediadores generados en el lugar de la lesión reclutan a los neutrófilos y luego a los monocitos. Las células inflamatorias eliminan los agentes lesivos, como los microbios que han
Variedad de cé. Madres Fibroblastos