Fisiopatología del aparato circulatorio: HTA, por Instituto Isfp
Documento del Instituto Isfp sobre Fisiopatología del Aparato Circulatorio: HTA. El Pdf, de nivel universitario y materia Biología, explora la fisiopatología de la hipertensión arterial, sus causas, mecanismos y complicaciones en órganos como corazón, vasos y riñones.
Ver más9 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
FISIOPATOLOGÍA DEL APARATO CIRCULATORIO: HTA
FISIOPATOLOGÍA APLICADA A LA DIETÉTICA
isfpl instituto superior fp FISIOPATOLOGÍA DEL APARATO CIRCULATORIO: HTA UNIDAD TEMÁTICA Nº13 FISIOPATOLOGÍA APLICADA A LA DIETÉTICA DietéticaUT13 Fisiopatología del aparato circulatorio: HTA La hipertensión arterial (HTA) es uno de los trastornos cardiovasculares más comunes y representa un importante problema de salud pública a nivel mundial. Se caracteriza por una elevación persistente de la presión arterial, definida como una presión sistólica igual o superior a 130 mm Hg y/o una presión diastólica igual o superior a 80 mm Hg, según las guías más recientes.
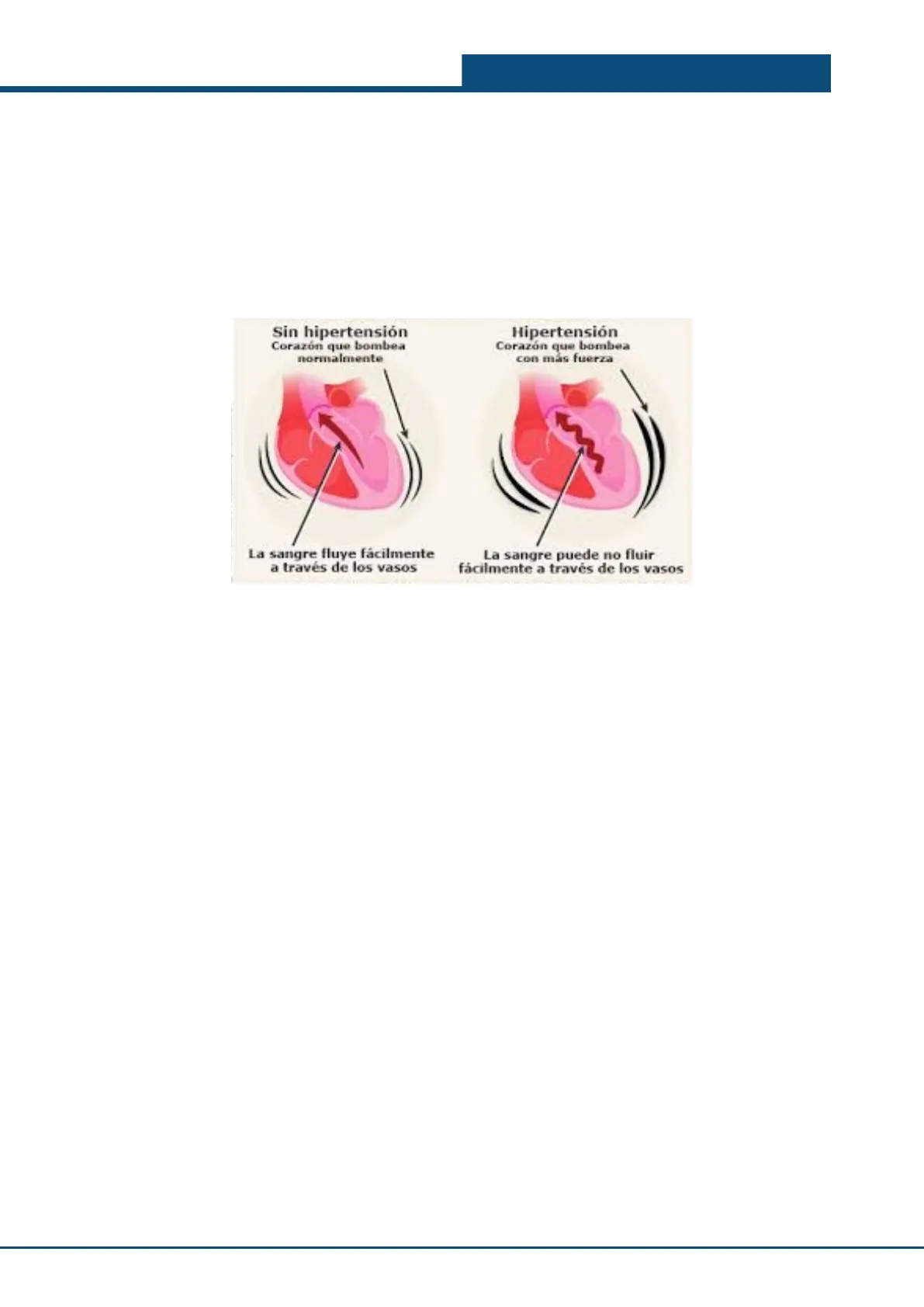
Sin hipertensión Corazón que bombea normalmente Hipertensión Corazón que bombea con más fuerza La sangre fluye facilmente a través de los vasos La sangre puede no fluir fácilmente a través de los vasos
La fisiopatología de la HTA es compleja y multifactorial, involucrando una interacción entre factores genéticos, ambientales, y comportamentales. Estos factores afectan diversos sistemas fisiológicos, incluyendo el sistema nervioso simpático, el sistema renina-angiotensina-aldosterona (SRAA), la función endotelial, y el equilibrio entre sodio y volumen en el cuerpo.
En el contexto del aparato circulatorio, la HTA provoca cambios adaptativos y patológicos en el corazón, los vasos sanguíneos y otros órganos vitales. Estos cambios incluyen la hipertrofia del ventrículo izquierdo, la remodelación arterial, y un aumento en la rigidez vascular, que a su vez perpetúan el ciclo de la hipertensión y contribuyen al desarrollo de complicaciones graves como enfermedades coronarias, insuficiencia cardíaca, accidentes cerebrovasculares y enfermedad renal crónica.
Comprender la fisiopatología de la HTA es fundamental para el desarrollo de estrategias de prevención y tratamiento, que incluyen modificaciones en el estilo de vida, manejo farmacológico, y en algunos casos, intervenciones quirúrgicas. La HTA no solo aumenta la carga sobre el sistema circulatorio, sino que también es un factor de 02UT13 Fisiopatología del aparato circulatorio: HTA riesgo independiente para la mortalidad y morbilidad cardiovascular, lo que subraya la necesidad de una vigilancia y control adecuados en las poblaciones afectadas.
Presión Arterial
La presión arterial es la presión que la sangre ejerce contra la pared interior de los vasos sanguíneos, y que permite la circulación de la sangre, incluso entre latidos. La presión es máxima en las grandes arterias, y va cayendo progresivamente hasta ser 0, o incluso negativa, en la vena cava. Así se produce el flujo de arterias a arteriolas, capilares, vénulas, venas y, finalmente, el corazón. La elasticidad de las arterias es fundamental, y su pérdida, como ocurre en la ATC, tiene importantes repercusiones patológicas.
Presión Arterial Sistólica (PAS)
Presión Arterial Sistólica (PAS): Es la presión máxima en las arterias cuando el corazón se contrae, específicamente durante la sístole, que es la fase en la que los ventrículos bombean la sangre hacia la circulación sistémica y pulmonar.
Presión Arterial Diastólica (PAD)
120 80 Presión Arterial Diastólica (PAD): Es la presión mínima en las arterias cuando corazón está en reposo entre latidos durante la diástole, que es la fase de relajación ventricular en la que los ventrículos se llenan de sangre para el próximo latido.
Ambos valores son importantes para evaluar la salud cardiovascular, ya que indican cómo está funcionando el corazón y cómo están respondiendo las arterias a la presión sanguínea. Un desequilibrio en estos valores puede ser un indicativo de hipertensión o de otros trastornos cardiovasculares.
Factores que condicionan la presión arterial normal
La presión arterial normal está condicionada por:
- El gasto cardíaco (volumen de sangre que expulsa el corazón en un minuto (-vol/min-), que depende del volumen sistólico del ventrículo izquierdo y de la frecuencia cardíaca.
- La resistencia vascular al flujo sanguíneo (resistencia periférica), que depende fundamentalmente del diámetro interior de los vasos sanguíneos (a menor diámetro, mayor resistencia).
Causas de la Hipertensión
03UT13 Fisiopatología del aparato circulatorio: HTA En más del 90% de los casos, la hipertensión (HT) es idiopática, primaria o esencial, es decir, de causa desconocida. En un mínimo porcentaje, la HT se debe a diferentes enfermedades o situaciones, por ejemplo, a ATC, tirotoxicosis, hiperparatiroidismo, Sdr. Cushing, acromegalia, hipotiroidismo, toma de anticonceptivos orales, corticoides, antidepresivos tricíclicos, HT inducida por el embarazo, etc.
Niveles de Presión Arterial y Estadios de HTA
Niveles de PA normal y estadios de HTA en adultos mayores de 18 años, que no estén en tratamiento antihipertensivo ni presenten una patología aguda
| Categoría | PAS | PAD |
| ÓPTIMA | Menor de 120 mmHg | Menor de 80 mmHg |
| NORMAL | Menor 130 mmHg | Menor 85 mmHg |
| ELEVADO-NORMAL | 130-139 mmHg | 85-90 mmHg |
| La Hipertensión Arterial (HTA) | ||
| Estadío I | 140-159 mmHg | 90-99 mmHg |
| Estadío II | 160-179 mmHg | 100-109 mmHg |
| Estadio III | > o = 180 mmHg | o > o= 110 mmHg |
Factores de Riesgo Cardiovascular Adicionales
Además del grado de HTA, es importante considerar la presencia o no de afectación de órganos (corazón, cerebro, riñón, retina) y otros factores de riesgo cardiovascular adicionales:
- Tabaco
- Dislipemia
- Diabetes mellitus
- Obesidad
- Inactividad física
04UT13 Fisiopatología del aparato circulatorio: HTA
- Edad superior a 60 años.
- Sexo: varones y mujeres postmenopáusicas
- Historia familiar de enfermedad cardiovascular en mujeres menores de 65 años y en varones menores de 55 años.
Factores Contribuyentes al Desarrollo de HT
Existen varios factores que contribuyen o favorecen el desarrollo de HT. La PA aumenta con la edad, y la HT es más prevalente en la raza negra que en la blanca. Existe tambien en muchos casos un componente genético. Varios factores ambientales, como el hacinamiento, la ocupación, rasgos de personalidad, la ingesta de sal, el sobrepeso y el consumo de alcohol, se han implicado también en el desarrollo de HT.
Signos y Síntomas de la HT Mantenida
La HT mantenida afecta a diferentes órganos diana, y produce una serie de signos y síntomas:
- Sobre el corazón: determina una hipertrofia ventricular, y manifestaciones clínicas de insuficiencia cardíaca cuando este claudica.
- . Sobre el SN: Se pueden explorar sus arterias y arteriolas fácilmente mediante una oftalmoscopia. Puede aparecer cefalea occipital, frecuentemente por la mañana, sensación de mareo, ACV (ictus), encefalopatía, etc.
- . Sobre el riñón: la HTA favorece el desarrollo de lesiones arterioscleróticas en las arteriolas renales aferente y eferente y en los capilares glomerulares, disminuyendo el filtrado glomerular (FG). También aparece proteinuria y hematuria microscópica por lesión glomerular.
Modificación de Factores de Riesgo y Tratamiento
La modificación de los factores de riesgo cardiovasculares en la población general es fundamental para disminuir la incidencia de HT. En pacientes que ya han desarrollado HT, estas modificaciones en el estilo de vida, con cambios en sus hábitos dietéticos y aumento en la cantidad de ejercicio, permitirán por sí solas controlar la HT en algunos pacientes, y en el resto, disminuir el tratamiento antihipertensivo.
Recomendaciones para Pacientes Hipertensos
05UT13 Fisiopatología del aparato circulatorio: HTA Las recomendaciones a los pacientes hipertensos incluirían:
- Control del sobrepeso
- Restricción de la ingesta de sal a 6 g al día, como máximo
- Ejercicio físico aeróbico moderado y regular (30-45 min/día)
- Abandono del tabaco
- Reducción de la ingesta de alcohol a menos de 30 ml de etanol en varones y a menos de 15 ml de etanol en mujeres e individuos de bajo peso
- Ingestión adecuada de potasio, calcio y magnesio
- Disminución de la ingesta de grasas saturadas y colesterol Estas medidas tienen que aplicarse tanto a pacientes que no precisan tratamiento (como prevención), como a aquéllos que sí lo necesitan.
TRATAMIENTO FARMACOLÓGICO
120 0 10 TRATAMIENTO FARMACOLÓGICO: El tratamiento farmacológico de la hipertensión arterial (HTA) es fundamental para controlar la presión arterial y reducir el riesgo de complicaciones cardiovasculares. Existen varios grupos de fármacos antihipertensivos que han demostrado ser eficaces en la reducción de la presión arterial y la prevención de eventos cardiovasculares. La selección del farmaco o la combinación de fármacos adecuados depende de las características individuales del paciente, la gravedad de la HTA y la presencia de comorbilidades.
Principales Grupos de Fármacos Antihipertensivos
Diuréticos
Diuréticos:
- Ejemplos: Hidroclorotiazida, Furosemida, Espironolactona.
- Mecanismo de Acción: Aumentan la excreción de sodio y agua por los riñones, lo que reduce el volumen sanguíneo y la presión arterial. Son especialmente útiles en pacientes con insuficiencia cardíaca o edema.
06UT13 Fisiopatología del aparato circulatorio: HTA
Beta-bloqueantes
Beta-bloqueantes:
- Ejemplos: Atenolol, Metoprolol, Propranolol.
- Mecanismo de Acción: Reducen la frecuencia cardíaca y el gasto cardíaco al bloquear los receptores beta-adrenérgicos, disminuyendo así la presión arterial. Son indicados en pacientes con antecedentes de enfermedad coronaria, insuficiencia cardíaca o taquiarritmias.
Inhibidores de la Enzima Convertidora de Angiotensina (IECA)
Inhibidores de la Enzima Convertidora de Angiotensina (IECA):
- Ejemplos: Enalapril, Captopril, Ramipril.
- Mecanismo de Acción: Inhiben la conversión de angiotensina I en angiotensina II, una potente vasoconstrictora, lo que resulta en una vasodilatación y reducción de la presión arterial. Son preferidos en pacientes con diabetes mellitus o insuficiencia renal crónica.
Antagonistas de los Receptores de Angiotensina II (ARA-II)
Antagonistas de los Receptores de Angiotensina II (ARA-II):
- Ejemplos: Losartán, Valsartán, Telmisartán.
- Mecanismo de Acción: Bloquean los receptores de angiotensina II, impidiendo su acción vasoconstrictora y favoreciendo la reducción de la presión arterial. Son una alternativa a los IECA, especialmente en pacientes que presentan tos como efecto secundario.
Antagonistas del Calcio
Antagonistas del Calcio:
- Ejemplos: Amlodipino, Nifedipino, Verapamilo.
- Mecanismo de Acción: Inhiben la entrada de calcio en las células musculares lisas de las arterias, causando vasodilatación y reducción de la presión arterial. Son eficaces en el manejo de la HTA en pacientes de edad avanzada y en aquellos con angina de pecho.
Vasodilatadores Directos
Vasodilatadores Directos:
- Ejemplos: Hidralazina, Minoxidil.
- Mecanismo de Acción: Relajan directamente el músculo liso de las arterias, lo que resulta en una reducción de la resistencia vascular periférica y de la presión arterial. Su uso se reserva para casos de hipertensión refractaria o en situaciones de emergencia.
07