Anatomia del midollo spinale: struttura, lesioni e vie del dolore
Documento da Resistenza su Anatomia Umana II (prof Barni) Macroargomento: Midollo. Il Pdf esplora l'anatomia del midollo spinale, descrivendo la sua struttura, le sindromi associate a lesioni e le vie sensoriali del dolore, utile per lo studio universitario di Biologia.
Mostra di più35 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Introduzione all'anatomia umana
Affrontare dal punto di vista clinico la morfologia umana è l'approccio migliore per studiarla. Se, ad esempio, è presente una lesione del sistema nervoso bisogna capire se ha una localizzazione specifica o multifocale, se i sintomi nascono nel sistema nervoso o se si inseriscono nel contesto di una malattia sistemica, se riguarda la sostanza bianca o la sostanza grigia, se riguarda il SN periferico o il centrale, se interessa solo la corteccia o la sostanza bianca, se il cervelletto oppure i nuclei della base, se il tronco encefalico o il midollo spinale, se sono interessate le meningi (che sono sensibili al dolore). Quindi, in primis, bisogna chiedersi dov'è localizzata, senza preoccuparsi delle cause (che possono essere molteplici), per poi capire, a partire dal sito della lesione, quali possano esserne le cause.
Livelli di lesione del midollo spinale
Di una lesione del midollo spinale si possono osservare diversi livelli. Le diverse localizzazioni della lesione danno delle sintomatologie abbastanza precise, per cui dalla sintomatologia si Sindrome Sezione trasversa completa tabetica può arrivare a riconoscere la localizzazione. Per Emisezione sindrome di Brown-Séquard) esempio, vi può essere una patologia vascolare dovuta all'arteria spinale anteriore (interessa la parte tratteggiata nell'immagine in basso a destra). Invece, se si ha una patologia siringomielica (una Sindrome Sindrome delle colonne posteriori Sindrome dell'arteria spinale anteriore siringomielica patologia centrale), dato che le fibre del dolore incrociano subito, si può avere una dissociazione sensitiva ovvero una patologia che riguarda le vie del dolore ma non le vie che trasportano il tatto epicritico discriminativo o la propriocezione cosciente (questo perché non sono interessati i cordoni posteriori, che, se intaccati, portano alla perdita della sensibilità tattile protopatica e della propriocezione cosciente).
Caratteristiche generali del midollo spinale
Il midollo spinale, per tutta la sua lunghezza, così come l'encefalo, è rivestito dal sacco durale, che inizia a livello del forame occipitale ed è costituito dalle tre meningi (dall'interno all'esterno: pia madre, aracnoide e dura madre). All'interno del sacco durale, negli spazi sub-aracnoidei, il midollo spinale è circondato da liquido cefalorachidiano (come accade anche nel cervello), che bagnerà anche i nervi che costituiscono la cauda equina.
Puntura lombare
CORPO DI L 4. DISCOL4- L5 ILPUNTO PIÙ ALTO DELLE CRESTE Lu L5 LINEA DI TUFFIER NB: Una linea scheletrometrica importante per effettuare il prelievo di liquido cefalorachidiano è la linea di Tuffier, che passa tra L4 ed L5 (si prende come punto di repere la parte superiore delle creste iliache). Così è possibile evitare di fare la 5puntura nella regione in cui è presente il midollo spinale (da L2 in su), correndo il rischio di toccarlo con l'ago.
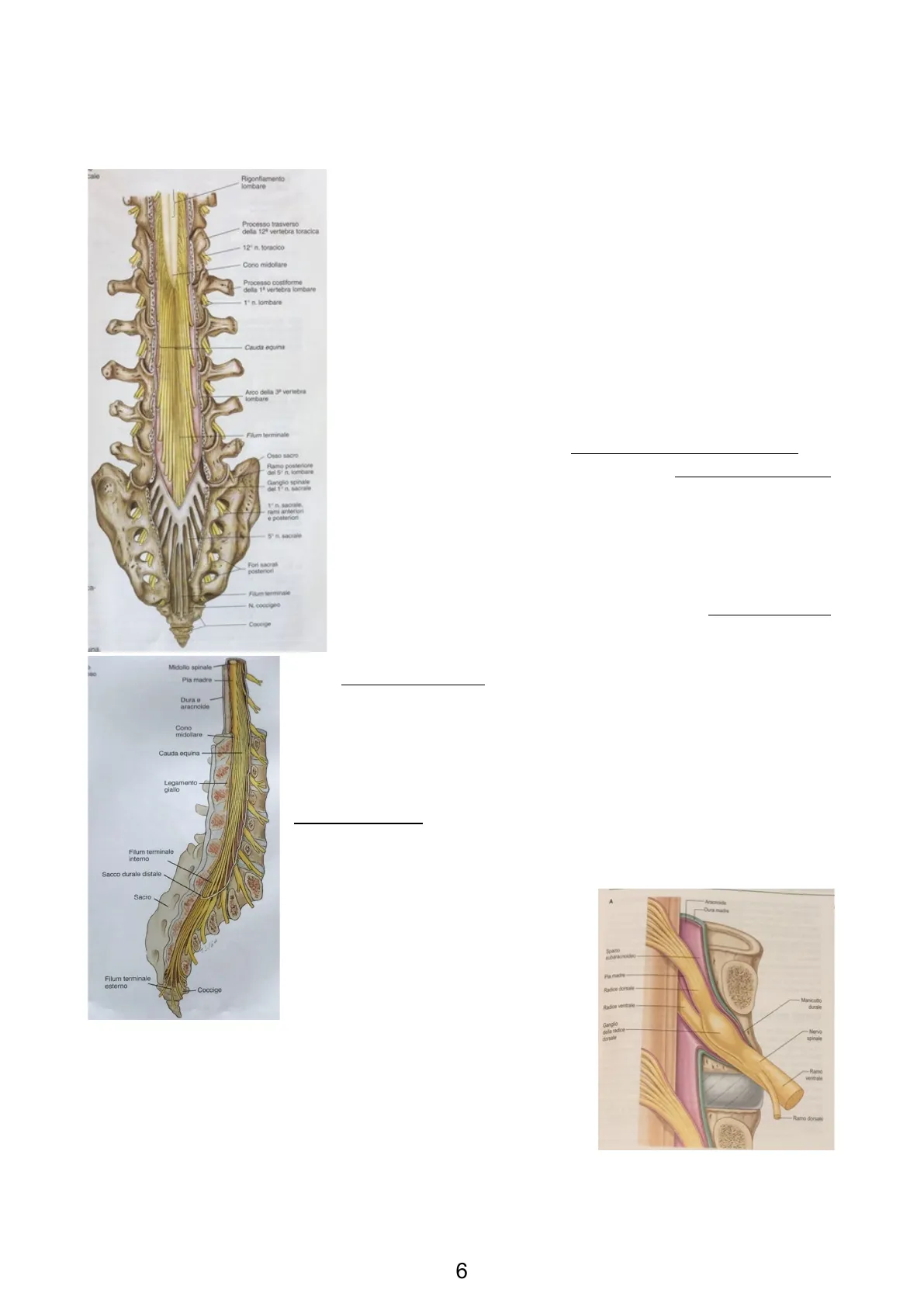
Fale Rigonfiamento lombare Processo trasverso della 124 vertebra toracica 12º n. toracico Cono midollare Processo costiforme della 1ª vertebra lombare 1º n. lombare Cauda equina Arco della 3º vertebra lombare Filum terminale Osso sacro Ramo posteriore del 5" n. lombare Ganglio spinale del 1º n. sacrale 1º n. sacrale rami anteriori e posterion 5º n. sacrale Fori sacral posteriori Filen terminale N. coccigeo Coccige Midollo spinale Pia madre Dura e aracnoide Cono midollare Cauda equina Legamento giallo Filum terminale interno Sacco durale distale Sacro Filum terminale esterno - Coccige Il sacco durale ha una lunghezza maggiore rispetto al midollo spinale, in quanto quest'ultimo termina tra L2 ed L3 col cono midollare, mentre il sacco durale finisce col cono durale a livello di S2. Quindi, nel sacco durale "rimane" la cauda equina e, successivamente, il filum terminale interno ed esterno (rivestito dalla dura madre). Il filum terminale è una propaggine rivestita dalla pia madre e composta principalmente da tessuto fibroso, in continuità appunto con quello della pia madre e lunga più o meno 20 cm, di cui 15 cm sono nel sacco durale e circa 5 cm rivestiti solo dalla dura madre, che si inserisce sul coccige per fissare il midollo spinale. Di fatti il filum terminale è uno dei dispositivi che mantengono in sede il midollo spinale, insieme alle emergenze dei nervi cervicali, che sono ovviamente abbastanza orizzontali e i ligamenti denticolati, strutture di sostegno del midollo spinale che originano dalla pia madre e la collegano alla dura madre. NB: La dura madre a livello del rachide, diversamente da come accade a livello della scatola cranica, non aderisce strettamente all'osso e costituisce quello che prende il nome di spazio epidurale. Quindi, a questo livello (ossia tra la dura madre ed il tessuto osseo, che costituisce il canale vertebrale), è possibile praticare le anestesie epidurali, il cui ago perfora cute, sottocute e ligamenti gialli, presenti posteriormente al midollo spinale. Infatti, ricordiamo che le lamine ossee delle vertebre non chiudono completamente il canale vertebrale, che risulta chiuso totalmente posteriormente attraverso i ligamenti gialli e caudalmente dai ligamenti fibrosi presenti a livello del foro sacro-coccigeo. A questo livello, si può accedere per effettuare anestesie caudali ovvero anestesie della cauda equina. Il midollo spinale non ha lo stesso volume per tutta l'estensione della sua lunghezza a causa dei rigonfiamenti brachiali e lombosacrali, creati dai Aracnoide Dura madre molti nervi che si dipartono verso l'arto superiore e inferiore a livello del plesso Spazio Pia madre subaracnoideo brachiale e del plesso lombosacrale. Radice dorsale Manicotto durale Radice ventrale Ganglo dela radice dorsale spinale -Ramo ventrale Ramo dorsale intervertebrali all'inizio ha un rivestimento durale, che poi si continua nell'epinevrio (rivestimento di tessuto connettivo più esterno di un nervo periferico). Un nervo che esce dai fori Dunque, il sacco durale viene perforato dai nervi che fuoriescono dai fori intervertebrali e anche caudalmente il cono durale viene perforato, perché c'è il quinto nervo sacrale che deve raggiungere il suo forame corrispondente.
Sostanza bianca e sostanza grigia
6SOSTANZA BIANCA E SOSTANZA GRIGIA Solco mediano posteriore Funicolo posteriore Solco posterolaterale (zona di ingresso della radice dorsale) Setto intermedio posteriore Filamenti delle radici nervose Corno posteriore della sostanza grigia Dorsali Ventrali Funicolo laterale Nervo spinale misto Corno anteriore della sostanza grigia Ganglio della radice dorsale Funicolo anteriore Solco anterolaterale Solco mediano anteriore Nel midollo spinale la sostanza bianca è esterna, contrariamente al centro semiovale (ovvero la sostanza bianca del cervello, che è interna). Invece, la sostanza grigia (localizzazione dei corpi dei neuroni) è interna e ha la forma di una farfalla o di H, data dai due corni (o colonne) anteriori, motori e più slargati, e dai due corni posteriori o dorsali, sensitivi (dove ci sono i secondi neuroni sensitivi). NB: A livello toracico si trovano anche due piccoli corni laterali. Dunque, la sostanza grigia circonda il canale centrale del midollo spinale e presenta la commessura anteriore e la commessura posteriore.
Sezione trasversale del midollo spinale
canale centrale del midollo spinale commessura grigia posteriore zona marginale radice posteriore del nervo spinale strato zonale (del Waldeyer) cordone posteriore sostanza gelatinosa (del Rolando) cordone laterale como posteriore radice anteriore del nervo spinale como laterale cordone anteriore corno anteriore commessura grigia anteriore Sezione trasversale del midollo spinale. La superficie del midollo spinale è caratterizzata da solchi, che delimitano la sostanza bianca in tre cordoni simmetrici (laterale, posteriore, anteriore): posteriormente vi è il solco mediano posteriore, virtuale e non reale; anteriormente il solco mediano anteriore, che è reale, poiché è presente un piccolo spazio. Il cordone laterale è delimitato dal solco anterolaterale, da dove origina la radice anteriore del nervo spinale, e dal solco posterolaterale, da dove emerge la radice dorsale (sensitiva) del nervo spinale. Il solco postero-laterale insieme al solco mediano posteriore delimita i cordoni posteriori, che sono divisi, a loro volta, da un setto intermedio in un cordone mediano, che si chiama fascicolo gracile, e un cordone laterale, che si chiama fascicolo cuneato, i quali hanno un diverso significato in ragione delle fibre che li compongono.
Vie discendenti della motilità
Tratto o fascio cortico-spinale Sistema piramidale Movimenti fini e volontari Tratto o fascio cortico-nucleare Somatica Tratto o fascio reticolo-spinale Bulbare (laterale) Pontino (mediale) Altri fasci discendenti della motilità somatica Laterale Movimenti automatici, coordinazione motoria e postura eretta Tratto o fascio tetto-spinale Mediale (Fascicolo longitudinale mediale) Vie discendenti della motilità Tratto o fascio rubro-spinale Simpatico Viscerale > Sistema nervoso autonomo Metasimpatico Parasimpatico FIGURA IX-2 Schema delle vie discendenti della motilità. Infine, tra il solco mediano anteriore e il solco antero-laterale ci sarà il cordone bianco anteriore. Queste suddivisioni sono molto importanti per localizzare le patologie che interessano tali regioni. Nei cordoni bianchi del midollo spinale ci sono i fasci che costituiscono le vie discendenti della motilità. Per quanto riguarda la motilità somatica, si parla di "fasci posturali" e del fascio della motricità volontaria, che si divide in corticospinale (va ad innervare i nuclei motori dei nervi spinali) e in corticonucleare (va andare ad innervare i nuclei motori dei nervi cranici). Per quanto riguarda, invece, i fasci 7 (del Lissauer) zona radicolare commessura bianca formazione reticolare Tratto o fascio vestibolo-spinaledella motricità viscerale dobbiamo far riferimento al sistema nervoso autonomo simpatico e parasimpatico (un sistema effettore viscerale), che nasce dai neuroni pregangliari del midollo spinale, che, presenti nel corno intermedio laterale, ricevono le informazioni da dei neuroni localizzati ad un livello più alto gerarchicamente (ipotalamo, soprattutto sistema limbico e altre strutture che controllano il nostro sistema autonomo).
Lamine di Rexed
La sostanza grigia è suddivisa in 10 lamine, dette lamine di Rexed, i cui confini non sono ben precisi, ma sono dati dalle diverse caratteristiche dei neuroni che le costituiscono. La prima lamina di Rexed si chiama anche zona marginale del Lissauer, da non confondere con il tratto del Lissauer, che è costituito dalla sostanza bianca che si interpone tra l'apice del corno posteriore e i confini del midollo spinale. Dunque, il tratto del Lissauer è costituito dal raggruppamento delle fibre sensitive Lissauer's tract (soprattutto quelle nocicettive) che entrano. A questo livello le fibre, soprattutto quelle dolorifiche, si ramificano verso l'alto e verso il basso, cioè verso i neuromeri che dovranno raggiungere e che staranno superiormente o inferiormente al loro ingresso (a livello del tratto di Lissauer). Queste fibre avranno non solo una disposizione orizzontale, ma anche verticale, perché vanno ad anastomizzarsi con altri neuroni di altri neuromeri.
Setto dorsale medale Soloo dorsale intermedio Fitxa An Fibra Ab Fibra C Cordoni dorsal Como dorsale La seconda lamina si chiama sostanza gelatinosa di Rolando, a livello della quale sinaptano molte fibre nocicettive. Tra la terza e la quarta lamina, alla base del corno IV dorsale, c'è un nucleo non proprio definito, detto V nucleo proprio del midollo spinale, che invia i propri Canal Zona intermedia VII X Cordone laterale assoni a centri sopraspinali e anche ad altri segmenti del midollo spinale e che, inoltre, integra Commissura bianca anteriore l'informazione sensitiva con le influenze che VIII discendono da alcuni centri cerebrali. Dunque, esso è Cómo ventrale IX EXIT. IX un "nodo", a livello del quale ci sono i corpi dei Cordone vertrale neuroni che sono neuroni inter-segmentali che Fessura mediale verowe collegano (trasmettendo le informazioni) più neuromeri tra loro, sia superiormente che inferiormente. In particolare, questi neuroni sono degli interneuroni, che appunto collegano più neuromeri in senso verticale, A-B fiber C fiber sintetizzando varie sensibilità con funzioni diverse, e che entrano nel A-8 fiber corno posteriore. Quest'ultimo ha una testa e una base, che finisce alla VI lamina, così come anche il corno anteriore ha una testa e una t Il Substantia gelatinosa Marginal zone base, che però termina alla VII lamina. -Nucleus proprius IV NB: Le fibre presentano differenze strutturali che corrispondono a differenze funzionali: esistono fibre a grande diametro (più mielinizzate), quelle a basso diametro (poco mielinizzate) e quelle del tutto amieliniche. In V VI Base of dorsal horn B 8