Ittero: metabolismo e trasporto della bilirubina, cause e sintomi
Slide del Prof. Zuliani sull'ittero, una colorazione gialla della cute dovuta all'accumulo di bilirubina. Il Pdf esplora il metabolismo e il trasporto della bilirubina, la sua formazione ed escrezione, classificando l'ittero in base alla sede dell'ostruzione e approfondendo l'ittero emolitico e ostruttivo.
Mostra di più35 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Medicina Interna
Prof. Zuliani
29/04/24
Lezione 14
Sbobinatore 1: Selmin Eleonora
Sbobinatore 2: Corrò Camilla
Controllore: Giaretta Isabella
Ittero
L'ittero è una colorazione gialla della cute, delle sclere e delle mucose dovuta all'accumulo di bilirubina.
Una colorazione gialla della cute, ma non delle sclere non viene definita ittero ma è riconducibile ad un possibile accumulo tissutale di beta-carotene. Questa sostanza può derivare da prodotti erboristici titolati male.
Specialmente all'inizio, l'ittero si vede proprio a partire dalle sclere e in questo caso si chiama subittero.
Metabolismo e trasporto della bilirubina
L'emoglobina, derivante dai globuli rossi distrutti a livello epatico, della milza e del midollo, viene scissa in globina, da cui si ricavano amminoacidi, ed Eme, dal quale si ricava il Fe2+ e la bilirubina che viene poi escreta attraverso il fegato.
La bilirubina è uno degli antiossidanti presenti nel circolo sanguigno così come l'acido urico.
Formazione della bilirubina
L'emoglobina, derivante dai globuli rossi distrutti a livello epatico, della milza e del midollo, viene scissa in globina, da cui si ricavano amminoacidi, ed Eme, dal quale si ricava il Fe2+ e la bilirubina che viene poi escreta attraverso il fegato.
La bilirubina è uno degli antiossidanti presenti nel circolo sanguigno così come l'acido urico.
La bilirubina deriva per il 70% dalla distruzione dei globuli rossi senescenti dopo 120 giorni di vita; da questi si recuperano emoglobina, eme, ferro e globina.
Un'altra parte (20%) deriva dalle emoproteine del fegato (mioglobina, citocromi ecc .. ), le quali contengono l'eme ma non l'emoglobina.
Una piccola quantità (1-5%) deriva dalla prematura distruzione dei globuli rossi neoformati; in alcune patologie come la beta talassemia possono dare emolisi importanti.
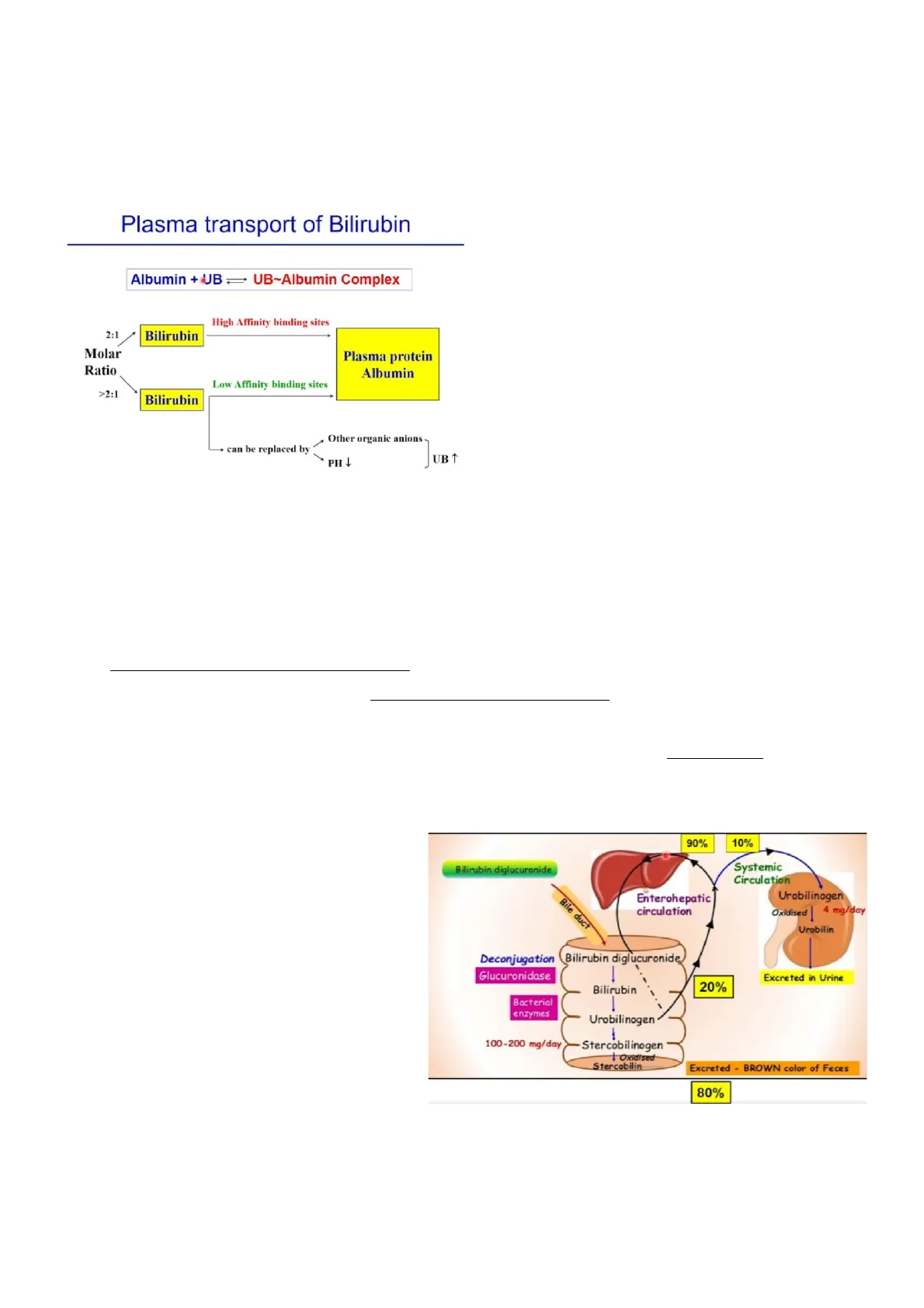
Trasporto della bilirubina nel plasma
Il trasporto della bilirubina avviene tramite il legame con l'albumina.
Si forma quindi il complesso albumina-bilirubina in circolo, con due rapporti molari diversi:
- Con rapporto molare di 2:1 la bilirubina si lega all'albumina plasmatica in siti ad alta affinità;
- Con un rapporto superiore a 2:1 si lega a dei siti a bassa affinità. Questo vuol dire che può essere rimpiazzata da anioni organici se il pH si abbassa. Talvolta, quindi, la bilirubina non coniugata può aumentare perché rimpiazzata nel legame con l'albumina
Il complesso bilirubina-albumina viene trasportato nel siero fino al fegato (non si sa se vi sia un recettore o meno).
La bilirubina non coniugata, che è liposolubile, arriva alla membrana plasmatica dell'epatocita, la attraversa e viene coniugata dal reticolo endoteliale a bilirubina coniugata, che è solubile. Quest'ultima viene secreta nella bile attraverso i canalicoli biliari del fegato.
Una volta secreta, la bilirubina coniugata viene ulteriormente degradata in urobilinogeno a livello dell'intestino.
L'urobilinogeno in gran parte (80%) va nelle feci come stercobilinogeno, che conferisce il colore tipico.
In parte (20%) viene riassorbito nel circolo enteroepatico, prendendo la via portale, e ritorna al fegato.
Di questo 20%, il 90% riprende la via mentre il 10% rimane nel siero, viene filtrato a livello del glomerulo renale ed escreto tramite le urine.
Questo 10% è quello che si può dosare con gli esami del sangue.
Valori normali di bilirubina
Normalmente nel siero di un adulto c'è meno di 1 mg/100ml di bilirubina. La quota di bilirubina diretta è solitamente <0.2 mg/100ml mentre la frazione di bilirubina indiretta è <0.8 mg/100ml.
Riassumendo quindi:
- La bilirubina non coniugata o indiretta è liposolubile e si lega all'albumina in circolo; essa non viene escreta nelle urine.
- La bilirubina coniugata o diretta, è idrosolubile quindi viene filtrata nel glomerulo e va nelle urine.
Classificazione dell'ittero
Uno dei modi che abbiamo per diversificare i pazienti con ittero è sulla base della prevalenza in circolo di bilirubina coniugata/diretta o bilirubina non coniugata/indiretta; questa è la prima cosa che un clinico vede, una volta richiesto un esame ematico, in un paziente per cui è sospettato un ittero
Cause di aumento della bilirubina indiretta
- Aumento della produzione, come nelle emolisi o nei sistemi in cui la sintesi dei globuli rossi è alterata come nelle anemie megaloblastiche o sideroblastiche le quali hanno una quota di distruzione dei globuli rossi;
- Compromesso uptake da parte del fegato, per esempio a causa di farmaci o scompenso cardiaco congestizio grave;
- Difetto di coniugazione, la condizione più frequente è la sindrome di Gilbert ma è il caso anche della sindrome di Crigler-Najjar, di patologie epatiche particolarmente gravi o dell'ipertiroidismo. Può essere coinvolto anche l'estradiolo.
Cause di aumento della bilirubina diretta
- Ostruzione delle vie biliari, quindi colestasi extraepatica;
- Colestasi intraepatica;
- Danno epatocellulare.
Un altro modo di ragionare sull'ittero è quello di classificarlo a seconda della sede dell'ostruzione.
Può essere distinto in:
- Pre-epatico
- Intra-epatico
- Post-epatico o ostruttivo
Quindi può esserci un problema prima del fegato, a livello del fegato oppure dopo il fegato (nelle vie escretrici) e di conseguenza può esserci un aumento di bilirubina indiretta prima, un aumento di entrambe se il danno è epatico o un aumento di bilirubina diretta se l'ostruzione è a livello delle vie escretrici.
Ittero emolitico
Non è frequente. Esso è caratterizzato da una overproduzione di bilirubina a causa dell'emolisi.
Tipi di emolisi
- Intra/extravascolare: può essere dovuta a:
- Disordini ereditari/genetici del globulo rosso;
- Su base autoimmune, sono anemie emolitiche acquisite;
- Anemia dovuta a emoglobinuria parossistica notturna.
- Eritropoiesi inefficace, come nel caso di pazienti con beta-talassemia.
Cause di emolisi
- Congenite:
- Sferocitosi ereditaria;
- Deficit di G6PD (Favismo);
- Anemia falciforme.
- Acquisite:
- Autoimmuni;
- Indotte da farmaci;
- Forme particolari come la Porpora Trombotica Trombocitopenica, la Sindrome Uremico-Emolitica, l'Emoglobinuria parossistica notturna o valvole meccaniche (sempre più rare, ma possono dare delle emolisi croniche).
Sintomi dell'emolisi
Se l'emolisi è lieve e/o cronica può decorrere in modo asintomatico, se al contrario l'emolisi è consistente il paziente presenta:
- Malessere, debolezza;
- Febbre con brivido;
- Urine scure;
- Anemia;
- Splenomegalia;
- Dolore addominale o lombare;
- Tachicardia, ipotensione;
- Senso di peso toracico;
- Senso di caldo;
- Emoglobinuria.
Esami di laboratorio per l'emolisi
- Aumento della bilirubina non coniugata, non c'è bilirubinuria;
- Anemia;
- Riduzione dell'aptoglobina, e cioè della proteina che lega l'emoglobina libera. Se l'aptoglobina risulta diminuita o consumata del tutto vuol dire che effettivamente c'è stata emolisi;
- Ci può essere emoglobinuria se l'emolisi è massiva, quindi urine scure;
- Aumento della conta reticolocitaria.
A fronte di un'emolisi e un aumento del carico epatico di bilirubina c'è anche un aumento dell'urobilinogeno che può contribuire a colorare le urine insieme all'emoglobinuria, ma ovviamente non c'è bilirubina perché è quasi del tutto non coniugata.
Ittero ostruttivo
La causa è l'occlusione intra o extraepatica dei dotti biliari. È la causa di ittero più frequente in assoluto.
Cause di colestasi intraepatica
Le principali cause di colestasi intraepatica sono:
- Epatiti virali;
- Colangite sclerosante primitiva;
- Cirrosi biliare primitiva;
- Condizioni infiltrative come amiloidosi, linfoma, sarcoidosi, oppure neoplasia delle vie biliari;
- Ipoplasie o atresie che non si vedono in età adulta o geriatrica.
Cause di colestasi extraepatica
Invece le cause di colestasi extraepatica (più frequenti) sono:
- Calcolosi della colecisti, patologia estremamente diffusa nella popolazione, maggiormente nelle donne rispetto agli uomini;
- Compressione od ostruzione delle vie biliari principali da parte di un tumore, per esempio del pancreas oppure tumori o pacchetti linfonodali a livello dell'ilo epatico;
- Stenosi postoperatorie;
- Fenomeni infiammatori.
Colangite biliare primitiva (PBC)
Tra le cause di ittero post-epatico sopracitate vale la pena soffermarsi in particolare su:
Un tempo veniva chiamata cirrosi biliare primitiva ma l'eziopatogenesi è totalmente diversa da quella della cirrosi epatica.
Si tratta di una patologia cronica in cui i piccoli dotti biliari del fegato vengono danneggiati e infiammati, venendo alla fine distrutti.
Il rapporto femmine maschi è 9:1, quindi è una patologia tipicamente femminile.