Farmacologia II: farmaci antinfiammatori, antistaminici e antiulcera
Documento di farmacologia II sui farmaci antinfiammatori steroidei, antistaminici, antiulcera, analgesici oppioidi e ipolipemizzanti. Il Pdf, utile per lo studio universitario di Biologia, analizza meccanismi d'azione, indicazioni terapeutiche ed effetti collaterali, con dettagli su specifici farmaci e interazioni cellulari.
Mostra di più15 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
FARMACOLOGIA 11,3 CFU
Applicazione dei percorsi terapeutici
CAPITOLO 1: FAS
FAS: farmaci antinfiammatori steroidei
Gli steroidi della corteccia surrenalica sono:
- Mineralcorticoidi (aldosterone);
- Glucocorticoidi (cortisolo);
- Androgeni.
Alcuni esempi di FAS sono: desametasone, cortisone ed ecc.
I FAS SONO DEI POTENTI ANTIINFIAMMATORI E IMMUNOSOPPRESSORI:
- Inibizione della sintesi di proteine pro-infiammatorie e immunomodulanti;
- Induzione della sintesi di proteine antiinfiammatorie e immunosoppressive.
CORTICALE DEL SURRENE (corticosteroidi)
- ZONA GLOMERULARE ->MINERALCORTICOIDI (Aldosterone)
- ZONA FASCICOLATA -> GLUCOCORTICOIDI (Cortisolo)
- ZONA RETICOLARE -> ANDROGENI
Ghiandola surrenalica Corteccia Midollare Rene
MIDOLLARE DEL SURRENE-> adrenalina
ASSE IPOTALAMO-IPOFISI-SURRENE (HPA)
a partire dall'ipotalamo abbiamo un ormone di rilascio della corticotropina che produce ACTH (adrenocorticotropina) che a sua volta ha un effetto sulla midollare del surrene che produce ADRENALINA; mentre, la corticale del surrene produrrà ALDOSTERONE, CORTISOLO o ANDROGENI.
RICORDIAMO CHE IL CORTISONE E' LA FORMA INATTIVA DEL CORTISOLO.
>Vi è un feedback negativo nel momento in cui gli ormoni vengono prodotti in maniera eccessiva e questo quantitativo eccessivo va ad inibire la produzione lungo l'asse. Un fattore di aumento della produzione degli ormoni è lo stress perché ogni ormone ha un ruolo preciso: per esempio, il cortisolo è un antiinfiammatorio endogeno.
EFFETTI GENOMICI E NON GENOMICI DEI GLUCOCORTICOIDI:
- EFFETTI GENOMICI DIRETTI (lenti): il complesso recettore-cortisolo trasloca nel nucleo dove si lega alla sequenza di DNA e il risultato agisce per attivare o reprimere la trascrizione genetica di alcune proteine;
- EFFETTI GENOMICI INDIRETTI (lenti): la trascrizione genica è modulata attraverso l'interazione complesso-recettore glucocorticoide con altri fattori di trascrizione;
- EFFETTI NON GENOMICI (veloci): essi sono mediati dai recettori dei glucocorticoidi nella membrana cellulare da un secondo messaggero.
Lo scopo è uguale cioè arrivare al DNA e modificare la trascrizione del DNA e quindi, la sintesi proteica e di conseguenza, vengono prodotte altre proteine antiinfiammatorie.
1>Tra i MECCANISMI NON GENOMICI DEI GLUCOCORTICOIDI vi è il GABA ossia un neurotrasmettitore endogeno: il GABA è un recettore che fa transitare ioni Cl- che portano avanti una trasmissione di tipo transitoria.
MECCANISMO D'AZIONE ANTIINFIAMMATORIO DEI GC:
I glucocorticoidi modulano l'espressione di molti geni coinvolti nella cascata dell'acido arachidonico. Mentre, i FANS inibiscono la ciclo-ossigenasi, i FAS hanno più punti di aggancio e infatti, instaurano dei legami con la ciclo-ossigenasi e la bloccano.
>I FAS hanno una struttura ad anello lipofila che li permette di entrare nel nucleo.
MECCANISMO D'AZIONE IMMUNOSOPRESSIVO DEI GC:
Soppressione della risposta immune adattiva o specifica.
Indicazioni terapeutiche dei corticosteroidi:
- Insufficienza surrenalica;
- Patologia a base infiammatoria o immunologica e prevenzione del rigetto dei tumori;
- Alcune malattie neoplastiche.
TERAPIA CON GC: soppressione asse ipotalamo-ipofisi-surrene.
Quando vi sono dei livelli alti di cortisolo, per feedback negativo vado ad inibire l'ipotalamo e l'ipofisi. Se dovessi aumentare il cortisone per 1 o 2 mesi, mi "aggancio" a quest'asse e se all'improvviso, decidiamo di interrompere il cortisone, vi potrebbero essere dei danni a quest'asse perché non sopporterebbe l'assenza di cortisone e quindi, è necessario interrompere il cortisone gradualmente.
TOSSICITA' DEI GC:
- Soppressione asse HPA;
- Alterazione omeostasi di liquidi ed elettroliti;
- Alterazioni metaboliche;
- Osteoporosi (ossia una malattia dove le ossa diventano più deboli).
CONTROINDICAZIONI DEI FAS:
- Infiammazioni croniche;
- Diabete mellito;
- Osteoporosi;
- Ipertensione.
CAPITOLO 2: GLI ANTISTAMINICI E GLI ANTIULCERA
GLI ANTISTAMINICI:
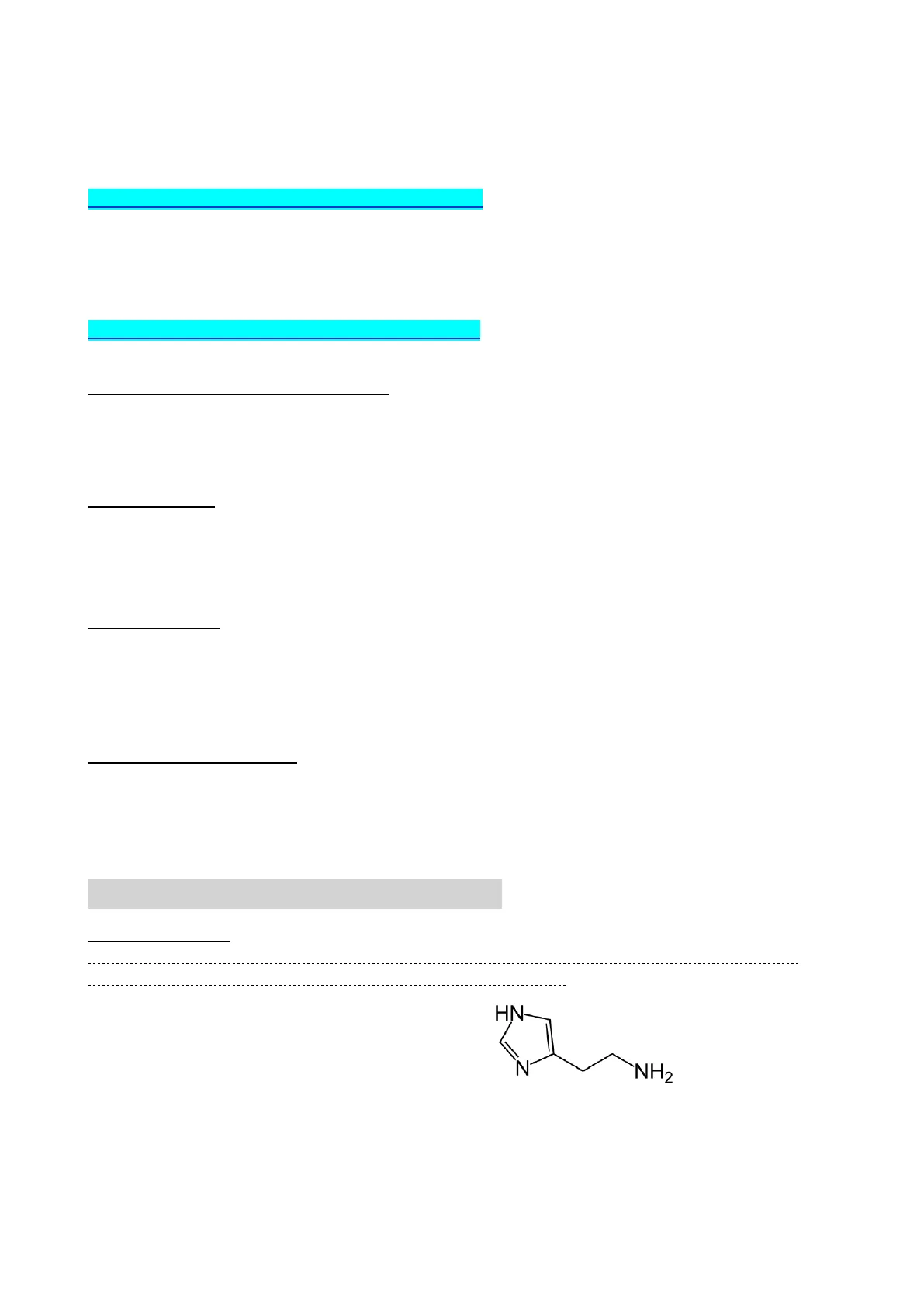
sono dei farmaci che hanno un'azione antagonista sul recettore dell'ISTAMINA ossia un'ammina contenuta nei mastociti dove viene sintetizzata e conservata; essa interviene nei fenomeni dell'ALLERGIA, dell'ANAFILASSI e della SECRESIONE ACIDA GASTRICA.
Nel caso dell'ALLERGIA, l'istamina provoca:
- La contrazione della mucosa liscia;
- L'aumento della permeabilità vascolare;
- La diminuzione della pressione;
- La capacità di stimolare i battiti cardiaci.
HN- «ISTAMINA N NH2
Nel caso, invece, della SECREZIONE ACIDA GASTRICA l'istamina provoca l'aumento della secrezione acida gastrica.
Nello stomaco ci sono delle cellule che prendono il nome di cellule parietali che hanno una pompa 2protonica che rilascia all'interno del lume gastrico H+ e questa pompa viene innervata da un neurotrasmettitore istaminergico e quindi un neurone che rilascia istamina sulla cellula parietale.
RECETTORI DELL'ISTAMINA:
le molecole endogene come l'istamina hanno sempre davanti a se il recettore che devono stimolare. I recettori sono accoppiati a proteine G e sono: H1, H2, H3 (esso è inibito dalla secrezione) e H4.
QUINDI, se vogliamo rallentare questa trasmissione istaminica abbiamo due opzioni:
- o diamo un antagonista dei recettori post sinaptici;
- o diamo un agonista dei recettori pre sinaptici.
RECETTORE H1
Esso è implicato nei fenomeni allergici. Le molecole anti H1 sono impiegate come gli anti-allergici e quindi gli antistaminici.
RECETTORE H2
Esso è implicato nella secrezione di HCl ossia acido cloridrico. Le molecole anti H2 sono impiegate come antiulcera.
RECETTORE H3
Esso regola la liberazione dell'istamina. Gli antagonisti di H3 sono utili per il trattamento di RINITI ALLERGICHE.
RECETTORE H 4
Il recettore H4 ha un ruolo molto importante nei processi antiinfiammatori. Le molecole anti H4 sono in grado di bloccare AR (artriti reumatoidi), ma anche riniti allergiche.
FARMACI ANTI H1: antistaminici
Essi agiscono da AGONISTI INVERSI e non da antagonisti: questo avviene perché per avere un effetto antagonista il farmaco va a legare il recettore H1 nella forma inattiva e di conseguenza abbiamo un agonista inverno > il farmaco non lega il recettore e di conseguenza da l'effetto antagonista, MA legandolo in una forma inattiva, lo blocca. Il recettore dell'istamina è presente sia in forma attiva che in forma inattiva.
>Gli effetti collaterali possono essere la sedazione e la sonnolenza, la perdita di concentrazione e la secchezza delle mucose.
Al fine di arrivare agli antistaminici presenti oggi vi sono state una serie di generazioni che hanno permesso lo sviluppo di tali farmaci:
- PRIMA GENERAZIONE: alta potenza ed efficacia, bassa specificità e molti effetti collaterali. Ad oggi non esistono quasi più antistaminici di prima generazione, ma quelli che esistono vengono usati per altri scopi come la sedazione nei bambini;
- SECONDA GENERAZIONE: alta potenza ed efficacia, specificità, ma vi erano degli effetti collaterali cardiaci;
- TERZA GENERAZIONE: (parliamo degli antistaminici che vengono usati oggi come lo zirtec); essi hanno un'alta potenza ed efficacia, specificità e hanno dei ridotti effetti collaterali cardiaci.
FARMACI ANTI H2: antiulcera
Nelle cellule parietali dello stomaco vi è una pompa protonica che rilascia nel lume gastrico gli ioni H+. La cellula parietale è innervata da un vaso sanguigno che rilascia gastrina che va a stimolare il rilascio di ioni H+ oppure viene rilasciata istamina che anch'essa stimola il rilascio di ioni H+. Per stimolare la secrezione acida gastrica, l'istamina va a legarsi sul recettore H2 e quindi, per ridurre la secrezione acido gastrica, somministriamo degli anti H2 oppure diamo degli inibitori di pompa protonica.
I FARMACI ANTIULCERA sono:
- Antiacidi: esempio è il MAALOX. MECCANISMO D'AZIONE: neutralizzano l'acido gastrico;
3o Citoprotettivi: creano una barriera. Esempi di farmaci sono: -carbenoxalone; -sucralfato; -misoprostolo che è un analogo sintetico delle prostaglandine;
- Antisecretivi: si trovano nelle cellule secretive parietali della parete gastrica ed intervengono nella fase finale della secrezione acida gastrica.
INIBITORI DELLA POMPA PROTONICA (IPP):
ES: pantoprazolo e omeprazolo. Essi sono dei farmaci che riducono l'acido nello stomaco bloccando il sistema enzimatico idrogeno-potassio delle cellule parietali gastriche. MECCANISMO D'AZIONE: bloccano in maniera specifica l'enzima H+ e K+ ATPas (pompa protonica).
AGENTI PROCINETICI:
ES: metroclopramide ossia il plasil. Sono dei farmaci che favoriscono il passaggio cioè riducono la sensazione di vomito e regolarizzano il transito intestinale. MECCANISMO D'AZIONE: il plasil agisce sui recettori dopaminergici a livello del SNC (sistema nervoso centrale).
CAPITOLO 3: GLI ANTIDIABETICI (INSULINE E IPOGLICEMIAZZANTI ORALI)
IL PANCREAS E I SUOI ORMONI:
La parete esocrina del pancreas produce ormoni (es. acidi biliari); mentre, il pancreas endogeno produce ormoni come l'insulina e glucagone. *A digiuno abbiamo una concentrazione di glucosio bassa che da un'informazione al cervello che a sua volta stimola il fegato, il muscolo scheletrico e le isole pancreatiche dove vi è la produzione di GLUCAGONE (opposto dell'insulina). Il glucagone segnala che la glicemia è bassa e quindi che il corpo deve aumentare la concentrazione di glucosio andando nel fegato, nel muscolo e nel tessuto adiposo. Produciamo GLUCOSIO attraverso:
- GLUCONEOGENESI: è il processo di sintesi del glucosio da amminoacidi derivanti dall'alimentazione o dalla degradazione delle proteine strutturali;
- GLUCONEOLISI: è il processo metabolico che avviene nel fegato e nei muscoli attraverso il quale il glicogeno viene riconvertito in singole unità di glucosio.
*Invece, subito dopo i pasti, nel nostro organismo vi è tanto glucosio in circolo e parte di esso possiamo accumularlo; di conseguenza vi è la produzione di INSULINA la quale prende le forme del glucosio in circolo e lo va ad accumulare nel fegato, nel muscolo e nel tessuto adiposo. QUINDI:
- IPER GLICEMIA: stimola la secrezione dell'insulina;
- IPO GLICEMIA: stimola la secrezione del glucagone.
DIABETE MELLITO:
condizione patologica cronica caratterizzata dall'aumento dei livelli di glucosio nel sangue. Normalmente l'intestino assorbe il GLUCOSIO e lo trasferisce nel sangue (una parte viene immagazzinata nel fegato e una parte nei tessuti); quando vi è uno scompenso di tale meccanismo, vi è un accumulo di glucosio nel sangue e di conseguenza vi è la nascita del DIABETE. 4