Infezioni delle alte vie respiratorie e COVID-19 in pediatria
Documento sulle infezioni delle alte vie respiratorie, faringite batterica e scarlattina, con focus sulla COVID-19 in pediatria. Il Pdf, di Biologia per l'Università, analizza epidemiologia, sintomatologia e complicanze, inclusa la MIS-C, offrendo un quadro completo e dettagliato.
Mostra di più17 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Infezioni delle alte vie respiratorie
Demasi/Blua 9. Pediatria (Garazzino) 15/03/2024 Sono state fatte delle aggiunte dalla rispettiva sbobina dello scorso anno. Per alte vie respiratorie intendiamo tutto ciò che sta sopra la biforcazione tracheale, quindi naso, gola, laringe, epiglottide, orecchie e seni paranasali.
Faringite acuta
La faringite acuta è una sindrome infiammatoria acuta a carico della faringe.
Faringite batterica
Per quanto riguarda le faringiti batteriche, dal punto di vista clinico la faringite più importante è quella batterica da Streptococcus pyogenes. Lo S. Pyogenes è un cocco capsulato (importante perché grazie all'antigene C capsulare si possono distinguere diverse varianti) che tende a disporsi nel terreno di coltura a coppie oppure a catenella. Ci sono due classificazioni principali:
- in base all'attività emolitica su agar sangue: alfa, beta e gamma emolitici (questi non emolizzano);
- in base alle caratteristiche dell'antigene C: si attribuisce al batterio una lettera dalla A alla S.
Il batterio, che rappresenta il principale agente eziologico di faringite batterica acuta, è uno streptococco beta-emolitico di gruppo A (SBEA/SBEGA). Ha un potenziale molto elevato di causare anche infezioni disseminate come sepsi, shock, produzione di tossine, polmoniti ecc. Causa soprattutto la faringotonsillite acuta e la scarlattina. Può essere un trigger per sequele non suppurative come la malattia reumatica o la glomerulonefrite post infettiva.
Infezioni acute Sequele non suppurative faringotonsilliti e ascessi peritonsillari Malattia reumatica otite media e mastoidite Glomerulonefrite post-infettiva infezioni cutanee (impetigine, erisipela) Eritema nodoso sindrome da shock tossico a causa della produzione di tossine Porpora di Schonlein-Henoch scarlattina osteomieliti endocarditi linfoadeniti La faringotonsillite streptococcica riguarda maggiormente (ma non solo) i bambini di età compresa tra 5 e 15 anni e segue una stagionalità con maggior frequenza nei mesi primaverili. È una faringite ad esordio improvviso, caratterizzato da importante dolore a livello locale, iperemia importante della faringe, iperemia/ipertrofia delle tonsille con essudato purulento di colore biancastro, spesso si accompagna a petecchie in corrispondenza del palato molle. Pur essendo una patologia "locale", spesso può essere accompagnata da un corteo sintomatologico sistemico: dolore, mucosite locale ed enantema possono essere associati a febbre anche elevata, linfadenopatia cervicale (in genere dolente), cefalea, nausea-vomito e difficoltà ad alimentarsi per il dolore.
Diagnosi di faringite
1Demasi/Blua 9. Pediatria (Garazzino) 15/03/2024 Diagnosi: la diagnosi clinica va confermata tramite esame colturale su tampone faringeo, effettuato prima di iniziare la terapia antibiotica, evitando i contatti tra il tampone e le altre parti del cavo orale (per non incorrere in contaminazione da flora locale) e inviandolo all'analisi entro 24h massimo dall'esecuzione. Fino al 15% dei bambini in età scolare risultano positivi al tampone per S. pyogenes ma asintomatici: sono definiti carriers o portatori asintomatici, per questo il tampone non va fatto randomicamente a tutti i bambini, ma solo a quelli che presentano sintomatologia attribuibile a faringite da SBEGA. Negli asintomatici non ha alcun significato. Adesso esistono anche dei kit antigenici che hanno a disposizione i pediatri di famiglia nell'ambulatorio, che però hanno una sensibilità leggermente inferiore rispetto al tampone classico su cui si fa il colturale, ma risultano comunque utili per discriminare le faringiti batteriche da quelle virali (la cui presenza viene invece ricercata con tampone nasofaringeo e PCR, in grado di rilevare positività ai principali virus respiratori). Esiste la possibilità in ospedale di fare un tampone faringeo con un pannello molecolare che identifica diversi virus e batteri (come l'analisi per liquor). Un'altra categoria di esami prevede la misurazione della risposta anticorpale diretta verso due enzimi propri del pyogenes, la streptolisina O (test ASLO o TAS) e la DNAsi B (o streptodnasi). Il titolo di tali anticorpi, qualora elevato, costituisce solo un indice indiretto di un contatto pregresso del bambino con il batterio. L'esame non è indicato, quindi, per diagnosi di infezioni in atto, ma per inquadrare eventuali complicanze non suppurative legate a infezioni precedenti, come ad esempio la malattia reumatica. Nei bambini in età scolare si ha elevata frequenza di contatti col pyogenes; quindi, il titolo di anticorpi ASLO o anti-DNAsi B è spesso aumentato: quello che è importante è la documentazione di un incremento significativo nel tempo.
Scarlattina
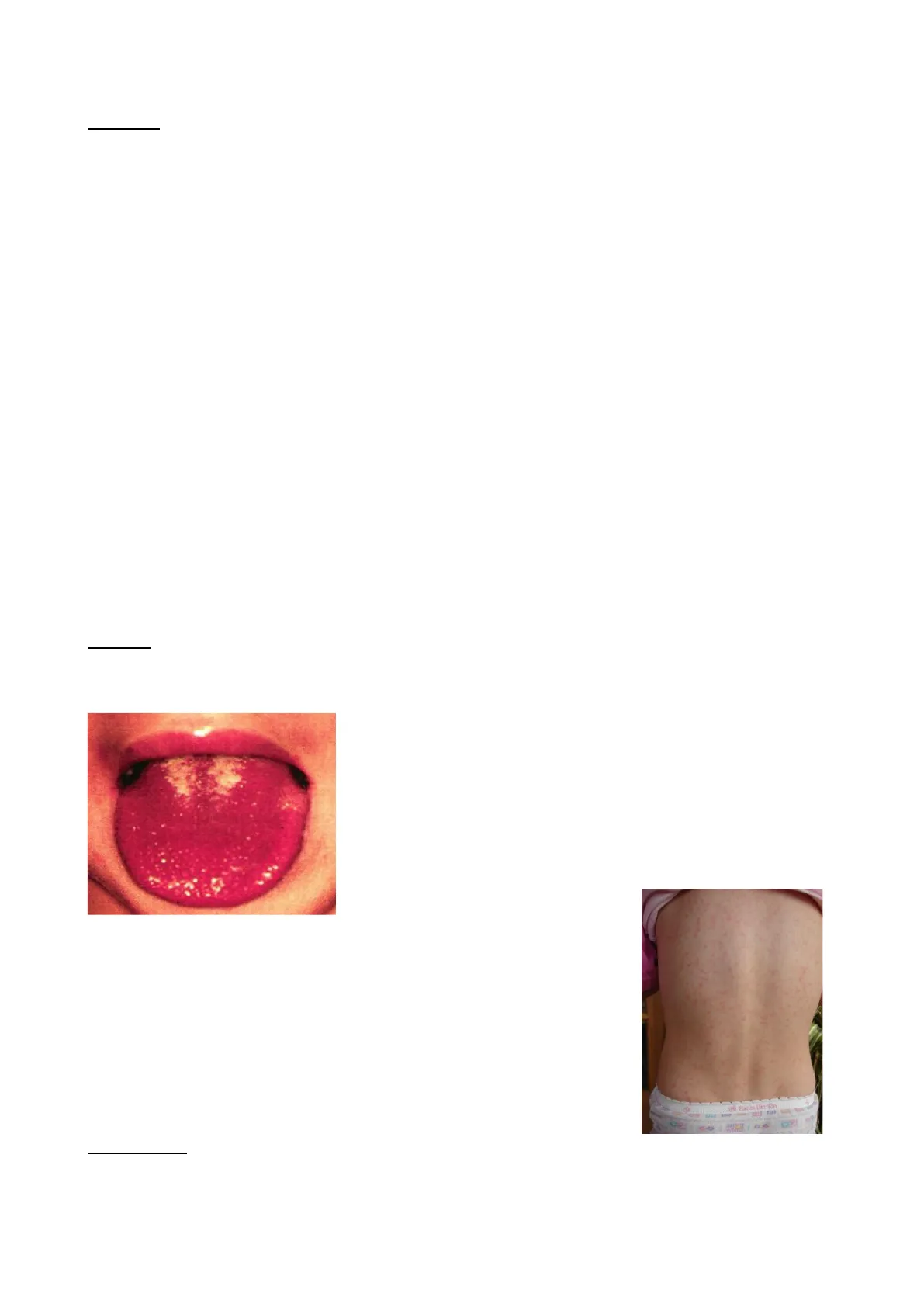
La scarlattina è un altro quadro sistemico legato all'infezione da Streptococcus pyogenes, ma solo da ceppi produttori di tossina eritrogenica. Si manifesta con una faringotonsillite (come il quadro precedente), a cui si aggiungono: -enantema linguale: inizialmente la lingua è ricoperta da una patina biancastra abbastanza spessa, che pian piano si desquama rivelando una lingua di colore rosso vivo. Insieme alle papille ipertrofiche ne determina il tipico aspetto “a fragola/lampone"; -esantema: rash cutaneo formato da elementi molto piccoli a "capocchia di spillo", fitti e non confluenti, di colore rosso scarlatto. Il rash si scolora alla digitopressione (segno della mano gialla: se si appoggia sulla schiena la mano, resterà l'impronta), si mostra ruvido al tatto e leggermente rilevato. Localizzato inizialmente nelle zone delle pieghe cutanee (inguine, ascelle, collo), si diffonde nell'arco di 24h al resto del corpo, con risparmio di naso bocca e mento (aspetto a "maschera"). Dopo 3-4 giorni dalla comparsa tende a risolversi con una desquamazione a lamelle fini. DD con rash allergico da farmaci, che ha un aspetto fine e pigmentato.
Trattamento di faringotonsillite e scarlattina
Trattamento: (comune a faringotonsillite acuta e scarlattina) consiste nella somministrazione di antibiotici per os, in genere Amoxicillina in dosaggi non particolarmente elevati (50mg/kg diviso in tre somministrazioni per 10 giorni di trattamento, anche se si sta cercando di ridurre la durata). Lo 2Demasi/Blua 9. Pediatria (Garazzino) 15/03/2024 Streptococco pyogenes molto sensibile alla penicillina, ha un tasso di resistenza bassissimo (risponde anche solo ad una goccia di antibiotico). Non c'è bisogno di una terapia alternativa a meno che il bambino non sia allergico alle penicilline. Nelle situazioni più gravi, legate alla produzione massiva di tossine, posso aggiungere un antibiotico che inibisca la sintesi proteica come la Clindamicina.
Otite
L'otite è una condizione infiammatoria dell'orecchio di cui esistono forme differenti a seconda della localizzazione del processo flogistico.
Otite esterna
L'otite esterna riguarda il padiglione auricolare e il condotto uditivo esterno (CUE). La patologia si presenta in forme localizzate e forme diffuse:
Inner ear Semicircular Cochlear canals Vestibular nerve Facial nerve Auditory nerve Eustachean tube Stapes Incus Malleus Middle ear Ear canal Ear drum Outer ear virtualmedicalcentre.com
- Benigna frequentemente autolimitante;
- Maligna: l'otite cronica e otite esterna invasiva, caratterizzata da un aspetto destruente e necrotizzante tale da danneggiare anche l'osso.
Più frequentemente, l'otite esterna è causata da S. aureus che colonizza la cute e quindi il padiglione, oppure da Pseudomonas aeruginosa, più spesso associato alle forme maligne. Dal punto di vista clinico, l'otite esterna acuta benigna è caratterizzata dall'insorgenza di dolore intenso a livello di orecchio e relativo padiglione, sensazione di ripienezza dell'orecchio con ipoacusia, prurito cutaneo in sede, iperemia del CUE, a volte presenza di essudato purulento o purulento-emorragico e adenopatia locoregionale. Essendo un'otite di tipo benigno ha buona prognosi, in quanto forma autolimitante o curabile con terapia topica antinfiammatoria e antibiotica. La forma maligna necrotizzante è frequentemente correlata ad infezione da Pseudomonas aeruginosa (Gram-). In tal caso, il dolore sarà molto più intenso e soprattutto diffuso ai tessuti circostanti (molli, cartilaginei, ossei temporali) e alla zona della mastoide, e l'essudato nel CUE persisterà più a lungo con scarsa risposta alla terapia antibiotica. È patognomonico il riscontro di tessuto di granulazione al passaggio tra la parte ossea e quella cartilaginea del CUE. Questa forma grave, riscontrabile soprattutto in pazienti immunodepressi o diabetici, è temibile per via dell'importante necrosi tissutale dei tessuti adiacenti all'orecchio con una mortalità fino al 20% dei casi. La terapia si basa sull'uso di antibiotici non più topici, ma sistemici ed eventuale ricovero ospedaliero.
Otite media
L'otite media è un processo flogistico che ha luogo dall'altro lato della membrana timpanica. Si caratterizza per la presenza di essudato sieroso-trasparente oppure francamente purulento, più sintomi e segni locali e sistemici di accompagnamento. Esistono diverse forme dal punto di vista temporale:
- otite acuta con essudato sieroso o purulento;
- otite cronica con essudato residuo, nessun segno di infiammazione, assenza di sintomi;
- otite cronica persistente con essudato che persiste per più di 4 mesi;
- otite cronica ricorrente con più di 3 episodi nell'arco di 3 mesi.
Epidemiologia dell'otite media
3Demasi/Blua 9. Pediatria (Garazzino) 15/03/2024 Epidemiologia: insorge tipicamente in età pediatrica, con un picco di incidenza tra i 6 e i 24 mesi di vita (genericamente entro i 3 anni, con rare forme dell'adolescente/adulto); nei primi 6 anni di vita è frequente che un'infezione virale delle alte vie aeree si complichi con un'otite media batterica. Nei primi tre anni di vita oltre il 60% dei bambini ha almeno un episodio e il 25% ne ha almeno 3.
Eziologia dell'otite media
Eziologia: il 15-25% delle forme di otite media acuta è riconducibile all'infezione virale da parte di Adenovirus, RSV, Enterovirus, Rhinovirus e virus parainfluenzali. Successivamente si può complicare con un'infezione batterica, più frequentemente causata da Streptococcus pneumoniae (agente più frequente in ogni fascia d'età), Haemophilus influenzae e Moraxella catarrhalis, o altri più rari come S.pyogenes, S.aureus, S.agalactiae.
Patogenesi dell'otite media
Patogenesi: 1) la via di trasmissione più frequente è quella tubarica: quando la tuba di Eustachio non riesce a svolgere correttamente una o più delle sue tre funzioni principali a causa di un'infezione virale (protezione dell'orecchio medio dalle secrezioni nasofaringee, drenaggio delle secrezioni nel nasofaringe, ventilazione dell'orecchio medio per equilibrare il gradiente pressorio ai due lati della membrana timpanica), si verificano la produzione e il ristagno di essudato nella tuba stessa, con perdita della funzione muco-ciliare e predisposizione all'infezione batterica. L'ostruzione della tuba di Eustachio può essere anche provocata dalla congestione della mucosa respiratoria (infatti nel caso di otite la prima cosa che si fa è decongestionare le vie respiratorie, cioè la zona di naso, tonsille e adenoidi, poiché qualunque infiammazione locale predispone anche ad un'otite media); 2) per via ematogena, tramite batteriemia; 3) per contiguità dall'esterno a partire da un'otite esterna. I bambini sotto i 6 anni sono maggiormente predisposti all'insorgenza dell'otite media per:
- Ridotta dimensione delle strutture interessate (che sono quindi più vicine tra loro);
- Decorso più orizzontale della tuba, che favorisce il ristagno delle secrezioni;
- La possibilità di ipertrofia adenoidea con ostruzione dell'ostio della tuba ed aumento dell'entità delle secrezioni locali, con anche ipertrofia tonsillare;
- Altri fattori predisponenti: sesso maschile, familiarità, fumo passivo e inquinanti ambientali, deficit immunitari, alterazioni anatomiche delle tube.
BAMBINO ADULTO Diametro della tuba più piccolo più grande Direzione del drenaggio in rinofaringe orizzontale più verticale, favorito dalla forza di gravità Consistenza più morbida, dunque collassabile più rigida Lunghezza della tuba più corta (9mm) più lunga (18 mm) Forma della apertura nel rino-faringe tondeggiante oblunga mcervellini C)2014 4