Farmaci per le Dismotilità Intestinali: Procinetici e Spasmolitici
Documento sui Farmaci per le Dismotilità Intestinali: Procinetici e Spasmolitici (o Antispastici). Il Pdf, di livello universitario, esplora i meccanismi d'azione dell'acetilcolina e dei recettori muscarinici, classificando i farmaci procinetici e dettagliando la Metoclopramide.
Mostra di più13 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Farmaci per le Dismotilità Intestinali
Procinetici e Spasmolitici
Si tratta di due tipologie differenti di farmaci:
- procinetici, farmaci che stimolano la motilità peristaltica, favorendo, quindi, tutto
quello che dipende dalla peristalsi, dallo svuotamento gastrico alla propulsione
duodeno-digiunale, fino al colon;
I primi procinetici sono stati farmaci efficaci nel modificare la motilità delle alte vie
digestive, poi col passare del tempo si sono trovati farmaci che hanno un'azione più
estesa sull'asse digestivo; per cui oggi abbiamo anche procinetici che possono
stimolare la motilità del colon; - antispastici, farmaci che servono a ridurre quelle condizioni dove la motilità
intestinale è esaltata, riducendo o una iperattività tonica, che porta alla formazione di
spasmi (intestinali), o una iperattività fasica, che porta ad una accelerazione del
transito con tutte le conseguenze (dal malassorbimento fino ai fenomeni diarroici).
Quando si parla di motilità intestinale, la prima cosa a cui bisogna pensare è l'acetilcolina,
lo stimolante principale, ma non l'unico, per i meccanismi endogeni che portano alla
formazione della peristalsi. L'acetilcolina è lo stimolante finale, cioè quello che stimola la
fibrocellula muscolare liscia.
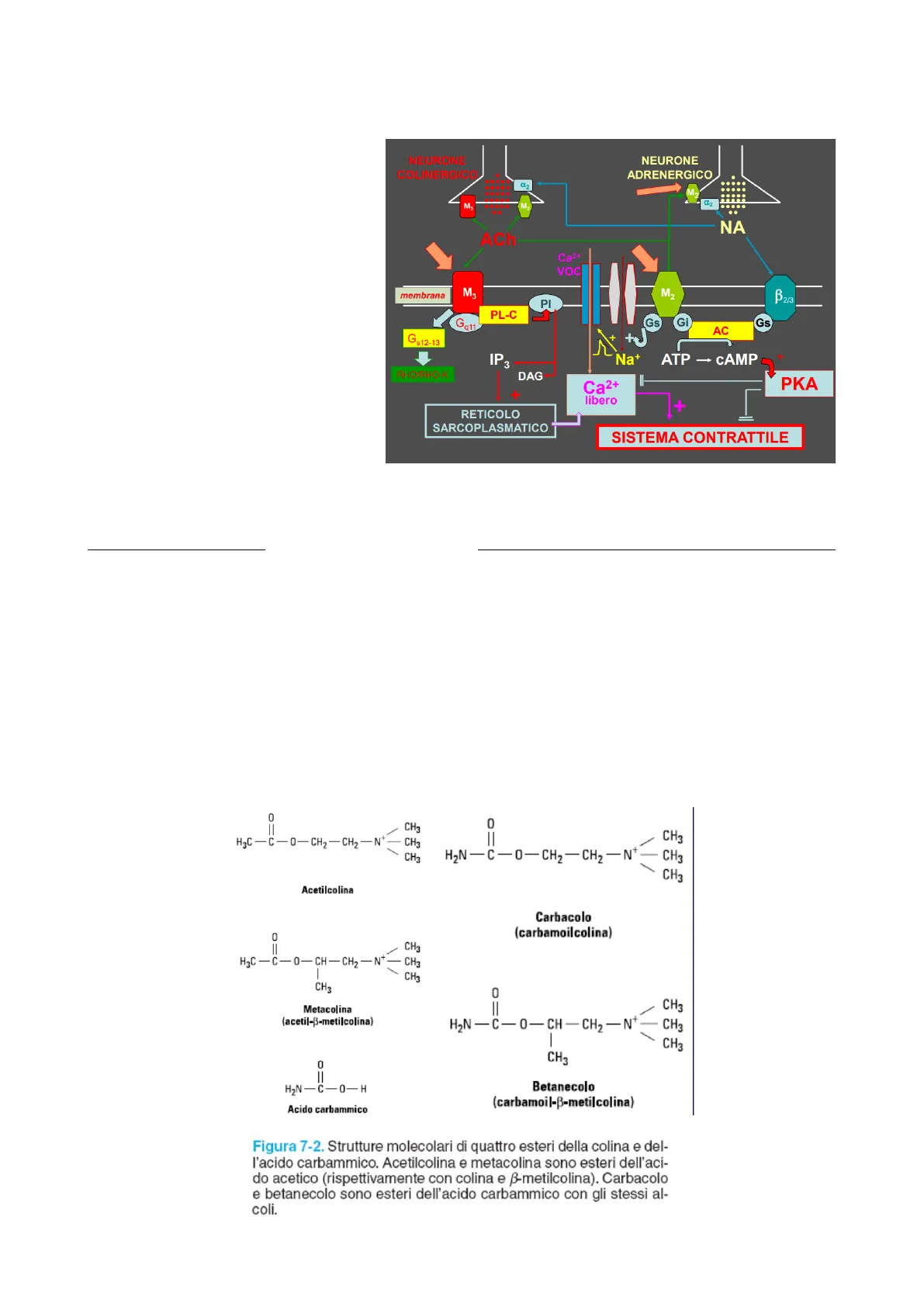
L'acetilcolina agisce a livello intestinale operando attraverso i recettori muscarinici, che sono
un sottotipo recettoriale differente dai nicotinici. Sono maggiormente coinvolti negli organi
viscerali. In particolare vengono utilizzati i recettori M3 e M2 per governare e attivare la
motilità, fenomeno basilare della peristalsi.
Ovviamente, non è l'unico fattore. Infatti peristalsi significa contrazione fasica, di
conseguenza avremo stimoli che attivano la contrazione alternati a stimoli che la inibiscono
(miorilassanti).
Questi recettori muscarinici sono, come già detto, quelli maggiormente diffusi a livello
gastroenterico:
- 55-60% sono M2;
- 25-30% sono M3;
- piccola quota di M1 (sono più rappresentati nei gangli).
Recettori M2 e M3
I recettori M2 e M3 vanno a stimolare la contrazione, tramite un aumento del calcio libero,
che arriva:
- per liberazione dal reticolo
sarcoplasmatico a opera
del IP3 (via della fosfolipasi
C); - depolarizzazione, a opera
di M2, dei canali ionici
recettori-dipendenti che
fanno entrare sodio e,
secondariamente, si ha
l'attivazione dei canali del
calcio voltaggio-dipendenti.
Quando pensiamo a farmaci che agiscono sulla motilità, dobbiamo pensare a farmaci che
agiscono sui recettori o a farmaci che vanno a modificare l'entità del rilascio di acetilcolina
(che avviene principalmente a livello del complesso mioenterico, di maggior portata rispetto
all'acetilcolina di origine vagale).
Domanda di uno studente: "Sia M2 che M3 stimolano?".
Risposta del prof: "Sì, sono tutti e due stimolanti e cooperano.".
Quando non c'era di meglio, si cercava di stimolare la produzione di acetilcolina utilizzando
il Betacenolo, con dei risultati scarsi e deludenti. Il Betacenolo infatti è un agonista
muscarinico, esso non andava ad agire solo sull'intestino (o, se avesse agito solo
sull'intestino, non lo avrebbe fatto solo sulla motilità). Ad esempio, è un ottimo stimolatore
della secrezione acido gastrica: aumentava perciò le probabilità di sviluppo di un'ulcera.
Antagonisti Muscarinici
Antispastici
Motivo per il quale, quando si parla di recettori, l'approccio farmacologico è puntato, più che
sulla stimolazione, sull'antagonismo: andiamo a ridurre l'attività recettoriale quando ce n'è
troppa.
Andando alle origini, esistono degli
antagonisti dei recettori muscarinici:
atropina e scopolamina sono i più
antichi, farmaci di origine naturale.
Sono stati molto utilizzati nel
passato, e tutt'oggi hanno una
valenza importante, ma non
possono essere utilizzati in un
contesto di cronicità (es. Sindrome
del Colon Irritabile). Quindi, non
possono essere utilizzati oltre i 2
giorni poiché iniziano a comparire
disturbi depressivi, la sedazione,
effetti anticognitivi.
Ecco, allora, che sono nati, per ovviare ai molti inconvenienti, degli antagonisti, alcuni dei
quali sono farmaci che hanno un'attività maggiormente localizzata all'interno dell'intestino.
Uno in particolare: l'ipratropio.
È una molecola che somiglia molto all'atropina: è solo una atropina che è stata resa
quaternaria, avendo acquisito una carica positiva nel suo azoto quaternario, la quale
conferisce a questa molecola un maggior grado di idrofilia. Nel momento in cui viene
assunta per via orale, essendo idrofila, rimarrà più a lungo nell'intestino, con un effetto
massimale.
Questo farmaco viene utilizzato in clinica anche per l'asma: a livello bronchiale (assunzione
per via inalatoria) non viene assorbito più di tanto e agisce localmente, nel bronco.
Con questa logica, la creazione di molecole quaternarie ha portato allo sviluppo di molecole
che hanno minori effetti altrove, soprattutto a livello del SNC.
Antagonisti Muscarinici e Lipofilicità
Gli antagonisti dei recettori muscarinici possono essere distinti in relazione alla lipofilicità e alla
conseguente capacità di attraversare la barriera emato-encefalica. Comprendono quindi
molecole destinate al controllo della funzione periferica e farmaci in grado di modulare l'attività
colinergica nel SNC.
Seguendo il discorso dell'ipratropio, il
prof cita altre molecole usate in passato
- propantelina e il glicopirrolato:
farmaci antagonisti muscarinici,
piuttosto aspecifici. - pirenzepina, antagonista di M1:
nasce come antisecretore
gastrico, ma viene abbandonato
nella pratica clinica in quanto non
funziona. Ben che meno
funziona a livello della motilità
intestinale.
Una molecola molto importante è
la N-butil-scopolamina bromuro: è
una molecola modificata, resa quaternaria
attaccando un butile all'azoto,
che viene salificata col bromuro,
il quale conferisce stabilità
durante la preparazione, si
scioglie bene (essendo un sale),
ma si assorbe poco.
Il BUSCOPAN del commercio è il
prototipo degli spasmolitici
intestinali.
Ritornando all'atropina e alla scopolamina: entrambi sono degli antagonisti muscarinici, ma
la prima è più idrofila della seconda, motivo per il quale è ritenuta una molecola più periferica
che centrale. Il prof però dice che, quando si somministra atropina per qualche giorno, gli
effetti centrali compaiono comunque: quindi, non è giusto dire che l'atropina non abbia effetti
centrali.
Antimuscarinici
- Scopolamina butilbromuro, cimetropio bromuro,
prifinio bromuro, metilscopolamina bromuro,
omatropina metilbromuro, propantelina bromuro,
(atropina).
Farmaci Antispasmolitici
Ci sono anche altri farmaci antispasmolitici che agiscono con una logica completamente
diversa: lasciano stare il recettore e agiscono direttamente sulla contrattilità muscolare.
Questi sono i Calcio-antagonisti.
Sono farmaci che hanno una notevole efficacia per quanto riguarda l'effetto rilassante e
vascolare, e sono altrettanto attivi sul muscolo liscio intestinale, anche se a ciò non
corrisponde un uso corrispondente: la contrattilità vascolare è controllata bene dai Ca-
antagonisti, ma un eventuale utilizzo di questi farmaci come inibitori della motilità intestinale,
sarebbe come minimo gravato da effetti vascolari.
Per giunta, i meccanismi di regolazione di motilità intestinale si compensano: se andiamo a
inibire troppo l'acetilcolina, compaiono altri stimolati che di solito non vediamo, come le
neurochinine. Queste hanno un ruolo un po' nascosto, accessorio: anche loro stimolano la
motilità, soprattutto quando c'è poca acetilcolina. Allo stesso modo, se noi andiamo a inibire
il muscolo liscio con un calcio-antagonista, questa attività blocca i canali del Ca, ma ci
saranno dei meccanismi di compensazione che utilizzeranno il calcio intracellulare.
Quindi sono difficili da utilizzare nell'intestino, ma sono utili quando l'attività calcio-
antagonista si associa, nella stessa molecola, all'attività anti-muscarinica. È il caso
degli antispastici misti.
Antispastici "Misti"
- Diciclomina, tiropramide (ossibutinina, flavossato,
darifenacina, anche usati come farmaci
dell'incontinenza urinaria).
Però, ci sono anche farmaci Calcio-antagonisti che nascono proprio per l'intestino, come il
pinaverio bromuro, molecole prive di effetti vascolari.
Antispastici Diretti
- Ca2+-antagonisti (nifedipina, diltiazem, ottilonio
bromuro, pinaverio bromuro). - Papaverino-simili (papaverina, rociverina,
mebeverina, moxaverina, drotaverina. - Nitroderivati (trinitroglicerina, isosorbide dinitrato).
C'è anche da considerare il fatto che l'efficacia non è sempre garantita perché, soprattutto,
quelli misti, dati per via orale, sconfinano in altre parti: non è casuale che la darifenacina sia
uno di quelli maggiormente implicati per agire sulla vescica urinaria (viene utilizzato come
farmaco per l'incontinenza urinaria). Però, hanno un vantaggio che consiste nel fatto che
non vanno a livello del SNC e mancano di tutti quegli effetti antimuscarinici che sarebbero
nocivi (come la scopolamina).
Va detto anche che ci sono delle aree del sistema digestivo che sono particolarmente
sensibili ai calcio-antagonisti: gli sfinteri, in particolare lo sfintere esofageo inferiore.
Quest'ultimo ha una peculiarità: vive in uno stato di tonicità, è un muscolo pressoché
perennemente contratto, si rilassa solamente al momento della deglutizione; possiede una
intensa attività miogena che gli fa generare una forza vasale superiore a quella degli altri
segmenti dell'intestino. In certi casi, questa forza contrattile si altera, o in eccesso o in difetto:
quando c'è un eccesso di questa attività, si va incontro ad una condizione che prende il