Screening for Referral: Red Flags nella fisioterapia
Slide dall'Università sullo Screening for Referral: Red Flags. Il Pdf esplora l'evoluzione del ruolo del fisioterapista e l'accesso diretto, la storia e la classificazione delle Red Flags, con un focus sui segni e sintomi che indicano patologie non muscoloscheletriche.
Mostra di più14 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
SEMINARIO INTRODUTTIVO - "SCREENING FOR REFERRAL: RED FLAGS"
Docente: Andrea Vongher Autore: Luca Pizzi Revisore: Giordano Olivieri
Evoluzione della figura del fisioterapista
La figura del fisioterapista è molto giovane e si è evoluta molto negli ultimi anni:
- DDL 1994: il fisioterapista non aveva il diritto di prendere decisioni se non seguendo la prescrizione medica, questo decreto rappresenta una svolta nella nostra professione definendo il fisioterapista come un "operatore sanitario che svolge in via autonoma o in collaborazione con altre figure sanitarie interventi di prevenzione, cura e riabilitazione nelle aree della motricità e delle funzioni corticali superiori".
- DDL 2000: questo decreto-legge va a configurare il profilo del fisioterapista come "professionista sanitario che con titolarità e autonomia professionale svolge prevenzione, cura, riabilitazione e valutazione funzionale".
- 2018: creazione albo professionale (FNOFI) conferma l'indipendenza, l'autonomia e le responsabilità della nostra professione.
Accesso diretto in fisioterapia
Per accesso diretto in fisioterapia si intende la possibilità delle persone di presentarsi direttamente alla valutazione del fisioterapista senza dover passare prima dal medico, sarà poi il fisioterapista a decidere se il pz ha bisogno della nostra figura professionale oppure no.
Pro dell'accesso diretto
- riduzione dei tempi
- miglior costo-beneficio del SSN: si riducono le code dai medici di base e ai pronto soccorsi
Rischi dell'accesso diretto
- non identificare un corretto inquadramento diagnostico, che sfocia poi nel secondo grande rischio ovvero,
- ritardare la corretta cura del pz
Red Flags: "sono segni e sintomi (anche di tipo anamnestico) che fanno sospettare la presenza di patologie gravi. Aspetti clinici di allerta che giustificano il rinvio/referral al medico/specialista e che controindicano il trattamento fisioterapico". Questi segni e sintomi, detti red flags, vengono utilizzati all'interno dello Screening for Referral che, in fisioterapia, è il risultato di un complesso processo di ragionamento clinico che conduce ad una presa di decisioni clinico-terapeutiche. Lo scopo dello Screening for Referral svolto dal fisioterapista non è quello di identificare la patologia che sottende al quadro clinico del paziente tra due o più malattie possibili (arrivare alla diagnosi del paziente, infatti, è responsabilità del medico), ma è quello di saper riconoscere i sintomi e i segni che appartengono ad una condizione clinica al di fuori del nostro "scopo di pratica", che hanno bisogno, quindi, della consulenza di un altro professionista della sanità.Screening for Referral - Red Flags 12.01.2025
Storia delle red flags
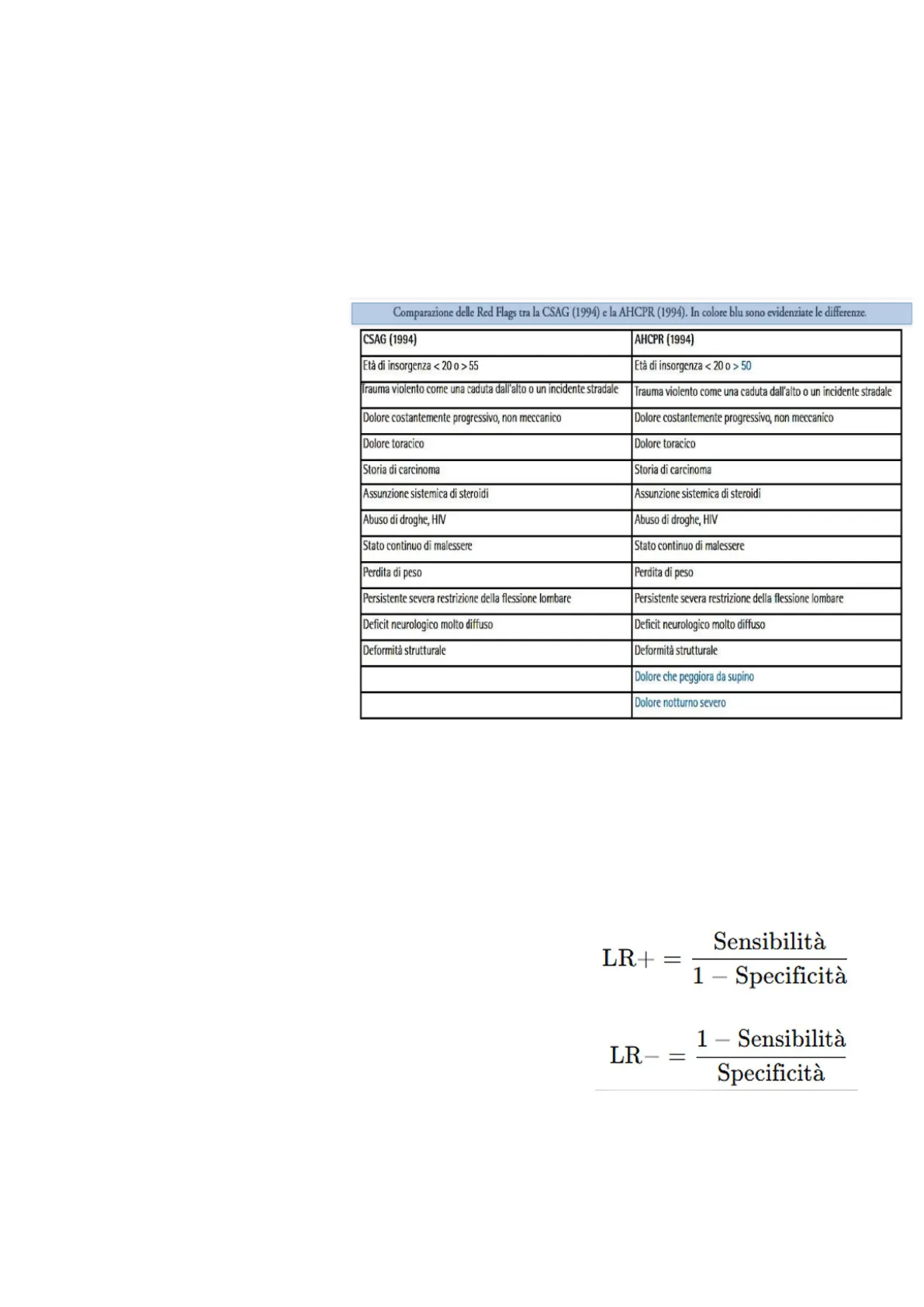
Storicamente nell'Impero Romano le bandiere rosse indicavano uno spargimento di sangue, nelle corse automobilistiche prendono il significato di arresto assoluto, quindi sempre associate ad un pericolo. Nel 1911 Thomas Luke fu il primo a pubblicare un report sulle red flags per tumori, mentre su medline il termine compare nel 1973, ma viene introdotto nel glossario della fisioterapia nel 1998 da Waddle. Nel 94 vengono pubblicate nel regno unito (Clinical Standards Advisory Group CSAG) e negli USA (United States Agency for Health Care Policy and Research AHCPR) una lista di red flags per il low back pain acuto: confrontando le liste delle Red Flags stilate da questi due Abuso di droghe, HIV Gruppi non emergono Stato continuo di malessere sostanziali differenze. Dal 1994 Perdita di peso ad oggi c'è stata comunque un'evoluzione dello Screening fo Referral, questo perché nel Deficit neurologico molto diffuso 1994 si intendeva solamente Deformità strutturale una check list (lista asettica) di segni clinici del paziente da spuntare; quindi, non c'era questo significato di ragionamento clinico complesso. Comparazione delle Red Flags tra la CSAG (1994) e la AHCPR (1994). In colore blu sono evidenziate le differenze.
Red Flags CSAG (1994) vs AHCPR (1994)
CSAG (1994) AHCPR (1994) Età di insorgenza < 20 0 > 55 Età di insorgenza < 20 0 > 50 Trauma violento come una caduta dall'alto o un incidente stradale Trauma violento come una caduta dall'alto o un incidente stradale Dolore costantemente progressivo, non meccanico Dolore costantemente progressivo, non meccanico Dolore toracico Dolore toracico Storia di carcinoma Storia di carcinoma Assunzione sistemica di steroidi Assunzione sistemica di steroidi Abuso di droghe, HIV Stato continuo di malessere Perdita di peso Persistente severa restrizione della flessione lombare Persistente severa restrizione della flessione lombare Deficit neurologico molto diffuso Deformità strutturale Dolore che peggiora da supino Dolore notturno severo
Classificazione delle red flags
Quando noi parliamo di red flags parliamo di test diagnostici, di conseguenza, per valutarne l'efficacia utilizziamo i valori di sensibilità, specificità e likelihood ratio (rapporto di verosimiglianza o LR). Questo strumento ci indica quanto è probabile che il pz sia malato quando il nostro test è positivo (LR+), oppure quanto è probabile che il pz sia sano se il test risulta negativo (LR-).
Valori di Likelihood Ratio
LR+ ha valore significativo > 10 e aumenta all'aumentare della specificità, ci aiuta a fare rule in, ovvero ad includere i pz malati se il test risulta positivo. LR+ = Sensibilità 1 - Specificità LR- indica un test utile se il valore è < 0,1 e diminuisce all'aumentare della sensibilità, ci aiuta a fare rule out, ovvero ad esclude i pz sani se il test risulta negativo. 1 - Sensibilità LR- : Specificità
Siccome molto spesso una red flag isolata ha un basso valore diagnostico alcuni autori hanno raggruppato alcune red flags, indicative per una patologia specifica, creando nuovi test diagnostici chiamati diagnostic rule dove all'aumentare della presenza di red flags aumentano i valori di sensibilità, specificità e LR.Screening for Referral - Red Flags 12.01.2025
Esempio: diagnostic rule di Roman (2010)
Un esempio è la diagnostic rule di Roman (2010), che serve per screenare la probabilità che il paziente possa avere una frattura vertebrale. All'aumentare delle redfalgs nella nostra valutazione aumenta LR+, fino ad un 9.6 con 4 test positivi su 5, che non è un risultato troppo affidabile ma accettabile
Table 3 Clustered findings for diagnosis of osteoporosis fracture or wedge deformity (n = 1448) Positive likelihood Negative likelihood Clustered results Sensitivity (95% CI) Specificity (95% CI) ratio (95% CI) ratio (95% CI) 1 of 5 positive tests 0.97 (0.89-0.99) 0.06 (0.06-0.07) 1.04 (0.92-1.1) 0.39 (0.07-2.1) 2 of 5 positive tests 0.95 (0.83-0.99) 0.34 (0.33-0.34) 1.4 (1.3-1.8) 0.16 (0.04-0.51) 3 of 5 positive tests 0.76 (0.61-0.87) 0.68 (0.68-0.69) 2.5 (1.9-2.8) 0.34 (0.19-0.46) 4 of 5 positive tests 0.37 (0.24-0.51) 0.96 (0.95-0.97) 9.6 (3.7-14.9) 0.65 (0.50-0.79) 5 of 5 positive tests 0.03 (0.01-0.08) 0.99 (0.98-0.99) 9.3 (1.4-60.2) 0.97 (0.92-0.99)
Categorie di red flags
Quando non abbiamo a disposizione valori psicometrici delle red flags dobbiamo basarci sulla clinica, sulle nostre conoscenze ed esperienze. Ci sono tre categorie di red flags:
- red flags di I categoria: sono quelle red flags che, anche se presenti in maniera isolata, possono far capire che il pz non ha un quadro di nostra competenza (es: perdita o alterazione di coscienza, rapida progressione di deficit neurologici, masse pulsanti addominali o anomalie nei segni vitali).
- Red flags di II categoria: meno specifiche e necessitano di maggiori approfondimenti.
- Red flags di III categoria: richiedono ulteriori test di differenziazione.
È normale ritrovare almeno una o due red flags nella maggior parte dei pz ma se vengono correlate con le altre informazioni a disposizione non devono allarmare Ad oggi la definizione di red flags si è evoluta ponendo al centro del suo focus il concetto di competenza; infatti, la nuova proposta è di definire le red flags come: elementi anamnestici e/o clinici che sottendono quadri clinici di competenza di inquadramento non fisioterapico. Dove per competenza di inquadramento si intende la figura che deve valutare in prima istanza quel pz. Le nostre competenze sono definite in primis dallo scopo legale, secondariamente dallo scopo della professione ed infine dallo scopo personale.
Criticità screening for referral
Per nostra fortuna i dati di prevalenza delle patologie di competenza non fisioterapica sono molto bassi e saranno quindi poco probabili da trovare in clinica, però proprio per questo motivo non abbiamo pz a sufficienza per poter fare delle analisi statistiche approfondite che confluiscono in una mancanza di dati di sensibilità, specificità e LR che servono per sapere se le red flags sono affidabili o meno. Un'altra criticità è il rischio di errore; un approccio troppo prudete scaturisce in un eccesso di referral includendo dei falsi postivi e di conseguenza dovrò gestire bene la comunicazione con ilScreening for Referral - Red Flags 12.01.2025 pz evitando di allarmarlo inutilmente. Se, al contrario, sarò meno prudente il rischio sarà quello di trattare falsi negativi, in questo caso bisogna fare molta attenzione in quanto si sta trattando dei casi non di competenza fisioterapica. A queste criticità nel 2018 Cook risponde con dei consigli per minimizzare i rischi di sbagliare e allo stesso tempo aumentare l'efficacia dello screening for referral. Questi consigli sono:
- Watchful waiting: sfruttare il fattore tempo con un'osservazione attenta dell'evoluazione dei sintomi del pz. L'osservazione di miglioramenti o peggioramenti all'interno del nostro trattamento ci aiuterà ad arrivare ad una presa di decisione più affidabile.
- Valutazione basata sul valore: utilizzare il più possibile, quando possibile, red flags che hanno stime di accuratezza diagnostica che ci permettono di avere più certezza. Tanti autori hanno cercato di mettere insieme più red flags (cluster) per aumentare il più possibile l'accuratezza diagnostica della valutazione.
- Affidarsi allo stato di salute: cercare di valutare di più la salute generale del nostro paziente rispetto all'affidarsi a test specifici di tipo fisioterapico o alle bioimmagini.
[Cook CE et al. British Journal of Sport Medicine, 2018;52(8):493-496.]
Ragionamento clinico
Il nostro ragionamento clinico deve essere "ad imbuto/rasoio progressivo" perché cercheremo di arrivare ad una diagnosi funzionale escludendo le altre ipotesi diagnostiche plausibili in modo progressivo durante la valutazione. Inizialmente ci saranno delle domande standard che servono a reperire informazioni in modo ampio e senza pregiudizio per farci un'idea iniziale del nostro pz, per poi alternare domande aperte e domande chiuse in modo coerente rispetto ai dati raccolti in precedenza, ogni domanda deve restringere il diametro dell'imbuto. L'esame obiettivo è meno affidabile rispetto all'anamnesi, infatti, molte volte un'anamnesi completa è sufficiente per intercettare il quadro clinico del pz; sarà quindi necessario avere un ascolto attivo in quanto spesso il pz fornisce in modo spontaneo le informazioni rilevanti del caso. Laddove troverò dei segni/sintomi anomali, incoerenti, incompleti o che voglio approfondire, potrò utilizzare delle domande più dirette, considerando che non sempre il pz vorrà condividere le informazioni più intime e sarà necessario avere un approccio empatico. Bisogna sempre considerare il valore diagnostico di segni e sintomi, se conosciamo valori di sensibilità e specificità possiamo utilizzarli e soppesarli all'interno della nostra valutazione, ma anche se ci sono segni anamnestici e sintomi del pz hanno un peso ed un'urgenza diversa; è diverso avere un pz che fuma rispetto ad uno con disturbi di coscienza.
Possibili errori nella valutazione
Anche il fisioterapista più bravo può sbagliarsi, e distinguiamo i possibili errori in 3 categorie:
- Errori no faults: il clinico non ha grandi colpe, ci possono essere sintomatologie atipiche di una patologia (es. infarto). Parliamo anche dei casi in cui ci sono patologie asintomatiche finché non le ritroviamo in stato avanzato (es. tumori).
- Errori sistematici: dipendenti da contesto e organizzazione del SSN dove pratichiamo la clinica.
- Errori cognitivi: errori su cui porre attenzione e possono essere dovuti a: