L'apparato genitale e la riproduzione: patologie femminili e candidiasi
Slide sull'apparato genitale e la riproduzione. Il Pdf descrive in dettaglio l'apparato genitale maschile e femminile, con un focus sulle patologie femminili come la candidiasi, inclusi sintomi, diagnosi e terapia. Questo materiale di Biologia per la Scuola superiore è utile per lo studio autonomo.
Mostra di più68 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
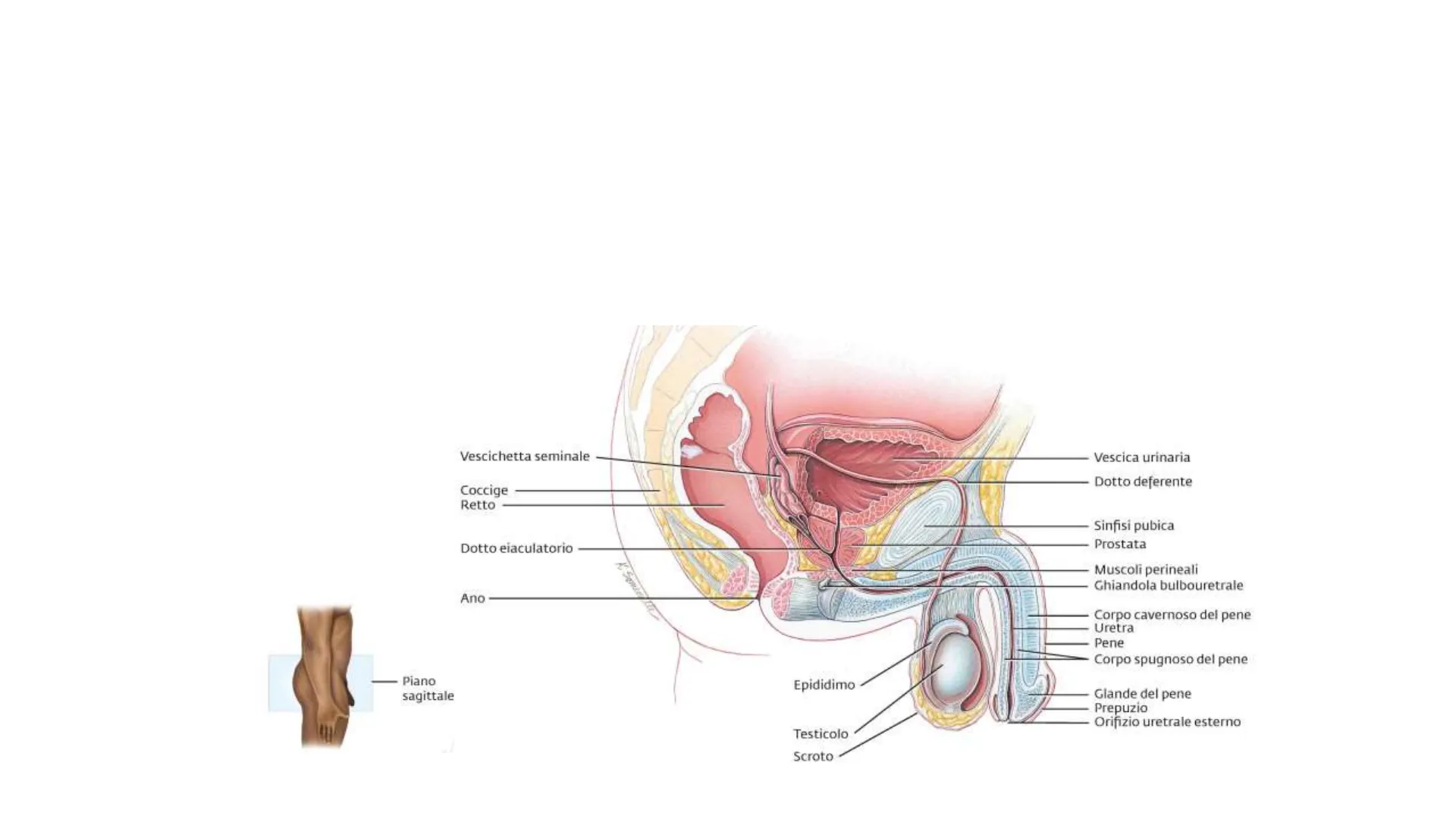
L'apparato genitale maschile
L'apparato genitale maschile è costituito da diversi organi:
- i testicoli;
- strutture di supporto tra cui lo scroto e il pene.
- un sistema di dotti;
- le ghiandole sessuali annesse;
Vescica urinaria Coccige Retto Sinfisi pubica Prostata Dotto eiaculatorio Muscoli perineali Ghiandola bulbouretrale Ano Corpo cavernoso del pene Uretra Pene Corpo spugnoso del pene Epididimo Glande del pene Prepuzio Orifizio uretrale esterno Testicolo Scroto - Piano sagittale Vescichetta seminale Dotto deferente
Lo scroto
Lo scroto, o sacco scrotale, è un sacchetto che contiene i testicoli, assicurando protezione e il mantenimento di una temperatura adeguata (2-3℃ inferiore rispetto a quella corporea) adatta alla produzione degli spermatozoi. È rivestito da pelle lassa, da una guaina connettivale e da muscolatura liscia; internamente un setto divide lo scroto in due compartimenti, ognuno contenente un testicolo.
I testicoli
I testicoli (le gonadi maschili) sono una coppia di ghiandole ovoidali. Sono ricoperti da una rigida capsula bianca fibrosa, la tonaca albuginea, che li suddivide in lobuli.
- Ognuno dei 200-300 lobuli contiene 1-3 tubuli seminiferi strettamente attorcigliati, che hanno il compito di produrre gli spermatozoi nel processo della spermatogenesi.
Piano sagittale Cordone spermatico Vasi sanguigni e nervi Dotto deferente Capsula bianca fibrosa (tonaca albuginea) Lobulo Dotto dell'epididimo Epididimo Tubulo seminifero
I tubuli seminiferi
I tubuli seminiferi sono composti da cellule spermatogeniche in diverse fasi di maturazione:
- spermatogoni;
- spermatociti primari;
- spermatociti secondari;
- spermatidi;
- cellule spermatiche o spermatozoi.
Cellula di Leydig Capillare sanguigno CELLULE SPERMATOGENICHE: Membrana basale spermatogonio (2n) (cellula staminale) Nucleo di- cellula di Sertoli spermatocita primario (2n) spermatocita secondario (n) 1 spermatidio (n) 1 cellula spermatica o spermatozoo (n) Le cellule di Sertoli nutrono e proteggono le cellule spermatogeniche, mentre le cellule di Leydig secernono testosterone.
Il testicolo
Tunica albuginea Cellule Interstiziali & connetti Tessuto adiposn Epididimo Ogni lobulo del testicolo contiene alcuni tubuli seminiferi molto convoluti. I tubuli seminiferi sono formati da un epitelio seminifero circondato da una tonaca propria.
Tubulo seminifero
Le cellule del Sertoli
Cellule del SERDil Cellula del Sertoll Lume del tubulo seminifero Spermatozoo Cellula del Spermatogoni Capillari Sanguigniy Cellule Interstizia b Le cellule del Sertoli sono cellule di sostegno, hanno forma cilindrica e hanno estesi processi apicali e laterali che circondano le cellule della serie germinativa e si insinuano tra di essi.
Cellule seminali
parmatorni Spermatooto ( Spermatogene Spermatoci: di 2- ordine Spermatide Le cellule germinative principali sono costituite dagli spermatogoni aderenti alla membrana basale del tubulo, i quali in un processo continuo si differenziano in spermatociti di primo ordine, spermatociti di secondo ordine, spermatidi e spermatozoi.
I gameti
I gameti, o cellule sessuali, sono gli spermatozoi nei maschi e le cellule uovo nelle femmine. I gameti hanno corredo cromosomico aploide (n), mentre le cellule somatiche (del corpo) hanno corredo cromosomico diploide (2n). Durante la fecondazione, la fusione dei due gameti maschile e femminile da origine a uno zigote che diventerà poi un nuovo individuo. I gameti ricevono un singolo corredo cromosomico grazie a una speciale modalità di divisione cellulare, la meiosi, che avviene durante la spermatogenesi nei maschi e durante l'ovogenesi nelle femmine.
La spermatogenesi
La spermatogenesi è il processo in cui gli spermatogoni maturano in spermatozoi. Si divide in tre fasi:
- meiosi I;
- meiosi II;
- spermiogenesi.
La spermatogenesi inizia durante la pubertà e continua per tutta la vita. La durata del processo, dallo stadio di spermatogonio a quello di spermatozoo maturo, dura 65-75 giorni. Membrana basale del tubulo seminifero Alcuni spermatogoni rimangono attaccati alla membrana basale come precursori di cellule staminali Superficiale Spermatogonio 2n 2n Mitosi Alcuni spermatogoni si allontanano dalla membrana basale 2n Differenziazione Spermatocita primario 2n Duplicazione del DNA e crossing-over Meiosi I MEIOSI Spermatociti secondari n Meiosi II Ogni cromosoma è costituito da una coppia di cromatidi Spermatidi Ogni n n cromosoma è costituito da un singolo cromatidio SPERMIOGENESI Spermatozoi Profondo n n n n Lume del tubulo seminifero
Spermatogenesi e spermatozoi
Nella spermatogenesi, ogni spermatogonio da origine a 4 spermatozoi. Un processo importante che avviene durante la meiosi I è il crossing-over, grazie al quale è assicurata la ricombinazione genetica. In tal modo, geneticamente ogni spermatozoo è diverso sia da tutti gli altri sia dalle cellule parentali. Nella spermiogenesi ogni spermatidio aploide si differenzia in uno spermatozoo pronto per la fecondazione. Ogni giorno nei testicoli vengono prodotti circa 300 milioni di spermatozoi, che eventualmente riescono a sopravvivere nel tratto riproduttivo femminile fino a circa 48 ore.
Struttura della cellula spermatica
Ogni cellula spermatica è costituita da:
- una testa, contenente materiale nucleare (DNA) protetto da un acrosoma, vescicola piena di enzimi che favoriscono la penetrazione nell'ovocita;
- una coda, utilizzata per la locomozione (a sua volta suddivisa in collo, parte intermedia contenente i mitocondri, parte principale e parte terminale).
Acrosoma - TESTA Nucleo Collo Mitocondri Parte intermedia 0,01mm CODA Parte principale Parte terminale
Regolazione ormonale
All'inizio della pubertà, le cellule neurosecretrici dell'ipotalamo aumentano la secrezione dell'ormone di rilascio delle gonadotropine (GnRH), che sua volta stimola l'ipofisi anteriore a secernere l'ormone luteinizzante (LH) e l'ormone follicolo-stimolante (FSH). Le attività delle cellule di Leydig e delle cellule di Sertoli nei testicoli sono regolate da meccanismi di feedback negativo. Ipotalamo GnRH Il testosterone inibisce il rilascio di GnRH e LH Adenoipofisi L'inibina impedisce il rilascio di FSH Testosterone e FSH insieme stimolano la FSH LH L'LH stimola la secrezione di testosterone spermatogenesi Testosterone V Cellule spermatogeniche Cellule di Sertoli Diidro- testosterone (DHT) Le cellule di Leydig secernono testosterone
- Sviluppo delle caratteristiche sessuali maschili (prenatale)
- Sviluppo dei genitali esterni ed espressione delle caratteristiche sessuali secondarie (inizio della pubertà)
- Anabolismo (sintesi proteica)
Legenda: LH Recettore per LH FSH Recettore per FS
Ormone LH e testosterone
L'ormone LH stimola le cellule di Leydig a secernere l'ormone steroideo testosterone (principale androgeno). In alcune cellule bersaglio un enzima converte il testosterone in diidrotestosterone (DHT). FSH e testosterone agiscono in sinergia stimolando la spermatogenesi, fino a quando le cellule di Sertoli rilasciano inibina, che inibisce la secrezione di FSH. Se la spermatogenesi procede troppo lentamente, invece, viene rilasciata meno inibina, permettendo maggiore secrezione di FSH e quindi delle reazioni a cascata.
Effetti degli androgeni
Gli androgeni - testosterone e diidrotestosterone - producono diversi effetti in varie età della vita:
- nello sviluppo prenatale dirigono il corretto sviluppo dell'apparato genitale maschile;
- nella pubertà determinano le caratteristiche sessuali maschili;
- influenzano il comportamento sessuale maschile e la spermatogenesi;
- determinano la libido (desiderio sessuale) in entrambi i sessi;
- hanno effetto anabolizzante.
Percorso degli spermatozoi
Dai tubuli seminiferi dove vengono prodotti, gli spermatozoi proseguono il loro percorso fino all'epididimo. L'epididimo è un organo a forma di virgola posto lungo il bordo posteriore di ogni testicolo; ognuno di essi è costituito da un dotto dell'epididimo strettamente attorcigliato, la sede in cui maturano gli spermatozoi (10-14 giorni). All'estremità terminale, il dotto dell'epididimo diventa meno convoluto e aumenta di diametro prendendo il nome di dotto deferente. I dotti deferenti hanno la funzione di immagazzinare gli spermatozoi mantenendoli vitali per diversi mesi. Essi convogliano lo sperma dall'epididimo verso l'uretra nella fase di eccitazione sessuale.
Dotti eiaculatori e uretra
I dotti eiaculatori sono formati dall'unione dei dotti deferenti e dalla confluenza con i dotti provenienti dalle vescichette seminali; hanno la funzione di espellere lo sperma (spermatozoi più secrezioni di varie ghiandole annesse) nell'uretra. Nel maschio l'uretra è il dotto terminale dell'apparato genitale e serve da via di transito sia per lo sperma sia per l'urina. Si apre all'esterno tramite l'orifizio uretrale esterno. Le ghiandole sessuali annesse sono:
- le vescichette seminali;
- la prostata;
- le ghiandole bulbouretrali.
Ghiandole sessuali annesse
1. Le vescichette seminali
1. Le vescichette seminali sono una coppia di «sacchetti» secernenti un fluido alcalino viscoso (il 60% del volume dello sperma) in grado di neutralizzare l'acidità dell'uretra maschile e del tratto genitale femminile, condizione che inattiverebbe o ucciderebbe gli spermatozoi. Il fluido contiene:
- fruttosio, che serve agli spermatozoi per la produzione di ATP;
- prostaglandine, che contribuiscono alla motilità e alla vitalità spermatica e favoriscono le contrazioni muscolari nel tratto genitale femminile;
- proteine aggreganti che facilitano l'addensamento dello sperma dopo l'eiaculazione.
2. La prostata
2. La prostata è una ghiandola a forma di castagna (pesa 10-20 g). Secerne un fluido lattiginoso (circa il 25% del volume dello sperma), leggermente acido, contenente:
- acido citrico, che può essere usato dagli spermatozoi per la produzione di ATP;
- fosfatasi acida (funzione non chiarita);
- diversi enzimi che mantengono fluido il liquido seminale eiaculato, tra cui l'antigene prostatico specifico (PSA).
Urina Prostata Vescica urinaria Uretra
3. Le ghiandole bulbouretrali
3. Le ghiandole bulbouretrali hanno le dimensioni di un pisello.
- Durante la stimolazione sessuale riversano nell'uretra una sostanza alcalina che protegge gli spermatozoi in transito dagli acidi presenti nell'urina che li neutralizzerebbero.
- Secernono anche muco lubrificante che favorisce il passaggio degli spermatozoi.
Lo sperma è quindi una miscela di spermatozoi e di secrezioni prodotte da vescichette seminali, prostata e ghiandole bulbouretrali:
- in una eiaculazione ha volume di 2,5-5 mL, con 50-150 milioni di spermatozoi;
- ha pH 7,2-7,7 e contiene una sostanza antibiotica.