Farmaci ad attività antibatterica: antibiotici e chemioterapici
Slide sui farmaci ad attività antibatterica (antibiotici o chemioterapici). Il Pdf esplora i meccanismi d'azione di classi come polimixine e chinoloni, e le problematiche legate alla resistenza batterica, utile per lo studio universitario di Biologia.
Mostra di più20 pagine

Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Farmaci ad attività antibatterica
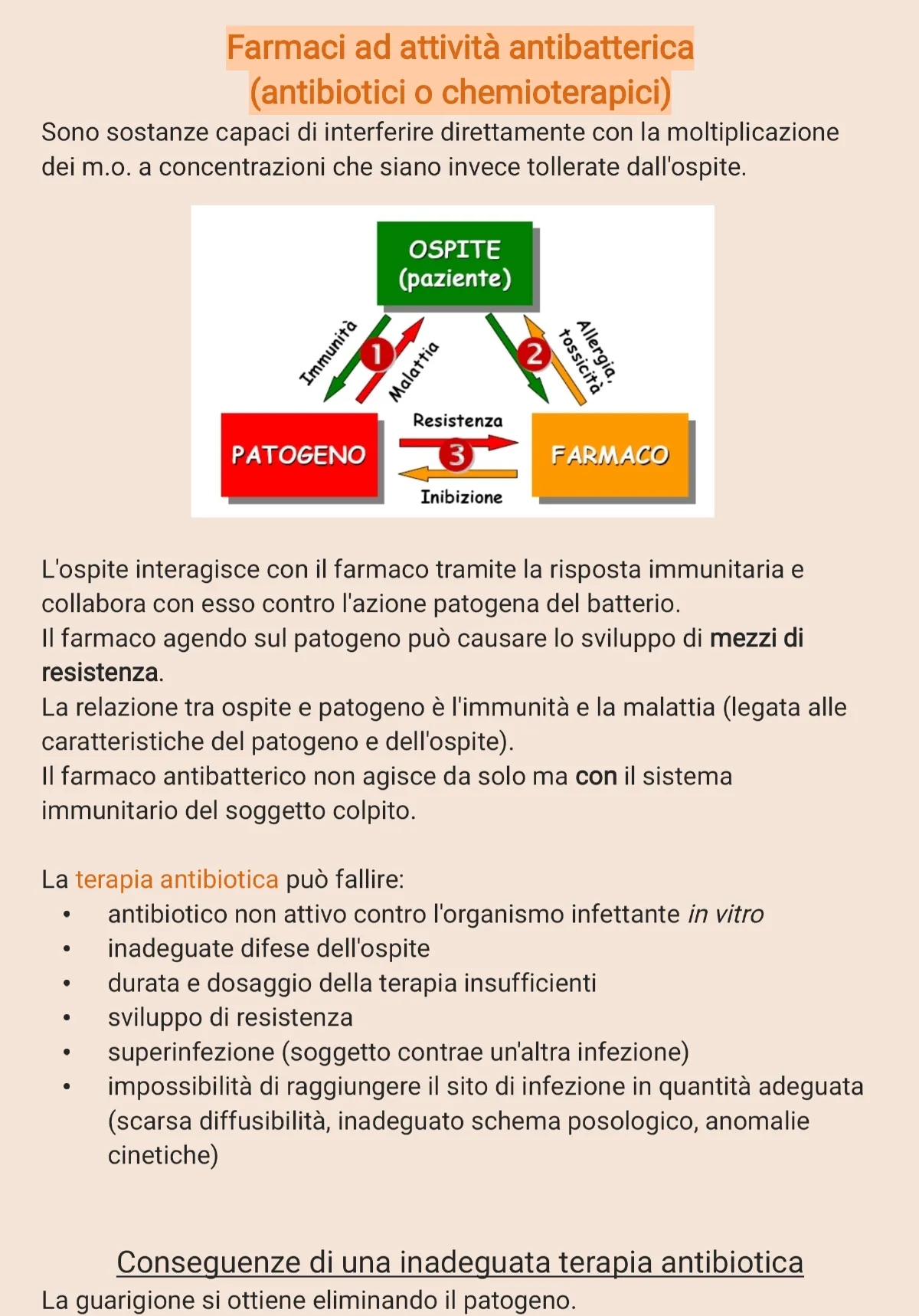
Farmaci ad attività antibatterica (antibiotici o chemioterapici) Sono sostanze capaci di interferire direttamente con la moltiplicazione dei m.o. a concentrazioni che siano invece tollerate dall'ospite.
Interazione tra ospite, patogeno e farmaco
OSPITE (paziente) Immunità 1 Malattia 2 tossicità Allergia, Resistenza PATOGENO 3 FARMACO Inibizione L'ospite interagisce con il farmaco tramite la risposta immunitaria e collabora con esso contro l'azione patogena del batterio. Il farmaco agendo sul patogeno può causare lo sviluppo di mezzi di resistenza. La relazione tra ospite e patogeno è l'immunità e la malattia (legata alle caratteristiche del patogeno e dell'ospite). Il farmaco antibatterico non agisce da solo ma con il sistema immunitario del soggetto colpito.
Cause di fallimento della terapia antibiotica
La terapia antibiotica può fallire:
- antibiotico non attivo contro l'organismo infettante in vitro
- inadeguate difese dell'ospite
- durata e dosaggio della terapia insufficienti
- sviluppo di resistenza
- superinfezione (soggetto contrae un'altra infezione)
- impossibilità di raggiungere il sito di infezione in quantità adeguata (scarsa diffusibilità, inadeguato schema posologico, anomalie cinetiche)
Conseguenze di una inadeguata terapia antibiotica
Conseguenze di una inadeguata terapia antibiotica La guarigione si ottiene eliminando il patogeno.La resistenza del patogeno è una proprietà già insita nel batterio.
Terapia antibiotica inadeguata
- rischio di fallimento terapeutico
- ritardo nella risposta clinica . > rischio di complicanze
Batteri resistenti persistono e si moltiplicano espansione di batteri resistenti Batteri sensibili Batteri resistenti Tutti i m.o. possono sviluppare resistenza; la soluzione è la diffusione di campagne per un uso responsabile dei farmaci.
Nuove molecole antimicrobiche
Ad oggi molti farmaci antibatterici, antimicotici eccetera sono nuovi o reinvenzioni di farmaci già esistenti. Queste nuove molecole antimicrobiche sono molto difficili da scoprire perché i farmaci antibatterici hanno target ben definiti sul batterio. Bisognerebbe scoprire una nuova struttura del batterio da colpire con i farmaci.
Definizione e origine dei farmaci antibatterici
DEFINIZIONE: i farmaci antibatterici sono comunemente chiamati antibiotici. Gli antibiotici sono metaboliti secondari dei microrganismi = di origine naturale. La penicillina è un antibiotico = prodotto naturale Quelli usati oggi sono farmaci di sintesi che rientrano nei chemioterapici.
ORIGINE NATURALE SINTETICA 1 ANTIBIOTICI CHEMIOTERAPICI Chemioterapici e antibiotici rientrano nella categoria di farmaci chemioantibiotici.
Caratteristiche dei farmaci chemioantibiotici
- hanno una tossicità selettiva
- hanno attività antibatterica
- antagonisti sul metabolismo e sulla riproduzione di altri microrganismi
- batteriostatici o battericidi
- non sono disinfettanti
Agenti antimicrobici: antibiotici e disinfettanti
AGENTI ANTIMICROBICI AGISCONO SU BERSAGLI SPECIFICI MOLTEPLICI STRUTTURE - ANTIBIOTICI DISINFETTANTI I disinfettanti agiscono su m.o. che possono essere metabolicamente attivi e non infatti l'azione disinfettante è veloce (10 minuti). I farmaci antibatterici agiscono solo su batteri attivi metabolicamente altrimenti il farmaco non è efficace. Un'altra differenza è che i disinfettanti agiscono su molteplici strutture mentre gli antibiotici agiscono su bersagli specifici. I batteri metabolicamente attivi vengono uccisi dai farmaci antibatterici nel tempo = non risposta immediata.
Cause dell'emergere di nuovi patogeni
Cause dell'emergere di nuovi patogeni:
- Terapia antimicrobica - selezione di nuove specie o ceppi dotati di resistenza intrinseca - selezione di ceppi resistenti appartenenti a specie originariamente sensibili
- Modificazione dell'ospite - aumentato il numero di pazienti immunodepressi, anziani ...
- Modificazioni dell'ecosistema - modificazioni atmosferiche, disastri naturali, inquinamento
PROBLEMA: resistenza allargata a più gruppi di farmaci e risolvere la malattia diventa più difficile.
Scoperta della penicillina
1929: inizio della storia degli antibiotici. Fleming, studiando varianti distafilococco, osservò che una muffa che contaminava una delle sue colture aveva inibito intorno a sé la crescita del batterio. Il brodo di coltura in cui erano cresciuti i funghi avevano un effetto inibitorio nei confronti di molti microrganismi. La muffa apparteneva al genere Penicillium da cui penicillina.
Classificazione dei farmaci antibatterici
Classificazione in base all'origine
- In base alla loro origine: Antibiotici : agenti antimicrobici di origine biologica (=naturali); prodotti da microrganismi (batteri e funghi) in grado di sopprimere la crescita di altri microrganismi e ne possono causare la distruzione. Chemioterapici : farmaci antibatterici prodotti per sintesi chimica.
Classificazione in base all'azione
- in base alla loro azione (=effetto che provocano sulla cellula batterica): Agenti BATTERIOSTATICI: (es: cloramfenicolo, tetracicline, eritromicina), inibiscono la replicazione delle cellule batteriche, ma non le uccidono; essi cioè fermano la crescita batterica e permettono al sistema immunitario dell'ospite di risolvere l'infezione. Agenti BATTERICIDI: (es: penicilline, cefalosporine, maggior parte degli aminoglicosidi), causano morte e lisi dei microbi. - Azione irreversibile !! - Di solito svolgono la loro azione su batteri in attiva moltiplicazione.
Agenti antimicrobici: batteriostatici e battericidi
Agenti antimicrobici: batteriostatici e battericidi Nella conta vitale i batteri si moltiplicano nel tempo nella provetta di controllo; nella provetta con farmaco battericida i batteri muoiono nel tempo; nella provetta con batteriostatico si raggiunge una fase stazionaria.
Controllo Log titolo vitale (ufc/mL) Aggiunta antibiotico Batteriostatico BattericidaTempo a) Crescita come Conta vitale Controllo Log torbidità (OD600) Aggiunta antibiotico Batteriostatico o battericida Batteriolitico Tempo b) Crescita come densità ottica Nella crescita con densità ottica i batteri crescono nella provetta di controllo; rendono torbido il terreno nella provetta con batteriostatico o battericida perché restano i corpi cellulari vivi o morti; nella soluzione in provetta con batteriolitico decresce la torbidità perché le cellule batteriche vengono lisate (=conta cellulare arriva a zero). N.B .: Le infezioni gravi in soggetti immunodepressi o con infezioni croniche richiedono SEMPRE un antibiotico battericida.
Classificazione in base allo spettro d'azione
- in base allo spettro d'azione: I farmaci sono: - ad ampio spettro = agiscono sui batteri sia Gram+ che Gram- - spettro ristretto = agiscono su un singolo gruppo di batteri Si predilige la somministrazione di farmaci ad ampio spettro. Tra i più utilizzati è l'augmentin.
Classificazione in base alla struttura chimica
- in base alla struttura chimica: ANTIBIOTICI IDROFILI ANTIBIOTICI LIPOFILI v Beta-lattamine v Penicilline V Macrolidi v Cefalosporine v Fluorochinoloni v Carbapenemi V Tetracicline v Monobactami V Cloramfenicolo v Rifampicina / Glicopeptidi v Aminoglicosidi v Basso volume di distribuzione v Incapacità ad attraversare m. citoplasmatica V Inattivi su patogeni intracellulari V Eliminazione prevalentemente renale v Alto volume di distribuzione V Attraversamento m. citoplasmatica v Attivi su patogeni intracellulari V Eliminazione dopo metabolismoepatico
Classificazione in base al meccanismo d'azione
- in base al meccanismo d'azione: - inibitori della sintesi di parete cellulare - inibitori della funzionalità della membrana cellulare - inibitori della sintesi proteica (30S, 50S =subunità ribosomiali, tRNA) - inibitori della sintesi di acidi nucleici - inibitori di enzimi metabolici (=antimetaboliti, agiscono su enzimi di diverse vie metaboliche)
DNA gyrase Cell-wall synthesis . Penicillins · Cephalosporins Quinolones Rifampicin . Glycopeptides · Carbapenems · Monobactams DNA DNA-directed RNA polymerase + mRNA Folic acid metabolism . Sulphonamides . Trimethoprim tRNAIMet 30S 70S initiation complex T 50S Oxazolidinones Protein synthesis 50S 30S T T · Macrolides, · Aminoglycosides . Chloramphenicol · Tetracyclines . Clindamycin Antibiotic Target
Tossicità selettiva dei farmaci antibatterici
Tossicità selettiva Un buon farmaco antibatterico dovrebbe agire su un certo target del m.o. senza nuocere all'ospite (diverso dal disinfettante). =Azione mirata verso un certo target non presente dell'ospite (altrimenti gli reca danno). I farmaci agenti sulla parete hanno elevata tossicità selettiva (parete non è presente nelle cellule dell'ospite). Antibiotici e chemioterapici sfruttano quete differenze di composizione delle cellule microbiche e animali per colpire i patogeni.
Caratteri della tossicità selettiva
La tossicità selettiva si basa su alcuni caratteri che il farmaco deve avere:
- Il farmaco rivolge la sua attività verso il batterio
- Ha un SITO BERSAGLIO presente soltanto nella cellula microbica (es. parete cellulare)
- ha diversa capacità di penetrazione nella cellula eucariotica e procariotica (es. tetracicline)
- ha differente affinità per strutture funzionalmente simili (es. diversastruttura del ribosoma batterico è usata dai farmaci antibiotici per riconoscimento)
- il farmaco interagice con i meccanismi di difesa dell'ospite e non con il microbiota
Indice terapeutico
Un farmaco NON tossico per l'ospite ha un indice terapeutico favorevole Concentrazione tossica Indice terapeutico = Concentrazione terapeutica Quanto più l'indice è basso (=1), tanto più ristretto è il margine di sicurezza nel dosaggio del farmaco.
Antibiotici che agiscono sulla sintesi della parete cellulare
Antibiotici che agiscono sulla sintesi della parete cellulare: la sintesi del peptidoglicano (NAM, NAG, 5 aminoacidi) può essere divisa in 3 tappe:
- sintesi di precursori nel citoplasma
- trasporto dei precursori attraverso la membrana citoplasmatica
- inserimento dei precursori nella parete cellulare (legame tra terzo e quarto aa di due peptidoglicani diversi)
Antibiotici beta-lattamici
ANTIBIOTICI BETA-LATTAMICI (maggior parte degli antibiotici) agisce sulla terza tappa del metabolismo del peptidoglicano. Tutti i beta-lattamici hanno una struttura base in comune: anello azetidinico (amide ciclica) 1 1 HC CH ANELLO ß-LATTAMICO N - O= Gli antibiotici beta-lattamici possono essere divisi in tre categorie:
- Penicilline
- Cefalosporine
- Beta-lattamici non penicilline non cefalosporine (monobattami, carbapenemici, moxalactam, inibitori suicidi)
I monobattami sono MONOCICLICI mentre tutti gli altri sono biciclici. Penicilline e Cefalosporine sono composti BICICLICI = l'anello beta- lattamico è legato all'anello tiazolidinico (penicilline) /diidrotiazinico (cefalosporine). Acido 6 - AMINOPENICILLANICO