Carcinoma dell'endometrio: istotipi e tumori mesenchimali, Anatomia Patologica
Documento da Anatomia Patologica (de Leo) su Carcinoma Dell'endometrio. Il Pdf esplora i carcinomi dell'endometrio, focalizzandosi su istotipi specifici e tumori mesenchimali, con casi clinici e immagini istologiche per Biologia a livello universitario.
Mostra di più15 pagine
Visualizza gratis il Pdf completo
Registrati per accedere all’intero documento e trasformarlo con l’AI.
Anteprima
Carcinoma dell'Endometrio
Adenocarcinoma Endometrioide
Trattato nella lezione precedente, lezione 002 24/10/2023
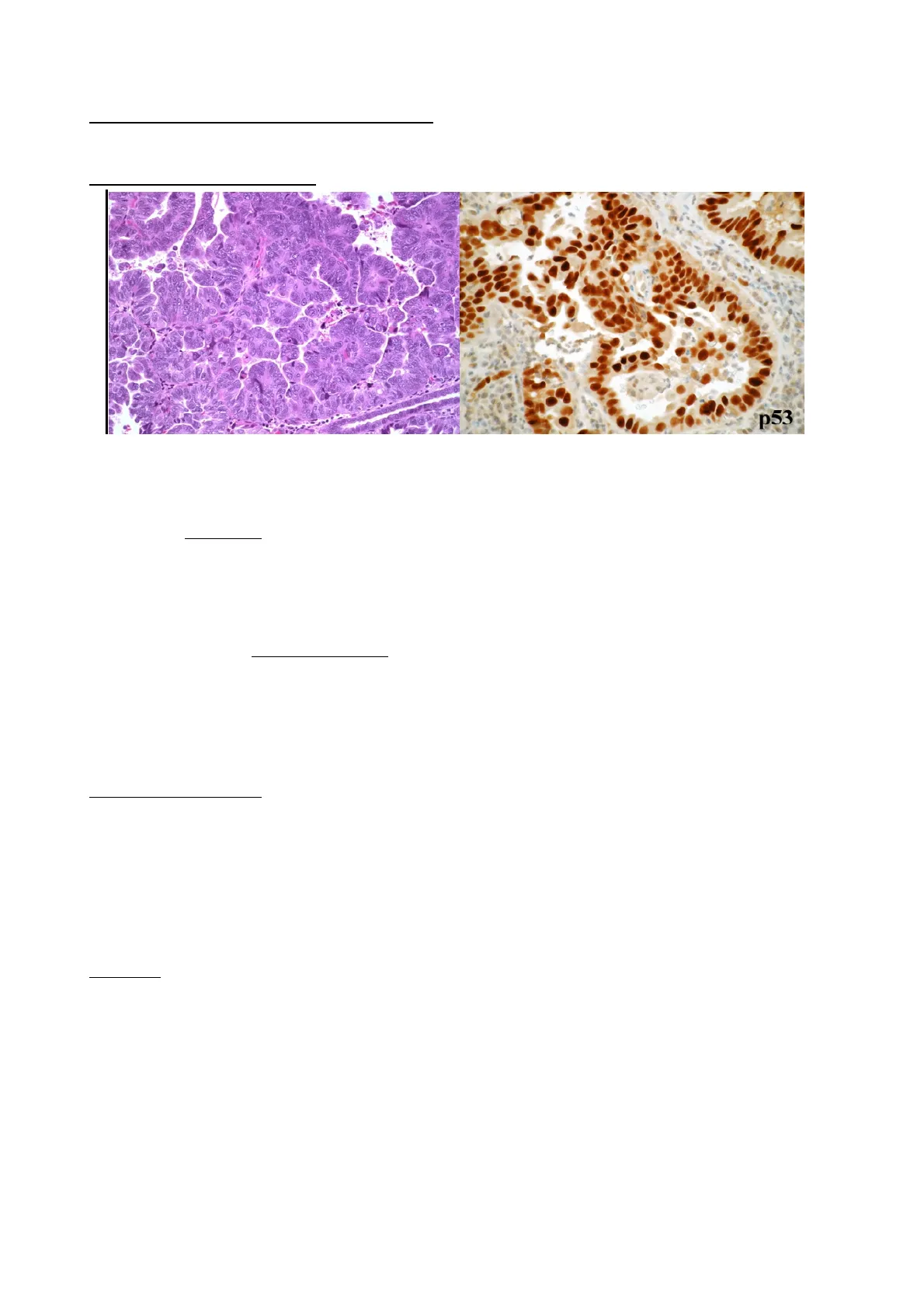
Carcinoma Sieroso
p53 Il carcinoma sieroso è il secondo istotipo di carcinoma dell'endometrio per frequenza dopo l'adenocarcinoma endometrioide. Rappresenta il 10-15% dei casi ma è responsabile del 40% dei decessi per cancro dell'endometrio, perciò è sicuramente un istotipo aggressivo. Da un punto istologico, il carcinoma sieroso non forma ghiandole a differenza dell'adenocarcinoma endometrioide, ma forma strutture a pattern papillare come vediamo nell'immagine; quindi, il carcinoma sieroso cresce in papille e micropapille. Le cellule neoplastiche sono caratterizzate da un'atipia di grado severo a causa dell'elevato pleomorfismo nucleare. Le mitosi sono numerose. Dal punto di vista immunoistochimico, il carcinoma sieroso è caratterizzato da un'alterazione dell'espressione di p53, presente nel 99% dei casi: p53 mutata può essere iperespressa o può essere null, ovvero completamente assente. Inoltre, il carcinoma sieroso dell'endometrio ricorda il carcinoma sieroso di alto grado tubo-ovarico peritoneale, che vedremo essere molto simile anche molecolarmente.
Caratteristiche Cliniche del Carcinoma Sieroso
Il carcinoma sieroso si presenta con un sanguinamento anomalo e spotting, con età di insorgenza più avanzata (post-menopausa), a differenza dell'adenocarcinoma endometrioide dove invece il sanguinamento anomalo si presenza in una pz giovane. Inoltre, se l'adenocarcinoma endometrioide è correlato all'iperestrogenismo e all'iperplasia endometriale, il carcinoma sieroso nasce in un contesto di endometrio inattivo (non "atrofia" ma inattività). Al momento della diagnosi il 40-50% dei casi non è più correlato all'utero, ma ha avuto un interessamento peritoneale e linfonodale.
Eziologia del Carcinoma Sieroso
Dal punto di vista eziologico:
- le donne più colpite dal carcinoma sieroso hanno spesso un pregresso carcinoma mammario e una pregressa esposizione al tamoxifene [utilizzato nel trattamento del carcinoma mammario positivo ai recettori estrogenici- Integrazione da dispensa].
- Non è associato all'obesità a differenza dell'adenocarcinoma endometrioide, ma è associato a mutazioni di BRCA1 e BRCA2: se storicamente tali mutazioni erano associate al carcinoma della mammella e dell'ovaio, oggi sono state correlate anche al carcinoma sieroso.
- È caratterizzato da mutazioni di P53
- Il precursore è il carcinoma sieroso intraepiteliale (SEIC).
- Dal punto di vista molecolare, il 30% dei casi di carcinoma sieroso è caratterizzato da una amplificazione di ERBB2, come per i tumori della mammella e gastroesofageo.
1 | 15Maccapani, Maccolini, Ruscelli Anatomia Patologica (De Leo) Lezione 003, 25/10/2023
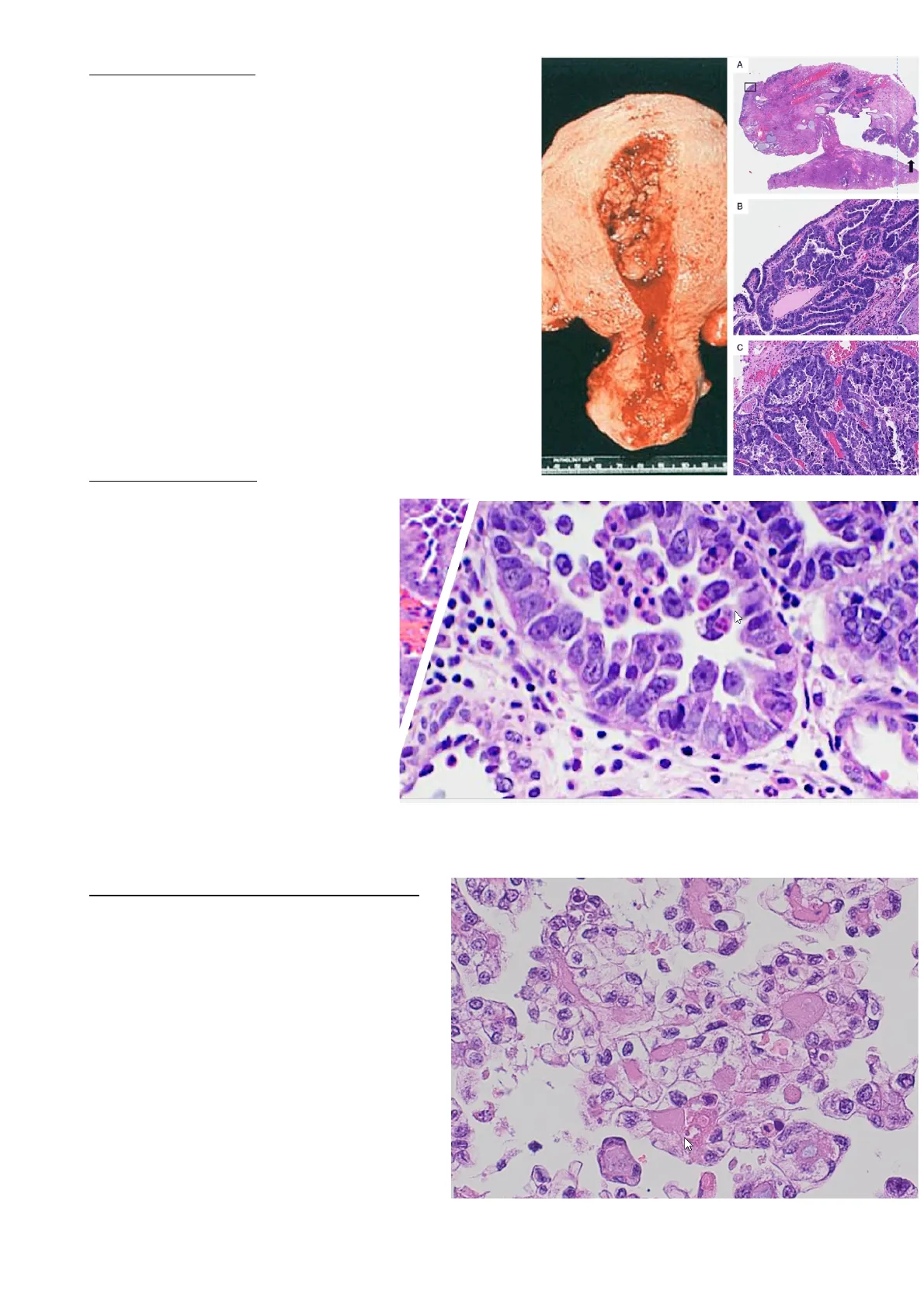
Aspetto Macroscopico del Carcinoma Sieroso
L'aspetto macroscopico è variabile, tendenzialmente si presenta come una neoformazione endometriale polipoide; a volte può insorgere nel contesto di un polipo endometriale glandulo- cistico. Nell'immagine a sinistra, si vede la formazione che affiora nella cavità endometriale, mentre nell'immagine A vediamo un polipo glandulo-cistico, che è espressione di un endometrio inattivo, con un carcinoma sieroso. A 1 B C
Aspetto Microscopico del Carcinoma Sieroso
L'endometrio è inattivo, mentre la lesione è caratterizzata da strutture ghiandolari- papillari (raramente ghiandolari e più spesso papillari) composte da:
- cellule con nucleo atipico
- nucleoli multipli
- cospicua attività mitotica
- macronucleoli
Tutte queste caratteristiche indicano, per definizione, un carcinoma ad alto grado. Nell'immagine a dx vediamo le cellule hobnail cioè a "testa di chiodo", pronte a esfoliare e diffondere nella cavità endometriale e, attraverso le tube, nel peritoneo. Quindi, la malattia ha una elevata propensione a diffondere per via peritoneale.
Carcinoma a Cellule Chiare
Il carcinoma a cellule chiare può presentarsi in molti distretti, e il più famoso è quello del rene: sono caratterizzati da cellule con citoplasma chiaro. In questo caso il citoplasma è chiaro per la presenza di glicogeno, infatti la colorazione con ematossilina-eosina lo fa vedere chiaro. Il carcinoma a cellule chiare è un istotipo definito convenzionalmente come ad alto grado, e rientra tra gli istotipi aggressivi. Può avere un'architettura variabile, in quanto può formare papille bordate da cellule cuboidali con citoplasma chiaro e nucleoli prominenti, o può avere formazioni tubulari/tubulocistiche con cellule poligonali o cuboidali. 36 Tipicamente queste cellule sono negative ai recettori per estrogeno e progesterone, elemento importante per la diagnosi differenziale con gli altri istotipi di carcinoma. 2 | 15Maccapani, Maccolini, Ruscelli Anatomia Patologica (De Leo) Lezione 003, 25/10/2023 [Integrazione da dispensa- Viene definito come un carcinoma aggressivo per la sua negatività ai recettori per gli estrogeni e progesterone che quindi lo rende insensibile alla terapia anti-ormonale, a differenza dell'adenocarcinoma endometrioide, che invece presenta spesso i recettori per gli estrogeni e progesterone oppure del carcinoma sieroso che invece può presentarne o meno.]
Carcinoma Indifferenziato o Dedifferenziato
Il carcinoma indifferenziato o dedifferenziato è un istotipo raro ma importante per la sua aggressività. Il carcinoma indifferenziato è una neoplasia epiteliale maligna senza una evidente differenziazione cellulare; infatti, le cellule hanno perso qualsiasi tipo di evidente differenziazione cellulare. Si tratta, quindi, di un carcinoma completamente indifferenziato che potrebbe ricordare un sarcoma, un melanoma, un sarcoma. Di conseguenza, è difficile da diagnosticare perché entra in diagnosi differenziale con tante altre neoplasie indifferenziate. Mentre, il carcinoma dedifferenziato è composto sia da un carcinoma indifferenziato sia da una componente differenziata da cui deriva, di solito una componente di adenocarcinoma di basso grado (grado 1 o grado 2). [integrazione da slide]
Carcinosarcoma
Oggi non è più classificato come tumore misto ma come carcinoma dell'endometrio. Il carcinosarcoma è definito come una neoplasia bifasica costituita da due componenti: una componente epiteliale che si differenzia tramite processi differenziativi epitelio-mesenchimali in una componente sarcomatosa. Quindi, si tratta di un carcinoma che si sta differenziando in un sarcoma. È una neoplasia molto aggressiva, di alto grado, e nel 45% dei casi si presenta già in uno stadio avanzato, stadio 3 o stadio 4. Anche in questo caso si è osservata una storia di associazione con l'uso di tamoxifene. È caratterizzato da strutture epiteliali che tendono a formare ghiandole, questa è la componente di carcinoma di alto grado; perciò, si presenta con cellule di carcinoma con atipia, pleomorfismo e mitosi. Mentre, le cellule sarcomatose sono a forma di fuso come quelle di un sarcoma. > Per questo motivo, parliamo di carcinosarcoma in quanto è formato da cellule di carcinoma che si trasndifferenziano in cellule sarcomatose. Figura 1. le cellule a sx sono le cellule di carcinoma, mentre le cellule a dx sono le cellule sarcomatose La maggior parte dei carcinosarcomi è caratterizzata da mutazione di TP53, anche in questo caso iperespressa o non espressa affatto, come il carcinoma sieroso.
Classificazione del Carcinoma Endometriale secondo WHO 2020
Per definizione, il carcinoma sieroso, il carcinoma a cellule chiare, il carcinoma indiferrenziato/dedifferenziato e carcinosarcoma vengono definiti come neoplasie di alto grado. Invece, l'adenocarcinoma endometrioide può essere classificato in:
- carcinoma di basso grado che include il carcinoma ben differenziato G1 e moderatamente differenziato G2;
- carcinoma di alto grado ovvero un carcinoma scarsamente differenziato G3; quindi per l'adenocarcinoma endometrioide va specificato il grado nel referto, al contrario degli altri casi che sono sempre ad alto grado.
3 | 15Maccapani, Maccolini, Ruscelli Anatomia Patologica (De Leo) Lezione 003, 25/10/2023
Infiltrazione del Miometrio
Un altro importante elemento prognostico è l'infiltrazione miometriale, più il carcinoma infiltra il miometrio, peggiore è la prognosi. Definiamo: · MO: un carcinoma intramucoso, limitato all'endometrio che non infiltra il miometrio (costituito da cellule muscolari lisce); · M1: un carcinoma endometriale che infiltrata meno del 50% dello spessore miometrio · M2: un carcinoma endometriale che infiltra più del 50% dello spessore del miometrio. Il carcinoma endometriale M2 è molto probabile che abbia già delle metastasi linfonodali, per cui in caso di M2 bisognerà asportare i linfonodi. cm 1 2 * Tuttavia, i confini tra endometrio e miometrio non sono netti, quindi la valutazione non è semplice. Questa suddivisione in base allo spessore del miometrio infiltrato è molto utile perché l'infiltrazione del miometrio è un importante fattore prognostico indipendente di metastasi linfonodali. [integrazione da dispensa]
Infiltrazione del Canale Cervicale
Si tratta di un altro fattore prognostico del carcinoma dell'endometrio: una neoplasia che infiltra il canale cervicale è una neoplasia più avanzata. Stage 2 (cervix)
Invasione Neoplastica Linfo-Vascolare
La presenza o meno di un'invasione dei vasi linfatici da parte del tumore è un parametro che può influenzare il tipo di trattamento. La presenza di emboli neoplastici all'interno dei vasi linfatici può influenzare il trattamento: bisogna valutare la presenza o assenza di lesione linfovascolare, e differenziare una lesione focale da una diffusa. Se rileviamo una diffusa infiltrazione neoplastica linfovascolare, si avrà un'indicazione al trattamento con radioterapia.
Invasione dei Linfonodi
È importante valutare anche l'interessamento linfonodale, ovviamente, la presenza di linfonodi metastatici è un fattore prognostico negativo. [alcuni autori suggeriscono almeno 10 linfonodi e i fattori prognostici negativi sono: un'estensione extracapsulare e diametro della metastasi > 2mm. - Integrazione da slide]
Stadiazione del Carcinoma Endometriale
I carcinomi del distretto ginecologico vengono stadiati secondo i criteri FIGO (International Federation of Gynecology and Obstetrics), e questa stadiazione vale anche per i carcinomi dell'endometrio. 4 | 15