Módulo I: Unidades de Cuidados Intensivos, pacientes y farmacología
Documento sobre Módulo I: las Unidades de Cuidados Intensivos. El Pdf, un material didáctico de nivel universitario, aborda la estructura de las UCI, los tipos de pacientes y los cuidados, incluyendo farmacología básica y equipamiento habitual.
Ver más31 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
MÓDULO I: LAS UNIDADES DE CUIDADOS INTENSIVOS
Tema 1: Estructura de una UCI, tipo de paciente y cuidados
Tema 2: Farmacología básica
Tema 3: Aparataje habitual
8
TEMA 1: ESTRUCTURA DE UNA UCI, TIPO DE PACIENTE Y CUIDADOS
1.1. HISTORIA DE LAS UNIDADES DE CUIDADOS INTENSIVOS
Desde la aparición de la primera Unidad de Cuidados Intensivos (UCI) en España, en la década de los sesenta, la medicina intensiva ha evolucionado tal y como la tecnología y la ciencia lo han hecho. Todo ello, ha implicado el desarrollo de conocimientos y técnicas propias, que llevan a su vez emparejado la necesidad de personal especializado.
Las UCIs están conceptualizadas como áreas multidisciplinares y multiprofesionales donde enfermería juega un gran papel en la atención continua y especializada al paciente grave, todo ello, acompañado de continuos avances en biomedicina y más precisos conocimientos de las patologías y tratamientos frecuentes en estas unidades.
En los años 60 empezaron a funcionar las primeras unidades coronarias en los Estados Unidos. En España la fundación Jiménez Díaz es la primera que advierte la necesidad de agrupar a los pacientes más graves en un área especializada atendida por médicos entrenados. Así surge la primera unidad de cuidados intensivos en Madrid, en el año 1969, y ese mismo año se constituye la unidad coronaria del Hospital Sant Pau de Barcelona; una de las primeras unidades polivalentes que empezaron a funcionar en España fue la del Hospital Universitario Virgen de la Arrixaca de Murcia en el año 1970. Entre los años 70 y 90 se abren la mayoría de las unidades de cuidados intensivos en España. Las primeras unidades de enfermos críticos fueron llevadas por especialistas en anestesia, medicina interna, y en menor medida por cardiólogos y neumólogos.
...
La necesidad de una atención específica y continuada de estos enfermos fue la causa de la especialidad de Medicina Intensiva, con un programa formativo propio. A partir de la década de los setenta, aparecieron los primeros posgraduados formados en programas específicos de Medicina Intensiva. En el año 1979 se produce el reconocimiento oficial de la especialidad y la primera generación de médicos internos y residentes (MIR) recibe su titulación en el año 1984.
2La evolución de las unidades de cuidados intensivos se centró en dos necesidades específicas: unas de ellas, la necesidad de ventilación mecánica surgida en la epidemia de poliomielitis que en esa década afectó especialmente a los países del Norte de Europa y Norteamérica y que produjeron numerosos casos de insuficiencia respiratoria aguda secundaria; y la otra, la necesidad de unidades específicas para enfermos coronarios.
Desde esa época hasta hoy en día, la medicina crítica ha tenido un desarrollo vertiginoso, en el cual, van unidos la excelente atención personalizada a los pacientes, los profundos conocimientos de la fisiopatología del paciente en estado crítico, los avances de la tecnología, de la biología molecular, de la monitorización y del manejo y tratamientos específicos que requieren este tipo de pacientes.
Al igual que la medicina intensiva lo ha hecho, enfermería, y en concreto los cuidados de enfermería han evolucionado exponencialmente.
El conocimiento de la importancia de un buen acompañamiento y cuidados en una situación crítica ha influido en la necesidad de la profesión enfermera en las unidades críticas, teniendo hoy en día una gran importancia en la recuperación del paciente crítico, siendo uno de los pilares irreemplazables de estos servicios. De esta forma, requiere una continua actualización en las últimas técnicas y cuidados empleados, así como, en farmacología y novedades técnicas.
Además de los profesionales de la salud, otro componente que ha evolucionado a lo largo de los años ha sido la familia. Aunque cuando nacieron las primeras unidades de cuidados intensivos, la familia era considerada como un componente poco relevante del entorno del paciente, actualmente se considera una parte importante de ese entorno, entendiéndose que los familiares pueden contribuir de forma significativa en la consecución de una buena evolución del proceso de enfermedad, de modo que reducir los niveles de estrés de los familiares podría incidir en una mejora de los resultados del paciente.
1.2. TIPO DE PACIENTE E INTRODUCCIÓN EN LOS CUIDADOS CRÍTICOS
La Medicina Intensiva es la rama de la Medicina que se ocupa del paciente crítico, considerado como aquel que presenta alteraciones fisiopatológicas que han alcanzado un alto nivel de severidad y que supongan una amenaza actual o potencial para su vida, pero al mismo tiempo sean susceptibles de recuperación. Por lo tanto, hay cuatro características generales que podrían agrupar al enfermo crítico:
- Enfermedad grave.
- Reversibilidad potencial de la enfermedad.
- Necesidad de asistencia y cuidados de enfermería continuos.
- Necesidad de un área específica susceptible de proporcionar cuidados.
3En las unidades de cuidados críticos se atiende a pacientes que, por su patología, corren riesgo vital, pero no por ello, todos los pacientes requieren los mismos cuidados ni se clasifican con la misma gravedad.
No obstante, todo paciente ingresado en una unidad de cuidados intensivos habitualmente necesita que le proporcionen cuidados especiales tales como ventilación asistida, monitorización continua, técnicas de hemofiltración, administración de fármacos vasoactivos, o inclusión de técnicas de oxigenación extracorpórea (ECMO).
El colegio americano de cuidados intensivos clasifica en cuatro prioridades a los enfermos críticos, en función de la necesidad de ingreso en una UCI:
Prioridad (alta) 1 Enfermos inestables con necesidad de monitorización y tratamiento intensivo que no puede aplicarse fuera de la UCI. En general incluye a enfermos con disfunción aguda de uno o más órganos (insuficiencia aguda cardiaca, respiratoria, hepática, renal ... ), o en estado de shock (politraumatismos, TCE, shock hemorrágico, séptico ... ) o aquellos sometidos recientemente a una intervención quirúrgica de alto riesgo (cirugía cardiaca ... ).
Prioridad (alta) 2 Enfermos que precisan monitorización intensiva y que potencialmente pueden requerir una intervención inmediata sólo posible en una UCI, como intubación endotraqueal, pericardiocentesis, drenaje pleural ... (por ejemplo, pacientes que han sufrido un infarto de miocardio, pacientes con alteraciones neuromusculares agudas como Guillain Barré, botulismo ... ).
Prioridad (media) 3 Enfermos con capacidad de recuperación reducida por su enfermedad de base. Son pacientes en los que se puede establecer un tratamiento intensivo hasta un determinado límite. Se trata por ejemplo de pacientes con una neoplasia maligna con metástasis que desarrollan un shock séptico. En estos casos la decisión de ingresar o no en UCI se tomará de manera individualizada, teniendo en cuenta el pronóstico vital del enfermo a medio plazo (pacientes con determinados cánceres con enfermedad 4metastásica pueden sobrevivir varios años con tratamiento oncológico si superan el proceso agudo que les afecta y por lo tanto se beneficiarían de ingreso en UCI, mientras que otros tienen una esperanza de supervivencia de escasos meses con muy mala calidad de vida e ingresarlos supondría encarnizamiento). En este tipo de pacientes es necesario tomar la decisión de manera consensuada con el paciente, con sus familiares y con otros médicos implicados en su asistencia.
4 Prioridad (baja) Enfermos sin indicación de ingreso en UCI y que sólo han de ser admitidos de forma individual y por alguna otra razón que rodee al caso. En este grupo quedarían clasificados aquellos pacientes con cuadros de gravedad moderada con escasas probabilidades de requerir una intervención inmediata (por ejemplo, una cetoacidosis diabética o una insuficiencia cardiaca leves) y aquellos en situación terminal, irreversibles y en situación de muerte inminente.
Según la OMS la calidad de la atención sanitaria consiste en "asegurar que cada paciente reciba el conjunto de servicios diagnósticos y terapéuticos más adecuados para conseguir una atención sanitaria óptima, teniendo en cuenta todos los factores y conocimientos del paciente y del servicio médico, y lograr, así, el mejor resultado con el mínimo riesgo de efectos iatrogénicos y la máxima satisfacción del paciente por el proceso".
1.3. Ubicación y estructura de una habitación
La localización de la UCI dentro del hospital, debe ser un área protegida del flujo de circulación habitual de los pacientes, visitas y personal de los demás servicios. Además, deben estar situadas en lugares estratégicos dentro del centro hospitalario.
Por normal general, se podría decir, que deben estar situadas cerca del bloque quirúrgico, del servicio de urgencias, del servicio de diagnóstico por imagen y del laboratorio; de esta forma cualquier paciente inestable recibiría atención rápida y accesible.
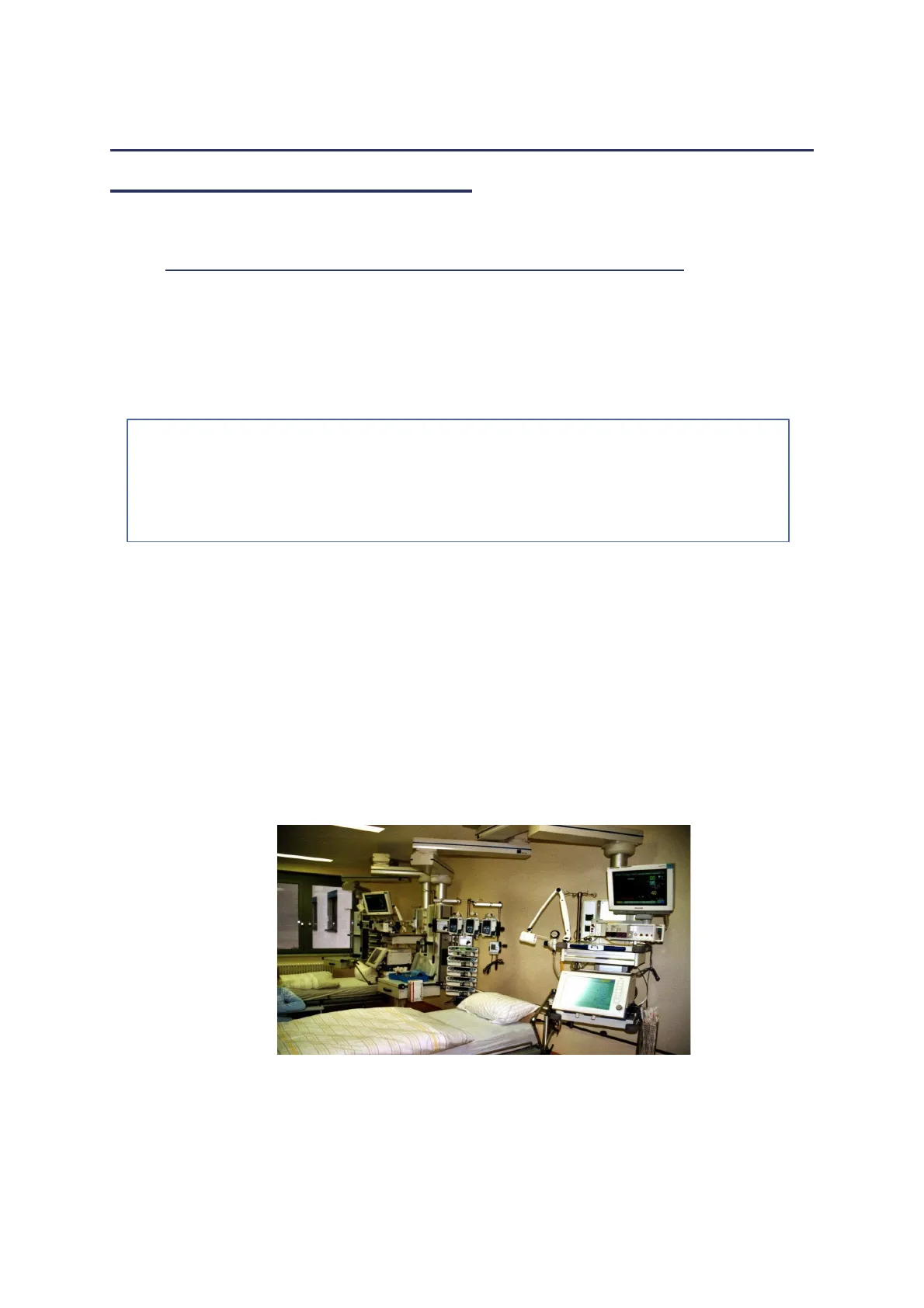
Las habitaciones de los pacientes, también llamados boxes, pueden ser individuales o espacios abiertos con varios puestos, tendiendo a las individuales en las UCIs más modernas. Los boxes deben respetar la intimidad y privacidad de los pacientes, pero así mismo, deben permitir una visualización constante del aparataje por parte de enfermería, con objeto de un estricto control y vigilancia. La habitación deberá estar equipada de forma básica para la recepción de cualquier paciente, y completarse en función de la patología.
5Por lo general debería haber el siguiente material:
- Monitor, con cable para ECG, pulsioxímetro y canal de PANI.
- Respirador revisado.
- Bombas de perfusión (3-4).
- Toma de oxígeno, de vacío y de aire.
- Sistema de aspiración.
- Bomba de insuflación con toma de oxígeno (Ambú).
- Fonendoscopio.
- Armario con todo tipo de material necesario (vías, sondajes, glucemias, gasas, material respiratorio, sueros, equipos para administración de sueroterapia ... ).
Además, cercano al control de - Carro de paradas revisado y cerrado. enfermería deberemos de encontrar el siguiente material de urgencia:
- Desfibrilador externo.
- Monitor cardiaco portátil y respirador portátil.
- Botella de oxígeno.
- Mochila con material para transportar al paciente fuera del servicio.
En el mismo servicio, pero no como - Máquina de rayos portátil. uso de una urgencia, deberá haber el siguiente aparataje:
- Sistema de medición de presión intracraneal.
- Sistema Pico Swanz-ganz.
- Broncoscopio.
- Máquina de hemofiltración.
- Monitor central en el control de enfermería, con todas las alarmas activadas.
- Ecógrafo.
Debido a que los pacientes críticos permanecen 24 horas en la habitación es de vital importancia que estén al tanto del momento del día en el que se encuentran (día, noche).
6