Hemorragia subaracnoidea, aneurismas y malformaciones arteriovenosas
Diapositivas de Fc Vi Neurocirugía sobre hemorragia subaracnoidea, aneurismas y malformaciones arteriovenosas. El Pdf detalla la etiología, diagnóstico y tratamiento de estas condiciones, incluyendo clasificaciones clínicas y radiológicas. Contiene imágenes médicas y esquemas explicativos para facilitar la comprensión en el ámbito universitario.
Ver más8 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
FC VI Neurocirugía
María García Pérez, Lorena Luque García, Ana Montiel Rey Tema 3. Hemorragia subaracnoidea. Aneurismas y malformaciones arteriovenosas. Hemorragias intraparenquimatosas: indicación quirúrgica.
Tipos de hemorragias cerebrales
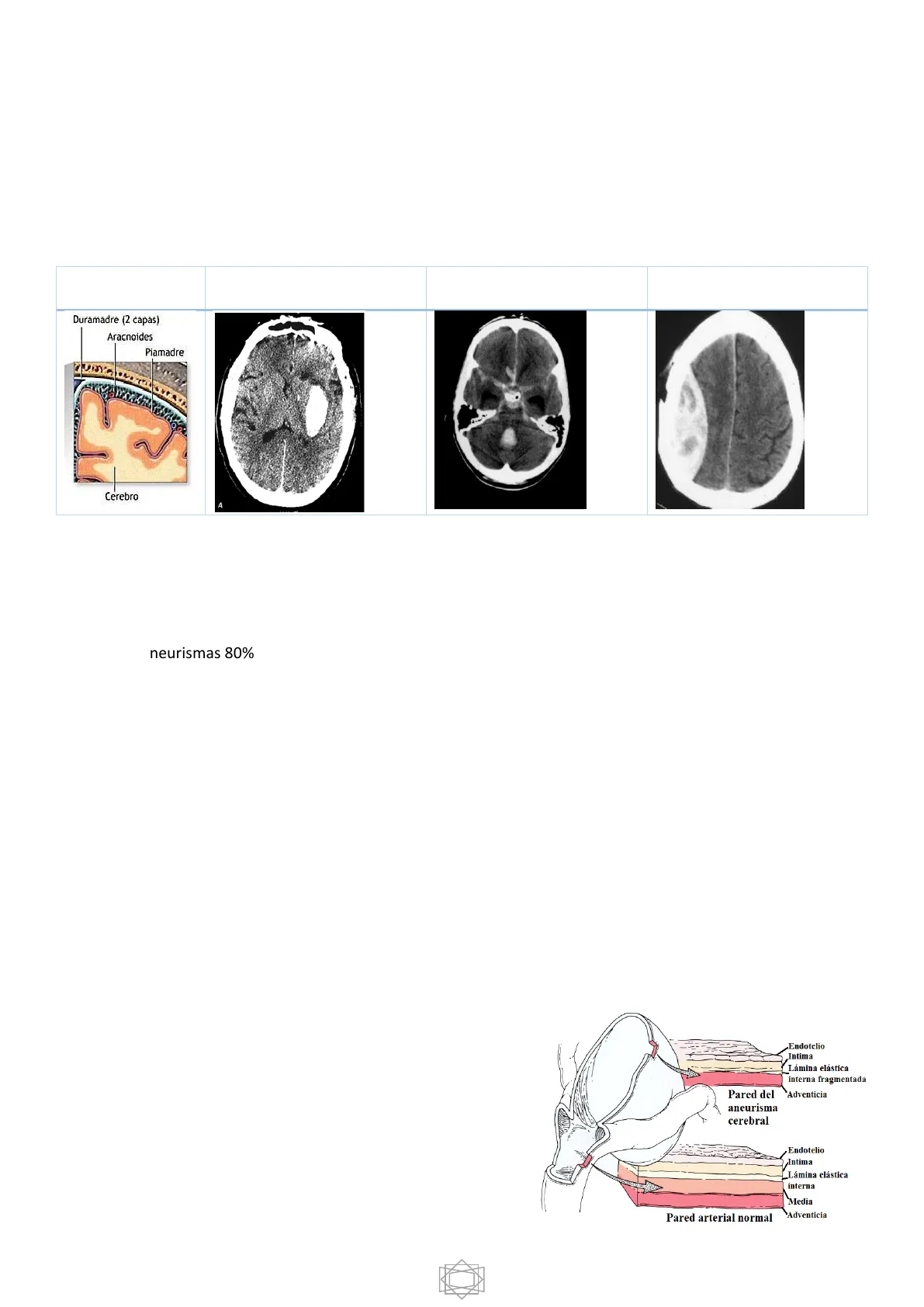
Hemorragia intraparenquimatosa Duramadre (2 capas) Aracnoides Piamadre Cerebro A Hemorragia subaracnoidea Hemorragia subdural/epidural
Hemorragia subaracnoidea
Etiología de la hemorragia subaracnoidea
- Traumáticas
- Espontáneas
- Aneurismas 80%
- MAV 5%
- Miscelánea: vasculitis, alteraciones de la coagulación, cocaína, idiopática
Aneurismas
Incidencia y pronóstico de aneurismas
- Incidencia 8/100.000
- Pronóstico: (1/3 de cada)
- mortalidad 30% (1/2 prehospitalario, los pacientes no llegan al hospital)
- discapacidad 30%
- reincorporación actividad previa 30%
Etiología de aneurismas
- 5% de series de autopsia.
- Congénita (medial gap)
- Hipertensiva
- Otras
Etiopatogenia de aneurismas
La pared arterial normal está formada por endotelio, íntima, lamina elástica interna y externa y una media. En los aneurismas medial GAP, lo que pasa es que no tenemos media. Este medial GAP siempre va a aparecer en las bifurcaciones arteriales.
Endotelio Intima Lámina elástica interna fragmentada Adventicia Pared del aneurisma cerebral Endotelio Intima Lámina elástica interna Media Pared arterial normal Adventicia 1FC VI Neurocirugía María García Pérez, Lorena Luque García, Ana Montiel Rey
Esto sólo no explica la etiología de los aneurismas, porque las bifurcaciones existen en toda la anatomía corporal, no sólo en el cerebro. De este modo se plantea que haya características en el cerebro, como factores hemodinámicos (la cantidad del flujo cerebral que llega al cerebro es mayor) que se relacionan con la hipertensión. Como siempre, también habrá una serie de factores genéticos o hereditarios.
a b medial gap C d perimeter distance tunica media width readings apex tunica media origin T lateral angle lateral angle + intimal buildup adventitia flow flow
Clínica de aneurismas
- Cefalea brusca ("la peor de mi vida") muy severo, estos pacientes van a venir a urgencias por este dolor, lo que plantea un diagnóstico diferencial con una cefalea de otra etiología
- Rigidez nucal (signos de meningismo), vómitos, pérdida de consciencia
Diagnóstico de aneurismas
- TAC craneal sin contraste (sensibilidad 95%): en ocasiones no se ve porque el aneurisma se acaba de producir
o porque ya ha pasado más tiempo. En esos casos tenemos que hacer una punción lumbar (5%).
- Punción lumbar: si se debe a una hemorragia subaracnoidea al realizarla nunca va a ser todo sangre (si lo es, es que al pinchar hemos cogido una arteria). Para diferenciarlo habría que centrifugarlo para ver la separación entre el LCR y la sangre. Antes lo que se hacía era mirar la PL del tercer tubo (si se debía a PL traumática, está ya estaría menos teñida de sangre)
- Angio TAC (opcional): esto sería lo ideal, puesto que no es invasivo y nos permite diagnosticar aneurismas y MAV muy facilmente.
- Arteriografía cerebral (positivo en 85%, es decir, se nos escapa el 15%): esto es lo que se realizaba clásicamente, es el GOLD ESTÁNDAR, antes los neurocirujanos lo preferían.
Clasificaciones de aneurismas
Grados de Hunt y Hess
Es una clasificación muy sensible y útil, existen clasificaciones más modernas, pero esta es muy fácil de aplicar. El problema se plantea muchas veces entre el grado 3 y 4 porque diferenciar somnolencia- estupor es complicado. La clasificación de la Word-Federation incluye el Glasgow, que ayuda a establecer esta diferenciación. Así, el Grado 2 tendría un GCS 15, el Grado 3 tendría un GCS 14-13 y el Grado 4 tendría un GCS 13-8.
- GRADO 1: asintomático o leve cefalea-rigidez
- GRADO 2: cefalea moderada-grave, parálisis par (en aneurismas de la comunicante posterior, te da midriasis en ese par).
- GRADO 3: somnolencia o confusión, déficit focal
- GRADO 4: estupor, hemiparesia moderada o grave.
- GRADO 5: coma, rigidez descerebración
Grados de Fisher
- Grado 1: Sin sangre visible
- Grado 2: capas de < 1mm de grosor.
- Grado 3: capas de > 1mm
- Grado 4: con hematoma intra-parenquimatoso o sangre intraventricular
2 Imagen explicativa de fisiopatología -1FC VI Neurocirugía María García Pérez, Lorena Luque García, Ana Montiel Rey
Tratamiento de aneurismas
Tratamiento inicial
- Medicación:
- Analgésicos y antieméticos
- Nimodipino (prevención del vasoespasmo)
- Hipotensores (sistólica 120-140): no hay que dejar al paciente en hipotensión porque entonces se puede producir vasoespasmo
- ¿ Antiepilépticos? Es muy discutido porque generalmente no se suelen producir crisis epilépticas. El problema es que si un paciente tiene una crisis epileptica es muy probable que se muera. Ahora mismo el fármaco de elección sería levetiracetam (que tiene muchos menos efectos secundarios que los que se usaban antes, como la fenitoína, que daba reacciones alérgicas.
- Laxantes
- Reposo en cama, medias compresión
- Vigilancia neurológica / h
- Valorar ingreso UCI
Tratamiento definitivo
Es muy importante que el paciente esté operado en los tres primeros días (primera semana) porque es cuando más riesgo tiene de tener un resangrado, y esta segunda hemorragia suele ser peor que la primera. Gran parte de los problemas de morbilidad que tenemos no es el resangrado, sino por el vasoespasmo (porque si el paciente resangra lo más probable es que se muera, no que quede con secuelas). De este modo hay que operarle por el riesgo de resangrado y el vasoespasmo (que te impide darle al paciente más hipotensores, etc. porque estos empeoran el vasoespasmo).
Tratamiento quirúrgico de aneurismas
El tratamiento del aneurisma se produce con craneotomía y clipaje. Básicamente, primero tenemos que localizar el cuello del aneurisma, que es lo que tenemos que cerrar. El aneurisma se romperá por el fondo, pero no es necesario exponerlo. Una vez localizamos el cuello del aneurisma, colocamos un clip a su alrededor para asegurar el aneurisma.
Clipping Treatment for Cerebral Aneurysm Surgical Clip Ruptured Aneurysm Artery Aneurisma Clipaje 1 Clipaje 2 clipado
Tratamiento endovascular de aneurismas
Consiste en realizar una embolización con coils, introducimos un microcateter y nos introducimos en el microaneurisma. Una vez estamos dentro, se libera una descarga eléctrica que lo coagula y lo deja colocado.
El problema de las embolizaciones es que en ocasiones hay que repetir las arteriografías porque hasta en un 70-75% de las veces se recanaliza el aneurisma y el paciente va a necesitar una reintervención.
3FC VI Neurocirugía María García Pérez, Lorena Luque García, Ana Montiel Rey
ARRA,MARIA FRANCISCA, IL dexGetafeZACION IOLIZACION DE ANEURISMA INTRACRANEA (UN)
¿Clips o coils?
Se realizó un estudio en casi 10.000 pacientes (International SAH Aneurysm Trial, ISAT, estudo prospectivo y multicéntrico) que cambió la forma de enfocar el tratamiento. El estudio dijo que el riesgo de morbi-mortalidad es un 7% menor en el grupo tratado por vía endovascular frente al tratado quirúrgicamente (31% vs. 24%). Esto no es algo muy significativo, pero se tiene que tener en cuenta.
Sobre todo, los americanos se quejan de inconsistencias metodológicas porque el estudio fue multicéntrico, pero no incluyo muchos pacientes de EEUU (canadienses y europeos, sobre todo).
Existe más controversia en los casos de aneurisma en la ACM, porque suelen tener un cuello muy ancho, y por lo tanto es muy fácil que se recanalicen en el medio-largo plazo. Por este motivo, clásicamente estos aneurismas se tratan quirúrgicamente con clips. Por otro lado, el realizarle un nuevo tratamiento endovascular al paciente no es muy complicado, lo que fundamenta la controversia.
ARRA,MARIA FRANCISCA, CAUD 37 FD 15 cm H. Univers 3.00 10 "EMBOLIZACION DE ANEURISMA GIGANTE Od En esta imagen vemos el mismo aneurisma que en el caso anterior, que se renacanalizó porque tenía un cuello muy ancho.
En la imagen vemos un aneurisma embolizado mediante un coil. Este mismo aneurisma aparecerá posteriormente porque se habrá recanalizado.
Malformaciones cerebrovasculares
- Malformación arteriovenosa (MAV)
- Angioma cavernoso (cavernoma)
- Angioma venoso
- Teleangiectasia capilar.
- Fistulas arteriovenosas durales
No repercusión quirúrgica
Malformación arterio-venosa (MAV)
- Colección anormal de vasos sanguíneos.
- Arterias y venas sin lecho capilar interpuesto, sin parenquima, existe una comunicación directa entre arterias y venas.
- Son lesiones CONGÉNITAS (mav/aneurisma 1/5)
Normal Capillary Bed Arteriovnous Malformation 4
Clínica de MAV
- HEMORRAGIA (50%)
- EPILEPSIA.
- EFECTO DE MASA (¿robo?): muy rara vez lo producen si son masas muy grandes, produciendo isquemia en el lado contralateral (efecto de robo).
- ASINTOMÁTICAS
Hemorragia en las MAV
- Aparece en pacientes más jóvenes.
- Es menos grave (10% mortalidad,30%morbilidad)
- Rara vez vemos vasoespasmo (debido a la localización)
- Localización: Intraparenquimatosa (80%)
- Más frecuente en MAV pequeñas (mayor presión intraarterial)
- Riesgo de sangrado 3% anual
Diagnóstico de MAV
- TAC CRANEAL: siempre hay que realizarlo con contraste
- RM craneal: no es necesario el contraste
- ARTERIOGRAFÍA: en este caso también es el GOLD ESTÁNDAR, hay que
realizarlo para poder ver bien sus componentes.
- Nido
- Arterias nutricias (número, aneurismas)
- Venas de drenaje
La malformación es únicamente el nido de malformación, la dilatación de las arterias y las venas de drenaje son consecuencias de la alteración y cuando eliminemos el nido se solucionarán.
Fig.2 TAC de cráneo contrastada: Reforzamiento en forma de cordones de la lesión malformativa.
L 0 F 91 C # 3/ FRM 11/ En esta imagen vemos una arteriografía, en la que se ve una MAV muy grande a nivel de la ACM.
Tratamiento de las MAVs
- Quirúrgico
- Radiocirugía (linal o gamma-unit)
- Endovascular
Ninguna malformación va a ser únicamente quirúrgica, generalmente vamos a tener que utilizar las tres formas de tratamiento que tenemos.
5FC VI Neurocirugía María García Pérez, Lorena Luque García, Ana Montiel Rey
Tratamiento quirúrgico de MAV
Existe una clasificación de Spetzler-Martin que anticipa el grado de dificultad que va a tener la operación. Va del 0 al 5, siendo el peor el 5. Se basa en el tamaño, en la zona elocuente (cerca del área de Broca, área de Wernicke, lóbulo frontal, etc.) y en las venas de drenaje. Esta clasificación no hay que saberla de memoria.
Pros Contras Elimina el riesgo de sangrado definitivamente Invasivo, riesgo quirúrgico (complicaciones postoperatorias, breakthrough *... ) *Breakthrough: cuando quitas el aneurisma, esa zona del cerebro todavía sigue recibiendo mucho flujo. De este modo, se puede producir un edema cerebral posterior.
Grado de Spetzler-Martin en MAV Spetzler RF, Martin NA: A proposed grading system for arteriovenous malformations. J Neurosurg, 65:476483, 1986.
Grados Puntos Tamaño Pequeña (< 3 cm) 1 Mediana (3-6 cm) 2 Grande (> 6 cm) 3 Elocuencia No elocuente 0 Elocuente 1 Drenaje Venoso Superficial 0 Profundo 1
Habrá que extirpar la malformación procurando preservar la corteza cerebral. Además, tendremos que ir cortando el riego de las arterias nutricias sin coagular la vena de drenaje, porque si lo hacemos se comenzará a llenar de sangre y podrá llegar a incluso explotar.
En esta imagen vemos: - Arriba/izda: seguimiento £ radiológico durante la cirugía - Arriba/dcha: la MAV al realizar la craneotomía, antes de intervenirla - Abajo/izda: procedimiento suturando las arterias nutricias quirúrgico, - Abajo/dcha: MAV ya extirpada
Radiocirugía estereotáxica
Consiste en emitir una serie de dosis de radioterapia mínimas desde muchos puntos que confluyan en la zona de MAV, de tal forma que en esa zona recibimos una dosis de radioterapia que produzca su cierre en un año-año y medio.
En este caso, es imposible que se produzca el efecto breakthrough.
Pros No invasivo, ambulatoriamente, reducción gradual del flujo Contra No inmediato (tarda 1-3 años), limitado a lesiones pequeñas (<3cm)
Radiocirugía con Cuchillo Gamma Rayos Gamma Fuera de Foco Casco Máquina de Rayos Gamma Cerebro Lesión Cerebral Marco para Cabeza Rayos Gamma en Foco 6 CM 1 2 Mejora el control de crisis (si el paciente tiene crisis epilépticas, puede disminuir su aparición)