Planificación familiar: objeción de conciencia y métodos anticonceptivos
Documento de Universidad sobre Planificación familiar. El Pdf detalla la objeción de conciencia en enfermería y los métodos anticonceptivos, incluyendo naturales, de barrera y hormonales, con sus mecanismos y contraindicaciones. Es un recurso ýtil para la Educación sexual.
Ver más9 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Objeción de conciencia
Objeción de conciencia para el personal de enfermería.
"Que mediante el presente escrito, vengo a comunicar al Colegio mi condición de OBJETOR/A DE CONCIENCIA a participar como profesional de la Enfermería, en aquellos actos sanitarios que sean necesarios, condicionantes o concluyentes para realización de las técnicas de asistencia a la reproducción humana, la esterilización, y la interrupción voluntaria del embarazo, a los efectos precedentes".
Planificación familiar
Se debe valorar. Eficacia: seguridad y fiabilidad del método. Índice de Pearl: divide el nº de embarazos no planificados entre 100 mujeres que usan métodos anticonceptivos en 1 año.
Tipos de eficacia
Existen dos tipos de eficacia:
- Eficacia real o afectividad: Uso real o típico. Fallos humanos en su utilización.
- Eficacia teórica: Uso perfecto del método.
Inocuidad: Ausencia de riesgo o de efectos secundarios.
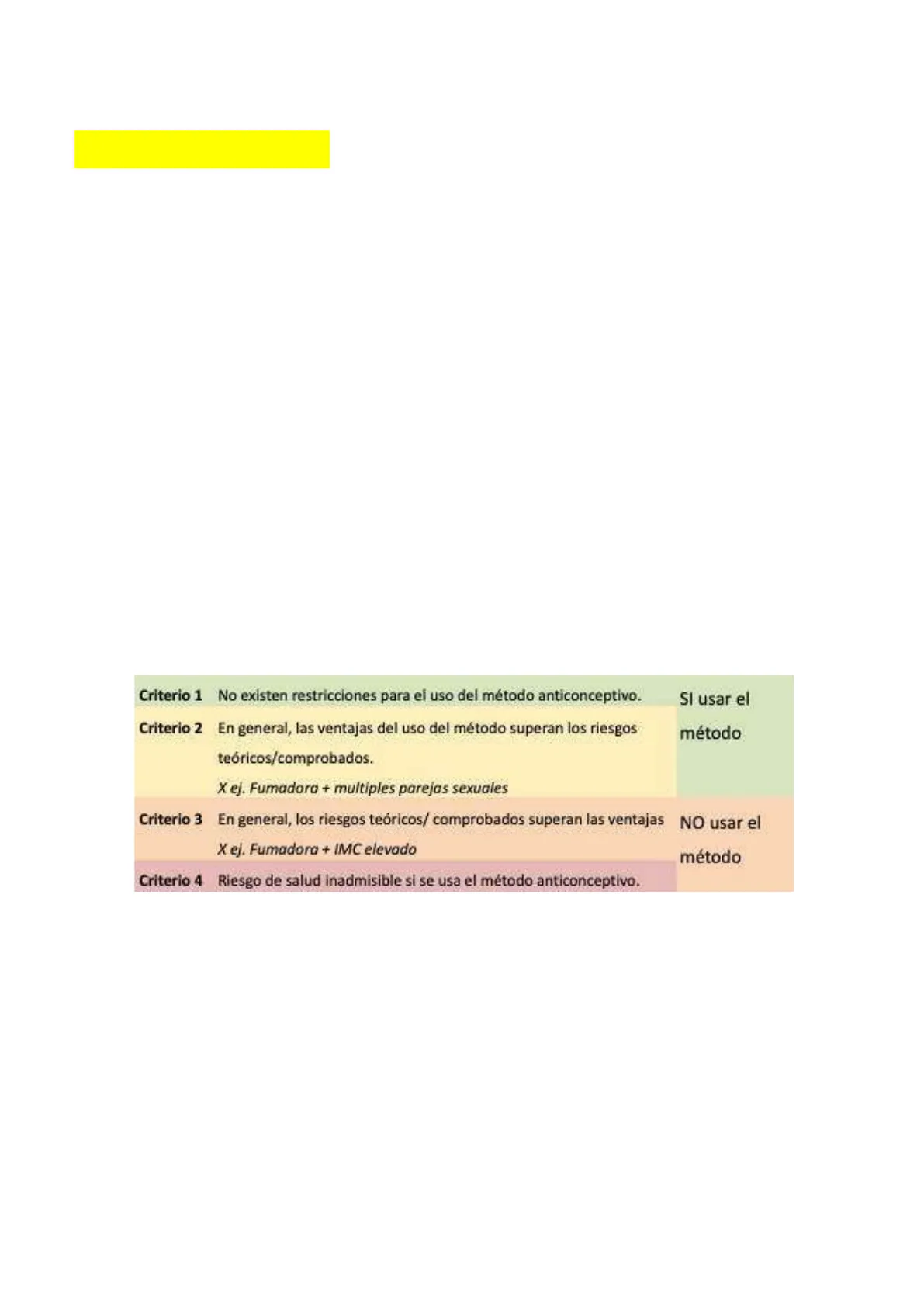
Criterios de uso de métodos anticonceptivos
Criterio 1 No existen restricciones para el uso del método anticonceptivo. SI usar el Criterio 2 En general, las ventajas del uso del método superan los riesgos método teóricos/comprobados. X ej. Fumadora + multiples parejas sexuales Criterio 3 En general, los riesgos teóricos/ comprobados superan las ventajas NO usar el X ej. Fumadora + IMC elevado método Criterio 4 Riesgo de salud inadmisible si se usa el método anticonceptivo. *no necesario saberse la tabla *
Reversibilidad: recuperación de la función reproductiva al interrumpir el método Complejidad de uso: Conocimientos necesarios para utilizar el método Relación con el coito: Momento de la aplicación del metodo. Precio y disponibilidad.
Mecanismos de acción de anticonceptivos
Los diferentes tipos de anticonceptivos pueden actuar durante la: Ovulación, fecundación e implantación.
- Ovulación (anaovulatorio): Alteran el desarrollo normal del folículo ovárico e impiden la ovulacion. Ejemplo: Métodos hormonales
- Fecundación Impide o dificulta la unión óvulo- espermatozoide. Ejemplo: Métodos de barrera.
- Implantación (anti-implantación): Altera el desarrollo del endometrio y crea un medio inadecuado para la implantación del blastocisto. Ejemplo: DIU.
Métodos naturales
Objetivo: Identificar la ventana ovulatoria = Período de máxima fertilidad.
Ogino 3 Knaus
Coges tu periodo más corto y le restas 18, coges tu periodo más largo y le restas 11. Lo que te salga entre el 8 y el día 20, es el día fértil para mi.
Temperatura basal
To corporal es más baja en la 1ª fase del ciclo y más alta en la segunda fase y hasta 3 días antes del inicio del nuevo ciclo. 24-48h después de la ovulación, aumenta la temperatura por efecto de la protesterona (0.2 a 0.5ºC). Temperatura más baja durante el pico de LH. Período infértil, la noche del tercer día de hipertermia hasta la menstruación. 3 días de hipertermia hasta menstruación es período infértil
Educación sanitaria sobre temperatura
Educación sanitaria:
- Tomar la temperatura cada mañana, antes de iniciar cualquier tipo de acividad, durante 3 minutos
- Lugar: boca, vagina o recto. Siempre en el mismo lugar y termómetro
- Iniciar el 1r día del ciclo
- Factores que aumentan la temperatura: Insomnio, estrés, resfriado, etc.
Billings
Observación de los cambios que se producen en el moco cervical a lo largo del ciclo por efecto de Eg y Pg.
- Menstruación
- Fase infértil o pre-ovulatoria: Flujo seco - pegajoso - cremoso
- Fase fértil (moco S): Flujo abundante, filante y transparente - en presencia de Eg.
- Fase infértil o post-ovulatoria (Moco G): Flujo seco, denso, grueso. En presencia de Pg no permite el paso de espermatozoides. Antimicrobiano.
Sintotérmico
Unión del método de la temperatura + moco cervical + posición del cuello uterino (tacto digital). Eficacia del 99%.
Mecanismo de lactancia y amenorrea (MELA)
- Aumenta la secreción de Oxitocina y Prolactina
- Inhibe la secreción de GnRH
Educación sanitaria sobre MELA
Educación sanitaria
- Lactancia materna exclusiva o mínimo cada 3 - 4 horas. Importante las tomas nocturnas
- Duración: Primeros 6 meses
- Prolactina elevada y constante = supresión de función ovárica
- Disminución de estrógenos: Sequedad vaginal
- No hay abstinencia o fase fértil
Métodos barrera
Preservativo masculino
Ventajas: Disponibilidad, no efectos secundarios, protección contra la mayoría de ITS. Desventajas: Pérdida de espontaneidad, reacciones alérgicas al látex.
Educación sanitaria del preservativo masculino
Educación sanitaria
- 1 preservativo en cada coito.
- Fecha de caducidad.
- Colocar antes de cualquier contacto genital, con pene erecto.
- No aire en el extremo.
- Lubricantes sólo derivados del agua, no oleosos.
- Retirar inmediatamente después de la eyaculación.
- Tamaño adecuado.
Preservativo femenino
Ventajas: Disponibilidad, no efectos secundarios, protección contra la mayoría de ITS, uso desde 8h antes de las RS. Inconvenientes: Precio 1,80 por 1 preservativo, ruido, incomodidad.
Educación sanitaria del preservativo femenino
Educación sanitaria
- 1 preservativo en cada coito.
- Fecha de caducidad.
- Colocar hasta 8 horas antes de las RS.
- NO usar preservativo masculino + femenino juntos.
- Lubricantes sólo derivados del agua, no oleosos.
- No necesario retirar inmediatamente después de la eyaculación.
Diafragma
Cúpula de látex que recubre el cuello del útero. Existen diferentes medidas según el tamaño del cuello del útero. Revisar el tamaño cada 2 años. Ventajas: No efectos secundarios Inconvenientes: Aprendizaje y habilidad, no protección contra ITS, contraindicado en prolapso de útero, cistocele o rectocele, fístulas vaginales o desgarros perineales importantes.
Educación sanitaria del diafragma
Educación sanitaria
- Colocar hasta 6h antes del coito con espermicida
- Si han pasado >2h de su colocación, administrar dosis de espermicida
- Mantener 6 - 8h después del coito
- Retirar y lavar con agua y jabón
Esponja de colágeno
Espuma de poliuretano, tiene forma de disco cilíndrico, impregnada con espermicida. Se coloca en la vagina con aplicador. Ventajas: no efectos secundarios, sin receta ni ajustes, protección durante 24h. Inconvenientes: Alergias al poliuretano, 12/100 serán embarazos.
Educación sanitaria de la esponja de colágeno
Educación sanitaria
- Al sacarla del paquete, mojarla con 2 cucharaditas de agua para activar el espermicida
- Insertar con aplicador
- Se puede aplicar hasta las 24h antes de las RS
- Dejarlo inserido 6-24h post-coito
Métodos hormonales
Pastillas
Pueden ser dos tipos principalmente.
- Eg + Pg: ACO combinadas, parches, anillo vaginal
- Pg: Implante inyectable, DIU hormonal.
Píldora de progestágenos
- Endometrio: inactivo. No implantación.
- Moco cervical: mas viscoso, hostil al paso de los espermatozoides.
- Trompa: Disminuye la motilidad y secreción.
Píldora ACO combinada
(estrógenos y progesterona = Anovulatoria). Moco cervical y uretral: hostil a esperma.
- 99% eficaz Estrógenos
- Inhiben la ovulación por supresión de las hormonas GnRH; FSH y LH.
- No pico de FSH o LH, no secreción de estrógenos y progesterona.
- Detiene el crecimiento del folículo.
Contraindicaciones de riesgo alto
Contraindicaciones RIESGO ALTO
- Antecedentes de enfermedad tromboembólica [Eg y Pg pueden aumentar actividad coagulación y agregación plaquetaria].
- HTA
- Diabetes con afectación vascular
- Enfermedad vascular cerebral.
- Cardiopatías.
- Hepatopatías agudas o crónicas.
- Hiperlipidemias.
- Embarazo confirmado o sospecha
- Neoplasias estrógeno dependientes
- Edad > 40 años.
Contraindicaciones de riesgo medio
Contraindicaciones RIESGO MEDIO
" Edad>35años
- Obesidad IMC superior a 30
- Tabaquismo > 15c/días
- Sindrome varicoso
- Cefalea - migraña con aura.
- Trastornos psiquiátricos.
- Epilepsia
- Otosclerosis
- Nefropatías
- Miomas uterinos *SABER LAS QUE ESTÁN EN NEGRITA PARA EXAMEN*
Ventajas e inconvenientes de Ep + Pg
Ep + Pg Ventajas: regulación del ciclo, disminuye dismenorrea, tensión premenstrual, hipermenorrea. Inconvenientes: posibles efectos secundarios, control de peso y TA.
Tipos de métodos hormonales Ep + Pg
Métodos hormonales Ep + Pg: Tipos
Pauta única
Pauta única: Eg + Pg Inicio: Primer día del ciclo. Toma: diaria, con descanso de 7 días. Patrón de sangrado regular. Precio: 4 a 20 euros.
Pauta doble
Pauta doble Pauta 1. Estrógenos (estinilestradiol 0,03 mg) + Progesterona (levonogestrel 0,15mg); Pauta 2 o descanso; Estrógenos (etinilestradiol 0,01 mg) Inicio: Primer día del ciclo. Toma: diaria, con descanso pasados 3 meses. Patrón de sangrado regular (4 reglas/año) Precio: 20 euros.
Métodos hormonales Pg
Métodos hormonales Pg 13% Serán gestaciones, engrosa la mucosa del cuello uterino. Prohibido en: Enfermedad hepática o crónica, tumor hepático. Recomendado en: Lactancia materna. Si diéramos Eg, estos disminuirían la concentración del Prolactina. Ventajas: seguridad, disminuye dismenorrea tensión premenstrual, hipermenorrea. Inconveniente: Ciclos no regulares, control de peso y TA, disminución de la libido, cefalea, acné, depresión, náuseas, no hay periodo de descanso.
PROGESTERONA (Desogestrel 0,075mg)
PROGESTERONA (Desogestrel 0,075mg) Inicio: Primer día del ciclo + 7 días con preservativo Toma: diaria (a la misma hora), sin descanso durante 3 semanas. Descanso 7 días de menstruación. Patrón sangrado: ciclo irregular. Precio: 4 euros. Vómitos/diarrea: eficacia disminuye
Olvido de pastillas
Olvido < 12 horas: tomar pastillas olvidadas y continuar. > 12 horas: tomar pastillas olvidadas + preservativo 7 días. > 2 o más comprimidos: según fase del ciclo.
Parches (Evra)
Parches (Evra) ESTRÓGENOS (600mcg etinilestradiol) + PROGESTERONA (6mg norelgestromina)
- INICIO: Primer día del ciclo + 7 días con preservativo.
" 3 semanas + 1 de descanso: nuevo parche cada 7 días.
"
- Patron de sangrado: ciclo regular.
- Precio: 20 Euros.
- Vómitos/diarrea no afecta la eficacia anticonceptiva.
Olvido de cambio de parches
Olvido de cambio < 48 horas: No necesita anticoncepción adicional. Olvido de cambio > 48 horas: preservativo 7 días. Despega > 24 horas nuevo parche, iniciar nuevo ciclo y preservativo durante 7 días
Anillo (Nuvaring)
Anillo (Nuvaring) ESTRÓGENOS (2.7mg etinilestradiol) + PROGESTERONA (11.7mg Etonogestrel)
- Inicio: primer día del ciclo + preservativo 7 días.
- 3 semanas + 1 de descanso.
- Patrón sangrado: ciclo regular.
- Vómitos/diarrea: no afectan.
- Puede retirarse durante el coito - ¡ PERO OJO! Si más de 3h, preservativo durante 7 días.
- Precio: 20 Euros
Caída del anillo
Si cae < 3horas - Lavar y volver a colocar. Si cae > 3horas - preservativo 7 días.
Implante (Implanon)
Implante (Implanon) PROGESTERONA (68mg Etenogestrel)
- Inicio: 5 días iniciales del ciclo (> 5 días = 7 días de preservativo)
- Eficaz a las 24 horas.
- Profesional sanitario entrenado: colocar en el brazo con anestesia local
- Duración: 3 años.
- Precio: 160 euros (sin financiar)
Inyectables (Depo-povera)
Inyectables (Depo-povera) PROGESTERONA (Acetato de medroxiprogesterona 150mg/ml)
- Inicio: Durante la regla
- Profesional sanitario entrenado - adm. IM.
- Patrón sangrado: ciclo irregular
- Duración: 3 meses
- Precio: 0,50 euros