Farmacología antiinfecciosa y antineoplásica: mecanismos y resistencia
Documento de Universidad sobre Farmacología Antiinfecciosa y Antineoplásica. El Pdf explora la farmacología antiinfecciosa y antineoplásica, centrándose en fármacos antiinfecciosos y antivirales, mecanismos de acción de antimicrobianos y resistencia bacteriana, útil para estudiantes de Biología a nivel universitario.
Ver más10 páginas

Visualiza gratis el PDF completo
Regístrate para acceder al documento completo y transformarlo con la IA.
Vista previa
Farmacología Antiinfecciosa I: Introducción
UT10 .- FARMACOLOGÍA ANTIINFECCIOSA Y ANTINEOPLÁSICA FARMACOLOGÍA ANTI INFECCIOSA I INTRODUCCIÓN Se utilizan fármacos que actúan sobre células que no son propias. Su objetivo es que sin dañar nuestras células, matar al agente (microbio) que causa la infección.
Muchas veces, las características biológicas de los agentes infecciosos y las células animales, son diferentes. Por ello, suele ser fácil atacar sobre estos agentes infecciosos sin dañar nuestras propias células. Esta es la base de la farmacología contra las infecciones Los agentes antimicrobianos, pueden lesionar a los m.o. (microorganismos) infecciosos o matarlos, sin dañar sus propias células.
Antes, estos fármacos provenían de m.o vivos p.ej. penicilina. Proviene del hongo Penicillium. Han sido conocidos con el nombre de antibióticos.
Hoy en día existen en el mercado muchos compuestos sintéticos o semisintéticos, y por ello, la palabra antibiótico, abarca más moléculas con mayor acción.
En la práctica, al mencionar la palabra antibiótico, se relaciona con fármacos contra bacterias.
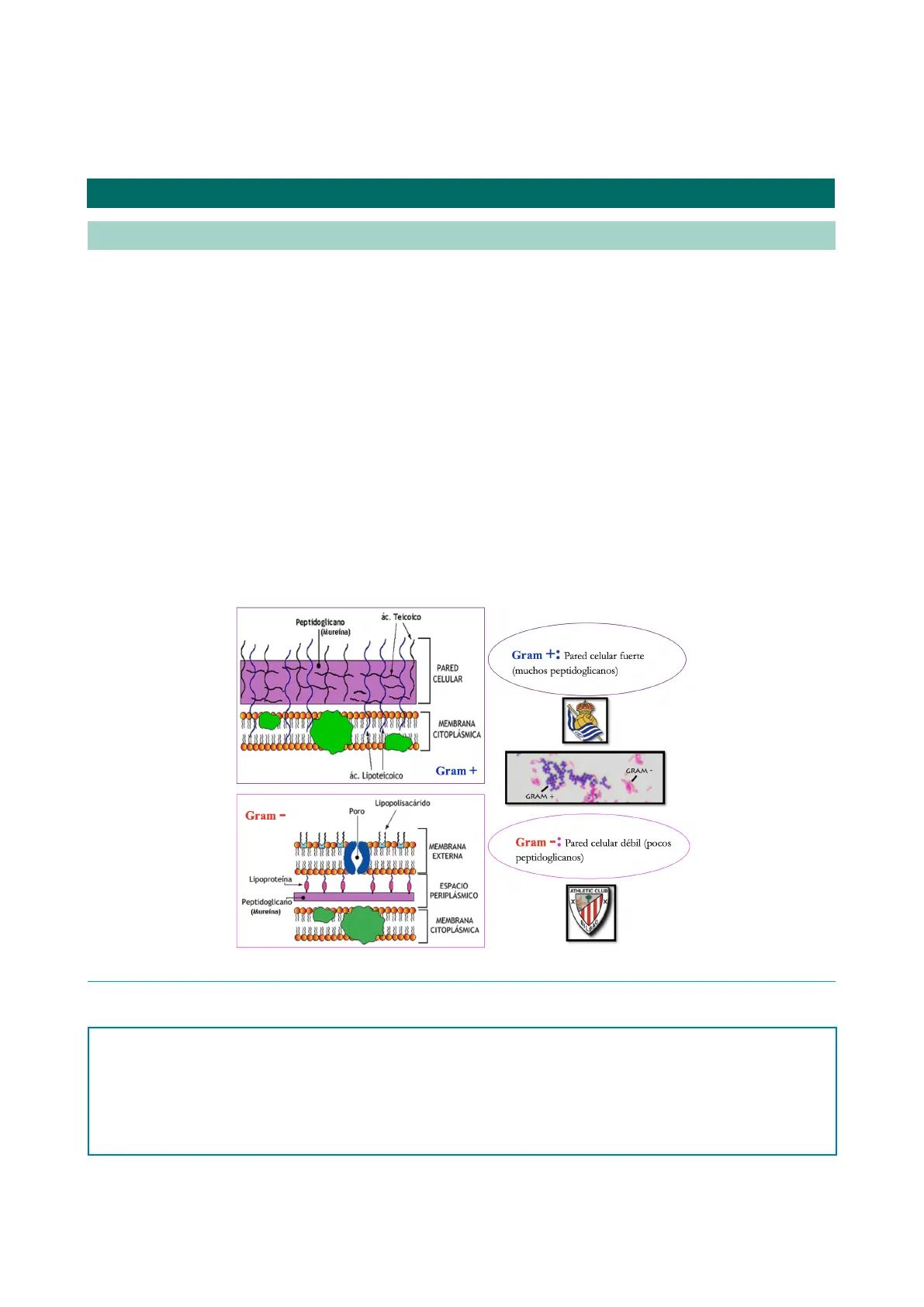
ác. Teicoico Peptidoglicano (Mureína) PARED CELULAR Gram +: Pared celular fuerte (muchos peptidoglicanos) MEMBRANA CITOPLÁSMICA ác. Lipoteicoico Gram + Lipopolisacárido Gram - Poro MEMBRANA EXTERNA Gram -: Pared celular débil (pocos peptidoglicanos) Lipoproteína Peptidoglicano (Mureína) ESPACIO PERIPLÁSMICO ATHLETIC CLUB x X MEMBRANA CITOPLASMICA RAU
Mecanismos de Acción de los Antimicrobianos
Acción Bacteriostática
ACCIÓN BACTERIOSTÁTICA: El fármaco inhibe la reproducción del m.o,de esta manera se para el crecimiento de las colonias. Las células patógenas, siguen siendo viables, y la eliminación dependerá de las propias células inmunológicas de cada uno, y al dejar de tomar el antimocrobiano, que las colonias crezcan o no.
La acción bacteriostática, se produce interferiendo sobre el DNA, RNA, síntesis de proteinas ó moléculas precursoras.
Acción Bactericida
GRAM - GRAM +ACCIÓN BACTERICIDA: El fármaco provoca la destrucción del m.o, provocando su muerte. Este efecto se realiza atacando la pared del agente patógeno. ¿ Cómo?
- Inhibiendo la síntesis de la pared celular . Disminuyendo la resistencia sobre el exterior y provocando la lisis. (no se crea la pared y por tanto no se pueden sintetizar nuevas bacterias porque faltan componentes estructurales)
- Aumentando la permeabilidad de la pared celular. En interior al ser más hiperosmolar, el agua entrará y provocará la lisis de la célula infecciosa. (sí se crea la pared, pero con composición diferente siendo estas más permeables)
- En algunos casos, ostaculizando la síntesis de DNA, RNA o síntesis de proteinas.
Espectro de los Antibióticos
Cuanto mayor actividad tenga sobre diferentes especies de bacterias, se dice que un antibiótico presenta mayor espectro.
- Ej: Fármacos de mayor espectro: Tetraciclina. Actúa sobre bacterias gram +, - y otras especies.
- Ej: Fármacos de espectro corto: Vancomicina. Se utiliza frente a estafilococos.
Resistencia a los Antibióticos
Cuando un antibiótico no es efectivo frente a una bacteria, se dice que esa bacteria es resistente frente a ese antibiótico.
- Resistencia intrínseca: Es la característica que presenta cada especie de bacterias, las cuales, siempre han presentado resistencia a un antibiótico en concreto. Ej: pseudomona aeruginosa para la bencilpenicilina (penicilina natural).
- Resistencia adquirida: Se habla cuando una bacteria ha sido sensible a un antibiótico y presenta resistencia. Ej: muchas clases de estafilococo se han vuelto resistentes para la bencilpenicilina.
La aparición de nuevas resistencias, plantea un gran problema en el tratamiento de las enfermedades infecciosas.
Hoy en día, se están estudiando nuevos antibióticos, la resistencia a nuevos antibióticos, se están sintetizando nuevos fármacos, pero NO ES SUFICIENTE. EN EL FUTURO HABRÁ PROBLEMAS IMPORTANTES Las resistencias pueden ser ABSOLUTAS o RELATIVAS. En estas últimas, si aumentamos la concentración de antibióticos se puede subsanar el problema.
Por otro lado, las resistencias pueden perdurar PARA SIEMPRE o DESAPAECER CON EL TIEMPO. En este ultimo caso, si dejamos de dar el antibiótico, la resistencia desaparecería.
Existen otras resistencias que son muy complejas. La resistencia causada por un antibiotico, puede causar resistencia en moléculas parecidas (resistencia cruzada) o puede presentar sobre otros antibióticos (resistencia múltiple).
Causas de la Resistencia
Por que aparecen las resistencias Utilización no justificada de antibióticos de amplio espectro
- Mal uso de antibióticos: tratamiento de virus, en profilaxis no indicada ....
/ Dosis insuficientes para obtener efecto terapéutico.
- Exceso de tiempo entre dosis, provocando oscialción en la concentración de antibiótico.
- Tiempo inadecuada de tratamiento.
TRATAMIENTO INEFICAZ
Mecanismos de Resistencia de las Bacterias
MUTACIONES GENÉTICAS Debido a la transferencia de material genético de una bacteria o un virus. Debido a esto:
- Varía la permeabilidad de la membrana, impidiendo la entrada del antibiótico. Ej. Resistencia a la Tetraciclina.
- Síntesis de enzimas que han "roto" o modificado el antibiótico. Ej: las ß lactamasas > Penicilina.
- Cambiar el sitio de unión del fármaco o sobreexpresar su finalidad. Ej: Cambio en el lugar de unión de ribosomas de aminoglucosidos y macrolidos
- Uso de vías alternativas que son bloqueadas por los antibióticos.
- Activación de sistemas para la eliminación de antibióticos.
Fármacos Contra Bacterias
Clasificación por Mecanismo de Acción
A. AB que inhiben la síntesis de la pared celular:
- ß lactamicos:
- Penicilina
- Cefalosporinas
- Carbapenem y monobactamicos
- Glucopeptidos
B. AB que inhiben los ácidos nucleicos de las bacterias:
- Sulfamidas
- Quinolonas
C. AB que inhiben la síntesis de proteínas de las bacterias:
- Aminoglucosidos
- Tetraciclinas
- Macrolidos
D. Otros
CLASIFICACIÓN EN BASE A LOS MECANISMOS DE ACCIÓN intesis de la pared celular Replicación del ADN quinolonas penicilinas cefalosporinas ADN antibióticos glucopeptidicos ácido folinico 4 ARNm ARN polimerasa dependiente del ADN rifampicina metabolismo nucleotidico antifolatos ribosomas ácido fólico 50 50 50 30 30 30 sintesis proteica aminoglucósidos tetraciclinas membrana celular polimixinas cloramfenicol macrólidos ácido fusídico PABA
Actuando en la pared celular, provocan la lisis de la bacteria; son bactericidad.
A. Antibióticos que Inhiben la Pared Celular
1. ß Lactámicos
1.1. Penicilina
BENCILPENIZILINA (PENICILINA G), PENICILINA G PROCAINA, PENICILINA G BENZATINA, FENOXIMETILPENICILINA (PENICILINA V), AMOXICILINA,AMPICILINA, METICILINA,CLOXACILINA, TEMOCILINA, CARBENICILINA ....
MECANISMO DE ACCIÓN:
- Bloquean la síntesis de peptidoglicanos que son necesarios en la síntesis de la pared celular. Las bacterias no pueden mantener el gradiente osmótico, se introduce agua y se produce la lisis.
- CLAMIDIAS: No tiene peptidoglicano, por ello, los beta lactamicos no son efectivos.
Mecanismo de acción Unión de la penicilina con la enzima Muerte bacteriana Peptidoglicano Penicilina Inhibición de la síntesis de la pared celular Penicilina-Enzima
VÍAS DE ADMINISTRACIÓN:
PENICILINA G (iv)
- Vía parenteral o oral. Los alimentos inhiben la absorción intestinal de la mayoría de las penicilinas. Excepción: amoxizilina. Casi no atraviesan la barrera hematoencefalica, excepto en casos de inflamación (meningitis) . En estos casos son muy útiles.
Presentan baja toxicidad, por ello, en el embarazo en caso de infección son AB utilizados. La mayoría se excretan por orina. En casos de insuficiencia renal, hay que hacer una dosificación adecuada, para que la dosis plamática no sea muy elevada.
ESPECTRO Y ACTIVIDAD:
En general son AB de amplio espectro. Sobretodo (Amoxi y Ampicilina). Se utilizan en el tratamiento de Gram + y -. Neumococo, meningococo, treponema (sífilis), estreptococo beta hemolítico, ...
Aun así, muchas bacterias han desarrollado resistencia a los (?)-lactamicos. Ya que presentan enzimas que hidrolizan los anillos ß lactamicos (ß-lactamasas).
Debido a este problema, muchas penicilinas se administran junto a inhibidores de esas enzimas. Ej: Acido Clavulanico.
- La combinación más conocida es: amoxicilina + clavulanico(Augmentine ).
- Otros: ampicilina + sulbactam, piperacilina + tazobactam
- Con estas combinaciones se ha podido recuperar esas resistencias relativas que presentaban muchas bacterias. E. Coli, salmonella, estreptococo beta hemolitico, etc.
- Además, se ha ampliado el espectro frente a algunos anaerobios.
E.A:
- El más conocido es la alergia. Erupciones cutaneas, .... , anafilaxis (raro). Es esencial preguntar SIEMPRE si presenta alergia.
- Afección en la flora intestinal > diarreas. A veces, problemas en la cuagulación debido a la disminución en la síntesis de VIT. K. Hoy en día se administran probióticos.
- Los betalactamicos, incluida la penicilina, son seguros y presentan poca toxicidad. Debido a esta propiedad, se utilizan en mujeres embarazdas.
R Anillo beta-lactámico Enlace beta-lactámico
1.2. Cefalosporinas
01. 2. CEFALOSPORINAS: TIPOS: 1º generación: CEFALEXINA (CEFALEXGOBENS) (ORAL), CEFAZOLINA (KURGAN) (PARENTERAL= P) 2º generación: CEFUROXIMA-AXETILO (ZINNAT) (ORAL), CEFOXITINA ETA CEFUROXIMA (P) 3º generación: CEFIXIMA (DENVAR) (ORAL), CEFOTAXIMA ETA CEFTRIAXONA (ROCEFALIN) (P) 4º generación: CEFEPIMA (MAXIPIME) (P), CEFPIROMA
MECANISMOS DE ACCIÓN Y POSOLOGÍA: Parecido a la penicilina.
- Vía de administración: Oral (Cefalexina), IV o IM (produce dolor).
ESPECTRO Y ACTIVIDAD:
Se clasifican en diferentes generaciones en base a la resistencia de la enzima beta lactamasa y espectro de actividad.
- 3. y 4 generación: presentan resistencia a beta-lactamasa. Los más efectivos frente a Gram negativos (enterobacterias,
pseudomona, etc) son los de 3º y 4º generación.
- Todos tienen efecto sobre gram positivos.
- A nivel ambulatorio, se utilizan como AB de reserva para el tratamiento de diferentes infecciones.
- A nivel hospitalario, suelen ser de primera elección en muchos tratamientos.
E.A:
- Parecidos a la penicilina
- Respecto a la hipersensibilidad, aparecen reacciones cruzadas con la penicilina
1.3. Carbapenémicos
1. 3. CARBAPENEM: IMIPENEM, MEROPENEM. Son fármacos de muy amplio espectro: Gram +/ - y anaerobios. Se utilizan como fármacos de reserva para infecciones graves, cuando fallan el resto de AB.
- En concentraciones elevadas: hipersensibildiad, efectos gastrointestinales, neutotoxicidad.
1.4. Monobactámicos
1.4. MONOBACTAMICOS: AZTREONAM Eficaz para estos Gram -: enterobacterias eta pseudomona. Es tratamiento de reserva para estas infecciones (parenteral).
2. Glucopéptidos
2. Glucopeptidos VANCOMICINA, TEICOPLANINA ESPECTRO:
- SOLO presenta actividad para Gram + (estafilococo, neumococo, ... ).
- Primer tratamiento de elección frente a Estafilococus aureus metizilin-resistente.
- Otros: Utilizado en meningitis producida por neumococo. En colitis pseudomembranosa (Clostridium difficile) y en tratamientos para enterococos.